Alcune malattie degli organi portano ad un aumento patologico dell'addome. L'ascite addominale (chiamata anche idropisia della cavità addominale) appare a causa di un'interruzione cronica e a lungo termine del muscolo cardiaco, del fegato, dei reni o dell'oncologia. A causa del fatto che il liquido libero si accumula nell'addome, il paziente avverte disagio.
Il trattamento dell'idropisia dell'addome ha lo scopo di eliminare la causa della malattia. Se si è accumulato troppo essudato, deve essere rimosso chirurgicamente. In alcuni casi si notano fino a 25 litri di fluido patologico.
Ascite - che cos'è
Una persona sana ha del liquido nell'addome, che viene costantemente assorbito e distribuito attraverso i vasi linfatici. La definizione di ascite si riferisce all'accumulo patologico di essudato infiammatorio o trasudato nel peritoneo.
In base al volume di liquido accumulato nell'addome, si distinguono i seguenti stadi di idropisia:
ascite transitoria. Non più di 500 ml di liquido si accumulano nel peritoneo. Questa condizione non può essere determinata indipendentemente o dalla palpazione dell'addome, non ci sono sintomi. Pertanto, il paziente nella prima fase non sospetta la presenza di patologia.
ascite moderata. Nell'addome si accumulano fino a 4 litri di essudato. Il paziente avverte disagio, l'idropisia è visibile ed espressa in una pancia pendente. Viene diagnosticato mediante ispezione e palpazione del sito di edema.
Ascite tesa. Il fluido si accumula in un grande volume, nelle pareti del peritoneo è di 10 litri di essudato. Gli organi interni sono sotto forte pressione, il flusso sanguigno renale è disturbato. L'addome sta scoppiando, i lati destro e sinistro aumentano.
Ascite chilosa. Una rara complicanza che indica l'ultimo grado di cirrosi. Un fluido bianco contenente grasso si raccoglie nel peritoneo.
L'ascite può essere provocata da una varietà di malattie d'organo croniche o avanzate: peritonite tubercolare, ipertensione portale, insufficienza cardiaca, cirrosi epatica, carcinomatosi peritoneale, malattie ginecologiche. Il trattamento dell'ascite formata nella cavità addominale consiste nella diagnosi e nell'eliminazione dei fattori che l'hanno provocata.
Ascite nello scompenso cardiaco
L'accumulo di liquido anormale nelle pareti della cavità addominale e addominale a volte si verifica a causa di problemi cardiaci. Questo fattore provoca ascite nel 5% dei casi. L'idropisia dell'addome si forma a causa dell'incapacità del cuore ingrossato di pompare il sangue in un volume sufficiente.
Le principali malattie del muscolo cardiaco e del sistema vascolare, che portano al ristagno e all'accumulo di liquido patologico:
- lesioni cardiache;
- sovraccarico del cuore e stiramento delle sue pareti a causa di una crisi ipertensiva,
- ipertensione arteriosa, malattie cardiache;
- cardiomiopatia: assottigliamento o ispessimento della parete dell'organo.
Inoltre, si osservano sintomi di idropisia con pericardite costrittiva. Qualsiasi patologia e disturbo nel lavoro del cuore può portare a insufficienza cardiaca e allo sviluppo di ascite.
Questa complicazione non può essere ignorata, poiché indica l'inefficacia o la mancanza di un trattamento adeguato della malattia causale. Rimozione necessariamente urgente del fluido patologico.
Idropisia nella cirrosi epatica
Nell'80% dei casi, il liquido libero ristagna nelle pareti della cavità addominale a causa della cirrosi avanzata. Con questa malattia, il flusso sanguigno è disturbato, la produzione di proteine plasmatiche, il livello di albumina diminuisce, i cambiamenti nei vasi del fegato, la membrana sierosa è coperta di cicatrici. A causa di questi cambiamenti, l'organo diventa più grande e comincia a fare pressione sulla vena porta.
L'accumulo di liquido nell'addome si verifica con i seguenti tipi di cirrosi:
- biliare primario;
- secondario;
- congenito.
I principali sintomi dell'idropisia addominale nella cirrosi sono un aumento del volume dell'addome sullo sfondo di una forte perdita di peso totale, mancanza di respiro e aumento della fatica. Un aumento dell'addome indica la sostituzione quasi completa del tessuto epatico sano con uno non funzionale. Il paziente deve essere ricoverato in ospedale e prescritto urgentemente un trattamento efficace.
Ascite chilosa

L'ultimo stadio della cirrosi epatica provoca l'accumulo di linfa nelle pareti del peritoneo e gonfiore dell'addome. Il liquido ascitico ha un colore e una composizione caratteristici: lattiginoso con impurità di grasso.
Oltre ad un aumento di volume, il paziente presenta insufficienza respiratoria, gonfiore del viso e delle gambe.
Le cause dell'ascite addominale in questo caso sono le seguenti:
- ipertensione idrostatica;
- operazioni sugli organi della cavità peritoneale;
- tubercolosi;
- pancreatite;
- lesioni del fegato, dello stomaco, dell'intestino duodenale, dell'intestino e della cistifellea.
L'ascite chilosa viene trattata con modifiche nutrizionali. La dieta è rigida. È finalizzato alla completa eliminazione dalla dieta dei prodotti che provocano l'accumulo di grasso interno.
Chilotorace
In caso di trauma o linfonodi linfatici patologicamente ingrossati della regione pleurica, può svilupparsi un accumulo di liquido nei polmoni. Tra i principali sintomi di questa complicazione dell'ascite, si distinguono mancanza di respiro, sensazione di pesantezza al petto e palpitazioni.
Questo fenomeno viene diagnosticato dopo aver studiato la composizione del fluido accumulato. Di regola, lei Colore bianco contiene un gran numero di linfociti. Il trattamento dell'idropisia polmonare è simile al trattamento dell'ascite addominale: alimentazione dietetica, terapia farmacologica, in assenza di risultato, laparocentesi della cavità pleurica.
Cause di gonfiore dell'addome
In presenza di malattie gravi un uomo o una donna ha una complicazione sotto forma di ascite. Lo stomaco si gonfia gradualmente. È possibile determinare perché una grande quantità di liquido si accumula nel peritoneo solo con l'aiuto della diagnostica.
Le principali cause di idropisia nell'addome:
- patologie epatiche: cirrosi, insufficienza epatica, maligna e benigna
- neoplasie, sindrome di Budd-Chiari;
- malattia renale: infiammazione, urolitiasi;
- malattie del cuore e dei vasi sanguigni: insufficienza cardiaca e altre patologie che ne conducono;
- edema pleurico;
- conflitto rhesus tra una donna e un feto;
- oncologia: tumori dello stomaco sul lato sinistro, cancro degli organi della cavità addominale;
- malattie dello stomaco, dell'intestino, della cistifellea;
- mancanza di nutrizione razionale, fame, dieta rigorosa prolungata.

L'ascite della cavità addominale viene diagnosticata non solo in età adulta negli uomini e nelle donne, c'è anche l'idropisia congenita. Può formarsi a causa di malattia emolitica o sanguinamento occulto.
Per il trattamento della patologia, è necessario effettuare una puntura del fluido. Se i medici diagnosticano l'ascite chilosa quando i livelli di grasso sono elevati nell'essudato accumulato, viene prescritta una dieta rigorosa.
Come riconoscere la patologia
I sintomi dell'idropisia sono pronunciati, il volume dell'addome aumenta patologicamente e lo stato generale di salute peggiora. Tuttavia, un aumento delle dimensioni del peritoneo può anche indicare pancreatite, accumulo di feci e gravidanza. Se in piedi c'è un cedimento dell'addome verso il basso e sdraiato si diffonde a sinistra ea destra, questo è idropisia.
Oltre al gonfiore, si distinguono i seguenti segni di ascite:
- mancanza di respiro, tosse, in posizione supina è difficile respirare;
- con un aumento dell'addome inizia a far male al bacino;
- minzione frequente e indolore, i volumi di urina non aumentano;
- violazione della funzione di defecazione;
- gonfiore dell'addome;
- distensione dell'addome;
- violazione del ritmo cardiaco;
- bruciore di stomaco, eruttazione frequente;
- sporge l'ombelico, le emorroidi;
- debolezza, sonnolenza, apatia.
Anche nel caso delle ultime fasi malattie croniche uno stomaco gonfio fa male, rendendo difficile muoversi e respirare normalmente. A causa di disturbi circolatori, anche il viso, le gambe e le mani sono gonfie. Quando si piega in avanti, fa male nell'addome inferiore. I sintomi dell'idropisia aggravano la malattia causale.
Diagnosi di ascite

Un aumento dell'addome non è l'unico segno di ascite, pertanto, dopo l'esame e la palpazione, viene prescritta la diagnostica di laboratorio e strumentale. La presenza di liquido nelle pareti del peritoneo consente di distinguere una complicazione dall'obesità.
Per confermare la presenza di ascite e determinarne la causa, i medici utilizzano i seguenti metodi di ricerca: esame ecografico locale degli organi; puntura della cavità addominale; valutazione della qualità e quantità del liquido ascitico; laparocentesi con ascite; studio di laboratorio della composizione del liquido.
Se nel trasudato si osservano meno di 500 µl-1 leucociti e fino a 250 µl-1 neutrofili, viene diagnosticata l'idropisia. Un aumento di quest'ultimo indicatore indica la presenza di un agente infettivo, ad esempio con peritonite tubercolare.
Come trattare l'ascite addominale
Il trattamento dell'ascite consiste nell'eliminare la malattia causale e ridurre il fluido nel peritoneo. Puoi sbarazzarti dello stomaco con l'aiuto della paracentesi terapeutica: puntura e pompaggio fino a 4 litri al giorno. Inoltre, per curare l'idropisia dell'addome, il medico prescrive una dieta speciale e il riposo a letto.
Trattamento medico
Se l'ascite è iniziale o moderata, il medico curante prescrive la terapia farmacologica. I principali farmaci sono i diuretici che prevengono il ristagno di liquidi in eccesso. I diuretici più popolari per l'ascite sono Aldakton, Amiloride, Veropshiron.
Vitamine (vitamina C e P) e compresse terapeutiche (Diosmin, Reopoliglyukin) sono anche prescritte per rafforzare i vasi sanguigni. Se il paziente ha ascite chilosa, al paziente viene somministrata una soluzione endovenosa di albumina. Quando si trova in un liquido batteri patogeni viene utilizzata la terapia antibiotica.
Intervento chirurgico
Se trattamento farmacologico l'ascite non porta risultati e si osserva una forma stabile di complicazione, il medico prescrive la laparocentesi della cavità addominale.
Il fluido viene pompato gradualmente con l'introduzione di una soluzione allo 0,5% di novocaina. Non rimuovere più di 4 litri di essudato alla volta.
La rimozione del liquido addominale viene eseguita a stomaco vuoto, vengono rimossi 5 litri di essudato alla volta. Dopo la laparocentesi, il fluido pompato viene inviato per l'esame e la cavità addominale viene nuovamente esaminata mediante ultrasuoni.
Se l'idropisia è una conseguenza della peritonite, il trattamento chirurgico viene prescritto solo durante il verificarsi di aderenze nella cavità addominale, che influiscono meccanicamente sull'intestino e provocano un'ostruzione intestinale. Dopo l'operazione, al paziente viene prescritto il riposo a letto e una dieta rigorosa.
Metodi popolari
Il trattamento dell'idropisia dell'addome con l'aiuto della medicina alternativa viene effettuato solo in combinazione con la terapia farmacologica.
IN ricette popolari contiene piante diuretiche che aiutano a liberarsi di alcuni liquidi nel peritoneo:
- ernia e uva ursina;
- farfara e tiglio;
- prezzemolo;
- semi di lino;
- germogli e foglie di betulla;
- seta di mais, equiseto, baccelli di fagioli;
- preparati farmaceutici pronti con effetto diuretico.
Dai prodotti elencati vengono preparati tè, decotti e infusi che contribuiscono alla naturale rimozione dei liquidi. Inoltre, per il trattamento dell'ascite a casa, viene utilizzata un'infusione di gambi di ciliegia. È necessario mescolare mezzo litro di acqua bollente e 25 grammi di materie prime e insistere in un luogo buio per diverse ore. Si consiglia di bere questa miscela tre bicchieri al giorno.
Cibo dietetico
La dieta per l'ascite è uno dei principali metodi di trattamento. Il divieto principale è il rifiuto o il consumo fino a 1 grammo al giorno di sale.
Il cibo dietetico consiste in un gran numero di frutta e verdura: cetrioli, melanzane, cavoli, melograno, limone, frutta secca. Dalle spezie il prezzemolo è permesso. Tutto il cibo dovrebbe essere cotto a vapore o al forno. I porridge e le zuppe sono fatti su brodo magro. Si consiglia inoltre di bere fino a 1 litro di liquidi al giorno.
Ascite nei bambini
L'ascite nei bambini alla nascita si verifica a causa di un'infezione intrauterina o di una violazione della salute della madre. È anche possibile lo sviluppo patologico degli organi interni a causa di un fallimento genetico. Se a una donna viene diagnosticata la sifilide, la rosolia o la toxoplasmosi durante la gravidanza, c'è un'alta probabilità di avere un bambino con l'idropisia. Il peritoneo allargato esercita una pressione sugli organi interni e interrompe il loro normale funzionamento.

Il trattamento di un neonato o di un bambino più grande deve avvenire immediatamente. Il medico prescrive farmaci diuretici, vitamine e ormoni. Se i genitori notano gonfiore dell'addome in un bambino, non curarlo da soli, contatta un pediatra.
Quanti vivono con l'ascite
È impossibile ignorare il trattamento dell'ascite addominale. Di per sé, l'idropisia non si risolverà, il volume del fluido aumenterà. Una pancia enorme inizierà a fare pressione sugli organi interni, che gradualmente falliranno.
La prognosi dell'aspettativa di vita dipende dalla causa della complicanza. Le persone con cirrosi epatica richiedono un trapianto dell'organo interessato, altrimenti il paziente muore. Anche con un trapianto riuscito, l'aspettativa di vita massima è di 5 anni. Se viene diagnosticata un'insufficienza renale, non ci sarà alcuna possibilità di sopravvivenza.
Con l'oncologia e l'ascite chilosa, il liquido nell'addome si accumula rapidamente. Pertanto, l'aspettativa di vita dei pazienti con questa diagnosi è minima.
L'ascite può essere curata? La terapia farmacologica nelle prime fasi della malattia allevierà notevolmente le condizioni del paziente. Se viene prescritta la parocentesi per l'ascite, il fluido alla fine ritorna ed è necessaria una nuova operazione. È impossibile curare completamente questa patologia.
Conseguenze
L'accumulo prolungato di liquido nelle pareti del peritoneo porta a molte conseguenze e complicazioni che non sono compatibili con la vita.
Se il paziente non richiede assistenza medica, si osservano le seguenti patologie:
- peritonite;
- malattie cardiache;
- idrotorace: accumulo di liquido nella cavità polmonare;
- accumulo di liquido nello scroto;
- la formazione di un'ernia diaframmatica o ombelicale;
- blocco intestinale;
- insufficienza respiratoria;
- esofagite da reflusso - infiammazione dell'esofago.
In caso di complicazioni, è urgente rimuovere il liquido infetto nella cavità. Vengono trattati anche gli effetti dell'idropisia: terapia farmacologica e Intervento chirurgico(pulizia dell'intestino, pompaggio di fluido dai polmoni o dallo scroto, trapianto dell'organo interessato).
Prevenzione

L'idropisia dell'addome è una complicazione di gravi malattie degli organi interni. Non si verifica in una persona sana.
A liquido in eccesso non è apparso nella cavità addominale, dovresti seguire le regole di base:
- Visite regolari dal medico per monitorare lo stato di salute. Controllo del contenuto di bilirubina totale, leucociti, proteine nel sangue.
- Trattamento tempestivo di malattie del fegato, reni, difetti cardiaci, tratto gastrointestinale, organi del sistema genito-urinario.
- Se hai la pancreatite, segui una dieta. Elimina completamente i cibi grassi e l'alcol.
- Durante la gravidanza, non saltare lo screening.
Riduce significativamente la probabilità di ascite uno stile di vita sano, la mancanza di stress e sforzi eccessivi. Alla futura mamma è vietato fumare e bere alcolici, nonché portare in piedi malattie infettive.
L'ascite addominale o idropisia dell'addome è una malattia che si manifesta nell'accumulo di liquido libero. Il fatto è che la cavità addominale è coperta dall'interno da un peritoneo a due strati.
Come risultato di varie deviazioni tra i due strati di questa struttura, inizia un graduale accumulo di un grande volume di liquido, che nel suo contenuto è molto simile al plasma sanguigno.
Nei neonati, l'ascite si sviluppa con perdita di sangue nascosta o se il feto ha malattia emolitica. Nei bambini di età inferiore a tre anni, l'ascite è solitamente associata a malattie del fegato, ma può anche essere il risultato di enteropatia essudativa, disturbi alimentari cronici e una manifestazione della sindrome nefrosica.
L'insorgenza di ascite è favorita da disturbi nel metabolismo del sale marino.
Cause di ascite
L'ascite si verifica più spesso quando:
- nefropatia;
- insufficienza cardiaca;
- distrofia alimentare;
- cirrosi epatica.
Inoltre, l'ascite si verifica a causa di danni al sistema linfatico Dotto toracico, peritoneo (semina tubercolare, cancerosa e così via) e come risultato della compressione del tronco della vena porta del fegato o della trombosi dei suoi rami.
Meccanismi di occorrenza e sviluppo dell'ascite
Il fluido nella cavità peritoneale può essere un filtrato di sangue, siero o linfa (transudato) o può essere un essudato formatosi durante l'infiammazione del peritoneo stesso. Il fluido nella cavità addominale può essere sieroso, emorragico, chiloso, purulento. Nella maggior parte dei casi, risulta essere sieroso.
Il fluido emorragico si trova più spesso nella tubercolosi, nei tumori maligni, nello scorbuto. Quando il liquido ascitico è aspetto lattiginoso, parlano di ascite chilosa.
Si forma a causa dell'ingresso nella cavità peritoneale di una quantità significativa di linfa dal dotto linfatico toracico o dai vasi linfatici della cavità addominale. Il fluido chiloso è sterile, contiene un gran numero di linfociti e si separa in strati quando si alza.
L'accumulo di liquido nella cavità addominale (a volte più di 20 litri) porta ad un aumento della pressione intra-addominale e spinge il diaframma nella cavità toracica.
Di conseguenza, i movimenti respiratori dei polmoni sono significativamente limitati (fino allo sviluppo insufficienza respiratoria), l'attività del cuore è disturbata, aumenta la resistenza al flusso sanguigno negli organi addominali, le cui funzioni sono anche compromesse.
La concentrazione di proteine nel liquido ascitico sieroso è relativamente bassa, ma la sua perdita totale nell'ascite massiva può essere significativa, specialmente con la frequente rimozione ripetuta di fluido mediante puntura della cavità addominale (in questo caso, la perdita di proteine è combinata con la perdita di sali), che porta allo sviluppo di carenza proteica.
La patogenesi dell'ascite nella cirrosi epatica. Questione:
- ipertensione portale,
- ipoalbuminemia,
- aumento della formazione di linfa nel fegato,
- ritenzione di sodio nei reni.
Il processo è avviato dalla vasodilatazione arteriosa periferica causata da endotossine e citochine, l'ossido nitrico funge da mediatore, di conseguenza il volume plasmatico "efficace" diminuisce e meccanismi compensativi ritenzione di sodio da parte dei reni per mantenere invariato il volume intravascolare. Con l'ascite grave, il contenuto di fattore natriuretico atriale nel plasma sanguigno è elevato, ma non abbastanza da causare natriuresi.
Tipi di ascite
Nella Qualificazione Internazionale delle Malattie, la malattia ascite (idropisia della cavità addominale) non è distinta come una malattia separata. In realtà, questa è una complicazione di altre patologie che si sono manifestate nelle ultime fasi.
Secondo la luminosità della manifestazione, l'idropisia dell'addome può essere di diversi tipi:
| Ascite iniziale della cavità addominale con una piccola quantità di liquido all'interno dell'addome (fino a un litro e mezzo). |
| Ascite con moderata quantità di acqua. Si manifesta sotto forma di edema estremità più basse e un marcato aumento delle dimensioni del torace. Il paziente è costantemente preoccupato per mancanza di respiro, forte bruciore di stomaco, sente pesantezza all'addome. La condizione peggiora l'aspetto della stitichezza. |
| L'idropisia massiccia (una grande quantità di acqua, più di 5 litri di volume) è una malattia pericolosa. La pelle dell'addome diventa liscia e trasparente, la parete del peritoneo è tesa al massimo. In questa fase, il paziente sviluppa insufficienza respiratoria e cardiaca, il liquido può infettarsi e provocare peritonite, che nella maggior parte dei casi termina con la morte. |
Qualità del fluido:
Previsioni attese:
Complicazioni di ascite
Lo sviluppo dell'ascite è considerato un segno prognosticamente sfavorevole e complica significativamente il decorso della malattia di base. L'ascite può essere complicata da sanguinamento, peritonite, milza e insufficienza epatica, danni cerebrali dovuti a edema e disfunzione cardiaca. In media, il tasso di mortalità nei pazienti con ascite grave raggiunge il 50%.
Sintomi di ascite
A esame generale attirerà l'attenzione delle maggiori dimensioni dello stomaco. Nella posizione verticale del corpo, lo stomaco pende come un "grembiule", nella posizione prona lo stomaco sarà appiattito - "stomaco di rana". Con un volume maggiore di liquido ascitico nella cavità addominale, è possibile rilevare una sporgenza dell'ombelico.
Se la causa dell'ascite fosse la presenza ipertensione portale, quindi sulla parete addominale anteriore è possibile vedere uno schema venoso a forma di "testa di Medusa". Tale schema si verifica a causa del fatto che ci sono collaterali venosi espansi e tortuosi sulla parete addominale anteriore, che si trovano intorno all'ombelico. Con FGDS è possibile rilevare le vene varicose dell'esofago.
Con un grande accumulo di liquido nella cavità addominale, la pressione intra-addominale aumenterà in modo significativo, a seguito della quale il diaframma verrà spinto nella cavità toracica.
Per questo motivo, il movimento dei polmoni nella cavità toracica sarà limitato, il che, a sua volta, può portare allo sviluppo di insufficienza respiratoria. Il paziente avrà una grave mancanza di respiro (frequenza respiratoria di 20 o più), cianosi della pelle, tachicardia.
Con una quantità significativa di ascite, la proteina totale diminuirà. Per questo motivo è possibile:
- gonfiore sul viso,
- gonfiore degli arti superiori e / o inferiori.
Se la causa dell'ascite era lo sviluppo dell'insufficienza cardiaca, oltre ai segni dell'ascite stessa, ci saranno:
- gonfiore alle gambe,
- acrocianosi,
- tachicardia.
Dal sistema digestivo sono possibili:
- stipsi,
- perdita di appetito,
- nausea.
Diagnosi di ascite
La diagnosi può essere fatta sulla base di un esame fisico nel caso di una quantità significativa di liquido, ma gli studi strumentali sono più informativi.
L'ecografia e la TC possono rilevare un volume di liquido molto inferiore (100-200 ml) rispetto a un esame fisico. Si sospetta una peritonite batterica spontanea quando un paziente con ascite presenta dolore addominale, febbre o deterioramento inspiegabile.
La laparocentesi diagnostica con colorante è indicata se l'ascite è recente, la sua causa è sconosciuta o si sospetta una peritonite batterica spontanea.
Si prelevano circa 50-100 ml di liquido per la valutazione macroscopica, il contenuto proteico, la conta cellulare e la differenziazione, la citologia, la coltura e, se clinicamente indicato, la colorazione Ziehl-Neelsen per la resistenza all'acido e/o il test dell'amilasi.
A differenza dell'ascite nell'infiammazione o nell'infezione, il liquido ascitico nell'ipertensione portale appare limpido e giallo paglierino, ha una bassa concentrazione proteica (di solito inferiore a 3 g/dL, ma a volte superiore a 4 g/dL), basso PMN (meno di 250 cellule/ dL).µl), gradiente di concentrazione di albumina sierica più elevato rispetto al liquido ascitico, che è determinato dalla differenza tra la concentrazione di albumina sierica e la concentrazione di albumina nel liquido ascitico (più informativo).
Un gradiente superiore a 1,1 g/dL indica che l'ipertensione portale è la causa più probabile di ascite. Il liquido ascitico torbido e un PMN superiore a 500 cellule/μl indicano un'infezione, mentre il liquido emorragico è solitamente un segno di tumore o tubercolosi. L'ascite lattiginosa (chilosa) è rara ed è solitamente associata al linfoma.
La diagnosi clinica di peritonite batterica spontanea può essere difficile; la sua verifica richiede un esame approfondito e una laparocentesi diagnostica obbligatoria, compresa la coltura batteriologica del fluido.
Viene anche mostrata un'emocoltura batteriologica. L'emocoltura del liquido ascitico prima dell'incubazione aumenta la sensibilità di quasi il 70%.
Poiché la peritonite batterica spontanea è solitamente causata da un singolo microrganismo, il rilevamento di flora mista su coltura batteriologica può suggerire la perforazione di un organo cavo o la contaminazione del materiale di prova.
Trattamento dell'ascite
Arrivando ai problemi della terapia, vorrei sottolineare che il sollievo dalla sindrome ascitica dipende dalla malattia di base. Dopotutto, l'ascite è sempre una conseguenza e non la causa dello sviluppo della malattia. Nell'arsenale della medicina tradizionale ci sono due modi di trattamento: conservativo (sintomatico) e chirurgico.
In alcuni casi, viene data preferenza al metodo chirurgico, perché è considerato il più efficace (cardiopatia valvolare). O indicazioni per la sua attuazione è il miglioramento del benessere del paziente.
Per quanto riguarda la terapia conservativa, spesso diventa una priorità. Sfortunatamente, a volte capita che non ci sia altro per aiutare tali pazienti. Ciò è particolarmente vero per i casi avanzati (oncopatologia, cirrosi epatica, fase distrofica). Lo scopo di questo approccio è mantenere le condizioni del paziente a un certo livello, prevenendo il deterioramento del suo stato di salute (insufficienza cardiaca ventricolare destra).
Naturalmente, il trattamento dell'ascite, sia conservativo che metodo chirurgico tutt'altro che innocuo. Pertanto, il trattamento di questa sindrome dovrebbe essere affrontato in modo molto, molto individuale.
Trattamento conservativo della sindrome ascitica
Dovrebbe essere complesso, rimuovere il liquido ascitico. Per questo hai bisogno di:
- creare un bilancio di sodio negativo;
- aumentare l'escrezione di sodio nelle urine.
La creazione di un equilibrio negativo si ottiene limitando l'assunzione di sodio dal cibo nel corpo (sale fino a 3 g al giorno). È stato dimostrato che una dieta completamente priva di sale influisce negativamente sul metabolismo delle proteine nel corpo. Aumento dell'escrezione di sodio. Viene praticata la nomina di farmaci diuretici (risparmiatori di potassio e non risparmiatori di potassio).
L'industria farmaceutica non dispone di un solo farmaco diuretico (diuretico) per il trattamento dell'ascite, che soddisferebbe completamente i medici sotto tutti gli aspetti.
L'uso del più "potente" diuretico Lasix (Furosemide) è limitato perché favorisce l'escrezione di potassio dal corpo. È prescritto sotto la copertura di preparati di potassio (Panagin, Asparkam, miscele poliioniche, orotato di potassio) e controllo dell'equilibrio elettrolitico del corpo.
Lasix viene somministrato per via intramuscolare o endovenosa per una settimana, quindi il farmaco viene prescritto in compresse più volte alla settimana.
Dei diuretici risparmiatori di potassio, gli spironolattoni (Veroshpiron) vengono utilizzati secondo lo schema: 4 dosi durante il giorno. L'effetto si sviluppa dopo 2-3 giorni. Anche gli spironolattoni hanno massa effetti collaterali- violazione nelle donne funzione mestruale, negli uomini, ginecomastia (ingrossamento delle ghiandole mammarie), diminuzione della libido (desiderio sessuale) in entrambi i sessi.
Le dosi sono calcolate individualmente, tutto dipende da come si sente il paziente, quali altre malattie ha. È necessario tenere conto del fatto che alti dosaggi minacciano lo sviluppo di effetti collaterali: uno squilibrio di elettroliti nel corpo, lo sviluppo di encefalopatia (malattie non infiammatorie del cervello) e disidratazione.
È importante ricordare che i diuretici non solo riducono l'ascite, ma contribuiscono anche alla rimozione del fluido da altri tessuti. Finché c'è gonfiore, questo non è pericoloso, ma se continui a prendere diuretici dopo che sono scomparsi, possono svilupparsi le seguenti complicazioni:
- diminuzione del volume del sangue circolante;
- l'emergere di un funzionale insufficienza renale riducendo flusso sanguigno renale;
- lo sviluppo di squilibri elettrolitici fino alle convulsioni;
È preferibile cancellare i diuretici gradualmente. All'inizio Lasix, poi Veroshpiron.
Ora hanno iniziato a usare farmaci come Captopril, Enalapril, Fosinopril per il trattamento dell'ascite. La loro azione si basa su una maggiore escrezione di sodio dal corpo e su un aumento della quantità di urina giornaliera. Allo stesso tempo, trattengono il potassio nel corpo. Ciò è particolarmente vero nei casi di sindrome ascitica che si è sviluppata sullo sfondo della cirrosi epatica.
- insufficienza renale;
- grave squilibrio elettrolitico;
- encefalopatia epatica.
IN trattamento conservativo la sindrome ascitica include la compliance riposo a letto. È stato dimostrato che migliora il flusso sanguigno venoso renale e portale, riducendo così la formazione di metaboliti tossici (sostanze) nel fegato, migliorando il lavoro sistema linfatico.
Con un miglioramento del benessere generale, si consiglia un semi-riposo a letto, altrimenti il rischio di sviluppare congestione e piaghe da decubito è piuttosto elevato. Insieme al riposo a letto con ascite grave, si raccomanda di limitare l'assunzione di liquidi (in media 1 litro al giorno).
Trattamento chirurgico della sindrome ascitica
La procedura chirurgica più comunemente usata è chiamata laparocentesi. L'obiettivo è rimuovere il liquido ascitico in eccesso dalla cavità addominale. Le indicazioni per la sua attuazione sono l'accumulo di un grande volume di liquido ascitico o la mancanza di effetto dalla nomina di farmaci diuretici. La laparocentesi viene spesso eseguita in posizione seduta in anestesia locale.
Uno strumento speciale (trookar) pratica una puntura nella parte inferiore della parete addominale anteriore dell'addome, attraverso la quale viene rimosso il liquido in eccesso. Quanto fluido verrà rimosso alla volta o verrà posizionato un catetere a permanenza, viene deciso dal medico curante. È importante ricordare che la rimozione di grandi volumi di liquidi alla volta (più di 5-6 litri) può causare una serie di complicazioni. Il più grave: un forte calo della pressione sanguigna, arresto cardiaco.
Prognosi per ascite
La prognosi dell'ascite è determinata principalmente dalla gravità della malattia che ha causato l'ascite. Pertanto, la prognosi per i pazienti con patologia oncologica, metastasi nei linfonodi e ascite è molto peggiore rispetto ai pazienti con glomerulonefrite, ecc.
Anche l'accumulo di liquido nell'addome non influisce particolarmente sull'aspettativa di vita. La semplice crescita dell'ascite può aggravare il decorso della patologia sottostante e peggiorare il benessere del paziente.
Prevenzione dell'ascite
La prevenzione dell'ascite è la prevenzione delle malattie che la causano. Cioè, è necessario curare le malattie infettive in modo tempestivo, non abusare di alcol, esercitare moderatamente e mangiare bene. In caso di problemi al cuore, ai reni o al fegato, è necessario sottoporsi regolarmente a un esame da parte di specialisti e seguire attentamente le loro istruzioni.
Domande e risposte sull'argomento "Ascite"
Domanda:Ciao. Dopo un esame ecografico del fegato e della cistifellea, mi è stato detto che c'era del liquido nella cavità addominale. La pelle ha un colore giallastro. D: Posso prendere un diuretico? Il fegato è leggermente ingrossato, anche la cistifellea, ma senza calcoli. Grazie.
Risposta: Ciao. Un diuretico per l'ascite aiuta ad alleviare in modo significativo le condizioni del paziente, ma non sono in grado di eliminare completamente il liquido nell'addome. E tutto perché la complicazione descritta è secondaria, è impossibile sconfiggere l'idropisia addominale senza eliminare la causa principale. Il fluido si accumulerà costantemente nel peritoneo e provocherà il deterioramento sintomi generali. Eventuali farmaci diuretici per l'ascite possono anche essere prescritti nella fase della diagnosi, volendo alleviare il benessere del paziente, e far parte di una vasta e complessa terapia per la malattia che è diventata la causa principale dello sviluppo di una pericolosa complicanza.
Domanda:Buon pomeriggio. Mio marito ha 32 anni e gli è stato diagnosticato un adenocarcinoma gastrico T4N2M2. È stata eseguita una laparoscopia di prova. Dal protocollo dell'intervento: durante la revisione: lo stomaco è totalmente interessato da un tumore di natura infiltrativa, la copertura sierosa germina, si estende all'esofago addominale fino a livello del diaframma. L'esofago nel conglomerato tumorale non è differenziato. denso aumentato fino a 1,5-2 cm l \ y paracardico, nello spazio addominale, nella regione dell'arteria gastrica sinistra un conglomerato di denso l \ y fino a 2,5 cm Il tumore cresce dietro lo spazio addominale, pancreas, ilo della milza. sul peritoneo parietale sono presenti più nodi biancastri 0,3-1,0 cm Ad oggi le suture non sono state rimosse per il marito ed è iniziata l'ascite - si lamenta di dolori addominali, gonfiore, che non gli permettono di dormire la notte. Il coniuge ha una debolezza generale, sudorazione eccessiva e nausea. Dimmi, come posso sbarazzarmi dell'ascite? I medici non prescrivono altro che diuretici, ma non ci sono risultati, il dolore si intensifica. L'ascite dipende dalla quantità di liquido consumato?
Risposta: Ciao. Dovresti contattare il tuo chirurgo per decidere se la laparocentesi è possibile e un chemioterapista per decidere se la chemioterapia è possibile.
Domanda:Buon pomeriggio. Quale specialista devo contattare per rimuovere il fluido dalla cavità addominale?
Risposta: Ciao. Al medico curante che osserva il paziente per la malattia di base (che ha causato l'ascite). La rimozione del fluido dalla cavità addominale può essere eseguita sia chirurgicamente (quindi al chirurgo), sia con altri mezzi (a seconda delle indicazioni).
Domanda:Buon pomeriggio. Mia madre ha 68 anni. Le viene diagnosticata una malattia coronarica fibrillazione atriale, diabete mellito di tipo 2, cirrosi cardiaca e gotta. Ha l'ascite. Molto grande pancia. Forte dolore e gonfiore delle gambe. Cammina con difficoltà. Prende furosemide 3 compresse da 40 mg + 0,5 compresse da 100 mg di ipoteasi e asparkam. Ma il gonfiore non passa. Potete per favore dirmi qual è il medico migliore per lei?
Risposta: Ciao. La causa dell'ascite può essere sia problemi cardiaci che una serie di altri motivi. È meglio capire in un ambiente ospedaliero. Può essere un reparto terapeutico generale, può essere cardiologia.
Domanda:Buon pomeriggio. Due anni fa, mia madre ha subito un intervento chirurgico per la resezione di 4/5 dello stomaco (cancro), dopo l'operazione, la chemioterapia non è stata prescritta, nell'ottobre 2012. mia madre aveva una temperatura di 38-39, che non si è abbassata per un mese, ha subito un esame, un'ecografia ha mostrato un grande accumulo di liquido libero nella cavità addominale, i medici hanno prescritto due sedute di chemioterapia, ma l'accumulo di liquido aumenta ogni giorno. È possibile eliminare l'ascite senza chemioterapia?
Risposta: Ciao, quando si accumula una grande quantità di liquido, viene rimossa meccanicamente, la procedura si chiama laparocentesi e la chemioterapia ha un effetto terapeutico, inibisce l'ulteriore progressione sotto forma di accumulo di liquidi, ma, sfortunatamente, non è sempre efficace.
Grazie
Il sito fornisce informazioni di base solo a scopo informativo. La diagnosi e il trattamento delle malattie devono essere effettuati sotto la supervisione di uno specialista. Tutti i farmaci hanno controindicazioni. È necessaria la consulenza di un esperto!
Diagnosi di ascite
 L'accumulo di liquido nella cavità addominale è un segno di una pronunciata disfunzione di vari organi e sistemi, che può rappresentare una minaccia per la salute e la vita del paziente. Ecco perché ai primi segnali asciteè necessario consultare un medico il prima possibile, poiché solo dopo un esame completo e completo e l'accertamento della causa dell'ascite può essere prescritto un trattamento adeguato ed efficace, che rallenterà la progressione della malattia e prolungherà la vita del paziente .
L'accumulo di liquido nella cavità addominale è un segno di una pronunciata disfunzione di vari organi e sistemi, che può rappresentare una minaccia per la salute e la vita del paziente. Ecco perché ai primi segnali asciteè necessario consultare un medico il prima possibile, poiché solo dopo un esame completo e completo e l'accertamento della causa dell'ascite può essere prescritto un trattamento adeguato ed efficace, che rallenterà la progressione della malattia e prolungherà la vita del paziente . Per confermare la diagnosi e stabilire la causa dell'ascite, è possibile utilizzare:
- percussione dell'addome;
- palpazione dell'addome;
- test di laboratorio;
- esame ecografico (ecografia);
- laparocentesi diagnostica (puntura).
Percussione dell'addome con ascite
La percussione dell'addome può aiutare nella diagnosi di ascite (quando il medico preme un dito contro la parete addominale anteriore e lo picchietta con l'altro). Se l'ascite è moderata, quando il paziente è in posizione supina, il fluido scenderà e le anse intestinali (contenenti gas) verranno spinte verso l'alto. Di conseguenza, la percussione della parte superiore dell'addome produrrà un suono di percussione timpanica (come quando si picchietta su una scatola vuota), mentre nelle regioni laterali verrà prodotto un suono di percussione sordo. Quando il paziente è in piedi, il fluido si sposta verso il basso, producendo un suono di percussione timpanica nella parte superiore dell'addome e un suono sordo nella parte inferiore. Con grave ascite, un suono di percussione sordo sarà determinato su tutta la superficie dell'addome.Palpazione dell'addome con ascite
La palpazione (palpazione) dell'addome può fornire informazioni importanti sullo stato degli organi interni e aiutare il medico a sospettare una particolare patologia. È abbastanza difficile determinare la presenza di una piccola quantità di liquido (meno di 1 litro) mediante palpazione. Tuttavia, in questa fase dello sviluppo della malattia, è possibile identificare una serie di altri segni che indicano danni a determinati organi.Con l'aiuto della palpazione, puoi trovare:
- Ingrandimento del fegato. Può essere un segno di cirrosi o cancro al fegato. Il fegato è denso, la sua superficie è irregolare, irregolare.
- Ingrandimento della milza. A persone sane la milza non è palpabile. Il suo aumento può essere un segno di ipertensione portale progressiva (con cirrosi o cancro), metastasi tumorali o anemia emolitica (in cui le cellule del sangue vengono distrutte nella milza).
- Segni di infiammazione del peritoneo (peritonite). Il sintomo principale che indica la presenza di un processo infiammatorio nella cavità addominale è il sintomo di Shchetkin-Blumberg. Per identificarlo, il paziente si sdraia sulla schiena e piega le ginocchia, e il medico preme lentamente le dita sulla parete addominale anteriore, dopodiché rimuove bruscamente la mano. L'apparizione più forte dolori acuti testimoniare a favore della peritonite.
Sintomo di fluttuazione nell'ascite
Il sintomo di fluttuazione (fluttuazione) è un segno importante della presenza di liquido nella cavità addominale. Per identificarlo, il paziente si sdraia sulla schiena, il medico preme la mano sinistra contro la parete addominale del paziente da un lato e con la mano destra batte leggermente sulla parete opposta dell'addome. Se c'è una quantità sufficiente di liquido libero nella cavità addominale, durante il tocco si formeranno caratteristici shock ondulati, che si sentiranno sul lato opposto.Un sintomo di fluttuazione può essere rilevato se c'è più di 1 litro di liquido nella cavità addominale. Allo stesso tempo, con ascite grave, può essere di scarsa informazione, poiché una pressione eccessivamente elevata nella cavità addominale non consentirà di eseguire correttamente lo studio e di valutarne i risultati.
Test per l'ascite
I test di laboratorio vengono prescritti dopo un esame clinico approfondito del paziente, quando il medico sospetta la patologia di un particolare organo. Lo scopo dei test di laboratorio è confermare la diagnosi, nonché escludere altre possibili malattie e condizioni patologiche.Per l'ascite, il medico può prescrivere:
- analisi del sangue generale ;
- chimica del sangue;
- analisi generale delle urine ;
- ricerca batteriologica;
- biopsia epatica.
È prescritto per valutare le condizioni generali del paziente e identificare varie anomalie che si verificano in determinate malattie. Ad esempio, nei pazienti con cirrosi epatica e splenomegalia (ingrossamento della milza), potrebbe esserci una diminuzione della concentrazione di eritrociti (globuli rossi), emoglobina (un pigmento respiratorio che trasporta l'ossigeno nel corpo), leucociti (cellule di sistema immunitario) e piastrine (piastrine che assicurano l'arresto del sanguinamento). Ciò è spiegato dal fatto che le cellule del sangue vengono trattenute e distrutte nella milza ingrossata.
Nelle malattie infettive e infiammatorie degli organi addominali (in particolare, con peritonite e pancreatite), può esserci un pronunciato aumento della concentrazione di leucociti (come risposta del sistema immunitario in risposta all'introduzione di un'infezione estranea) e un aumento della velocità di eritrosedimentazione (VES), che indica anche la presenza di un processo infiammatorio nell'organismo.
Analisi del sangue biochimico (BAC)
Questo studio valuta il numero varie sostanze nel sangue, che consente di giudicare l'attività funzionale di alcuni organi.
Con la cirrosi epatica si noterà un aumento della concentrazione di bilirubina (a causa di una diminuzione della funzione neutralizzante dell'organo). La cirrosi è anche caratterizzata da una diminuzione della concentrazione di proteine nel sangue, poiché sono tutte formate nel fegato.
Con l'infiammazione del peritoneo o con la pancreatite, il BAC consente di rilevare un aumento della concentrazione di proteine fase acuta infiammazione (proteina C-reattiva, fibrinogeno, ceruloplasmina e altri) e la loro concentrazione nel sangue dipende direttamente dalla gravità e dall'attività del processo infiammatorio. Ciò consente di riconoscere la peritonite nel tempo, nonché di monitorare le condizioni del paziente in dinamica durante il processo di trattamento e identificare possibili complicanze nel tempo.
Con l'ascite renale (che si sviluppa a causa dell'insufficienza renale), la concentrazione di sostanze normalmente escrete dai reni aumenterà nel sangue. Di particolare importanza sono sostanze come l'urea (norma 2,5 - 8,3 mmol / litro), l'acido urico (norma 120 - 350 μmol / litro) e la creatinina (norma 44 - 100 μmol / litro).
L'LHC è importante anche nella diagnosi di pancreatite (infiammazione del pancreas). Il fatto è che con la progressione della malattia, il tessuto della ghiandola viene distrutto, a seguito del quale gli enzimi digestivi (amilasi pancreatica) entrano nel flusso sanguigno. L'aumento della concentrazione di amilasi pancreatica superiore a 50 unità di azione / litro (UI / L) consente di confermare la diagnosi.
Analisi delle urine (OAM)
L'analisi delle urine rivela anomalie nel funzionamento del sistema urinario. In condizioni normali, più di 180 litri di liquidi vengono filtrati quotidianamente attraverso i reni, ma circa il 99% di questo volume viene riassorbito nel flusso sanguigno. Nella fase iniziale dell'insufficienza renale, la concentrazione e la funzione di assorbimento dei reni possono essere compromesse, a seguito della quale verrà rilasciata una quantità maggiore di urina meno densa (normalmente, il peso specifico dell'urina varia da 1010 a 1022). Nella fase terminale della malattia, il peso specifico dell'urina può essere normale o anche leggermente aumentato, ma la quantità totale di urina escreta al giorno è significativamente ridotta.
Con la sindrome nefrosica si noterà un'urina di maggiore densità, in cui verrà determinata una maggiore concentrazione di proteine (più di 3,5 grammi al giorno). L'OAM è anche prezioso nella diagnosi della pancreatite, poiché in questa malattia la concentrazione di amilasi aumenta non solo nel sangue, ma anche nelle urine (più di 1000 U / l).
Ricerca batteriologica
Questo studio è di particolare valore nella peritonite batterica e tubercolare. La sua essenza risiede nel campionamento di vari materiali biologici (sangue, liquido ascitico, saliva) e nell'isolamento da esso di microrganismi patogeni, che potrebbero causare lo sviluppo di un processo infettivo-infiammatorio. Ciò consente non solo di confermare la diagnosi, ma anche di determinare gli antibiotici più adatti a trattare l'infezione in questo paziente (la sensibilità di vari batteri a farmaci antibatterici diverso, che può essere determinato in laboratorio).
Biopsia epatica
Durante una biopsia, un piccolo frammento del tessuto epatico del paziente viene rimosso in vivo allo scopo di esaminarlo in laboratorio al microscopio. Questo studio consente di confermare la diagnosi di cirrosi in oltre il 90% dei casi. Con il cancro al fegato, una biopsia potrebbe non essere informativa, poiché nessuno può garantire che le cellule tumorali si trovino nell'area esatta del tessuto epatico che verrà esaminato.
Ultrasuoni per ascite
Il principio degli ultrasuoni si basa sulla capacità delle onde sonore di essere riflesse da oggetti di diversa densità (passano facilmente attraverso l'aria, ma vengono rifratte e riflesse al confine tra aria e tessuto liquido o denso di un organo). Le onde riflesse vengono registrate da appositi ricevitori e, dopo l'elaborazione del computer, vengono presentate sul monitor come un'immagine dell'area in esame.Questo studio è assolutamente innocuo e sicuro, può essere eseguito più volte durante l'intero periodo di trattamento per monitorare le condizioni del paziente e identificare tempestivamente possibili complicanze.
Gli ultrasuoni possono rilevare:
- Liquido libero nell'addome- ne viene determinata anche una piccola quantità (diverse centinaia di millilitri).
- Fluido nella cavità pleurica e nella cavità pericardica- con malattie infiammatorie sistemiche e tumori.
- Ingrossamento del fegato- con cirrosi, cancro, trombosi venosa epatica.
- Ingrandimento della milza- con un aumento della pressione nel sistema venoso portale (ipertensione portale) e con anemia emolitica(accompagnato dalla distruzione delle cellule del sangue).
- Espansione della vena porta- con ipertensione portale.
- Espansione della vena cava inferiore- con insufficienza cardiaca e ristagno di sangue nelle vene della parte inferiore del corpo.
- Violazione della struttura dei reni- con insufficienza renale.
- Violazione della struttura del pancreas- con pancreatite.
- Anomalie nello sviluppo del feto.
- Tumore e sue metastasi.
Risonanza magnetica per ascite
La risonanza magnetica è uno studio moderno ad alta precisione che consente di studiare l'area, l'organo o il tessuto selezionati a strati. Il principio del metodo si basa sul fenomeno della risonanza nucleare: quando un tessuto vivente viene posto in un forte campo elettromagnetico, i nuclei degli atomi emettono una certa energia, che viene registrata da speciali sensori. Diversi tessuti sono caratterizzati da diversi schemi di radiazione, che consentono di esaminare muscoli, parenchima del fegato e della milza, vasi sanguigni e così via.Questo studio consente di rilevare anche piccole quantità di liquido ascitico situate in punti difficili da raggiungere nella cavità addominale, che non possono essere esaminate con altri metodi. Inoltre, la risonanza magnetica è utile nella diagnosi di cirrosi epatica, benigna e tumore maligno qualsiasi localizzazione, con peritonite, pancreatite e altre malattie che potrebbero causare ascite.
Altri studi strumentali per l'ascite
Oltre all'ecografia e alla risonanza magnetica, il medico può prescrivere una serie di ulteriori studi strumentali necessari per stabilire una diagnosi e valutare la condizione di vari organi e sistemi.Per identificare la causa dell'ascite, il medico può prescrivere:
- Elettrocardiografia (ECG). Questo studio consente di valutare l'attività elettrica del cuore, identificare i segni di un aumento del muscolo cardiaco, una violazione del ritmo delle contrazioni cardiache e altre patologie.
- Ecocardiografia (EchoCG). In questo studio, viene valutata la natura delle contrazioni cardiache durante ogni sistole e diastole, nonché una valutazione dei disturbi strutturali del muscolo cardiaco.
- Esame a raggi X. Una radiografia del torace è richiesta per tutti i pazienti con sospetta ascite. Questo semplice studio consente di escludere malattie infettive dei polmoni, pleurite. La radiografia della cavità addominale rivela un aumento del fegato, la presenza di ostruzione intestinale o perforazione (perforazione) dell'intestino e il rilascio di parte dei gas nella cavità addominale.
- Dopplerografia. Questo studio si basa sul principio dell'ecografia Doppler. La sua essenza sta nel fatto che durante l'esame ecografico, l'avvicinamento e la separazione di oggetti (in particolare il sangue nei vasi sanguigni) rifletterà onde sonore diversamente. Sulla base dei risultati di questo studio è possibile valutare la natura del flusso sanguigno nella vena porta e in altri vasi sanguigni, è possibile identificare la presenza di coaguli di sangue nelle vene epatiche e identificare altri possibili disturbi.
Laparocentesi (puntura) per ascite
La puntura diagnostica (cioè una puntura della parete addominale anteriore e il pompaggio di una piccola quantità di liquido ascitico) è prescritta per i pazienti che non sono stati in grado di fare una diagnosi basata su altri metodi di ricerca. Questo metodo consente di esaminare la composizione del fluido e le sue proprietà, che in alcuni casi è utile per fare una diagnosi.La laparocentesi diagnostica è controindicata:
- In violazione del sistema di coagulazione del sangue, poiché ciò aumenta il rischio di sanguinamento durante lo studio.
- Quando la pelle è infetta nella regione della parete anterolaterale dell'addome, poiché durante la puntura l'infezione può essere introdotta nella cavità addominale.
- Con ostruzione intestinale (esiste un alto rischio di perforazione dell'ago delle anse intestinali gonfie, che porterà al rilascio di feci nella cavità addominale e allo sviluppo della peritonite fecale).
- Se si sospetta un tumore vicino al sito di puntura (la lesione del tumore con un ago può provocare metastasi e diffusione delle cellule tumorali in tutto il corpo).
Preparazione del paziente
La preparazione alla procedura consiste nello svuotamento della vescica (se necessario si può inserire un catetere speciale), dello stomaco (fino al lavaggio attraverso un tubo) e dell'intestino. La procedura stessa viene eseguita in anestesia locale (ovvero, il paziente è cosciente allo stesso tempo), quindi è possibile prescrivere sedativi leggeri a pazienti particolarmente sensibili ed emotivi.
La lidocaina e la novocaina (anestetici locali che vengono iniettati nei tessuti molli e riducono il dolore e altri tipi di sensibilità per un certo periodo) spesso causano reazioni allergiche(fino allo shock anafilattico e alla morte del paziente). Ecco perché prima dell'inizio del sollievo dal dolore, è obbligatorio un test allergologico. Sulla pelle dell'avambraccio del paziente vengono praticati 2 graffi con un ago sterile, su uno di essi viene applicato un anestetico e sull'altro viene applicata una normale soluzione salina. Se dopo 5-10 minuti il colore della pelle sopra di loro è lo stesso, la reazione è considerata negativa (nessuna allergia). Se si nota arrossamento, gonfiore e gonfiore della pelle sopra il graffio con l'anestetico, ciò indica che questo paziente è allergico a questo anestetico, quindi il suo uso è strettamente controindicato.
Tecnica procedurale
Il paziente assume una posizione semi-seduta o sdraiata (sulla schiena). Immediatamente prima dell'inizio della puntura, viene coperto con teli sterili in modo tale che rimanga libera solo l'area della parete addominale anteriore, attraverso la quale verrà effettuata la puntura. Ciò riduce il rischio di sviluppare complicanze infettive nel periodo postoperatorio.
La puntura viene solitamente effettuata lungo la linea mediana dell'addome, tra l'ombelico e l'osso pubico (ci sono pochi vasi sanguigni in quest'area, quindi il rischio di lesioni è minimo). In primo luogo, il medico tratta il sito della puntura proposta con una soluzione antisettica (soluzione di iodio, perossido di idrogeno), quindi inietta la pelle, il tessuto sottocutaneo e i muscoli della parete addominale anteriore con una soluzione anestetica. Successivamente, viene praticata una piccola incisione cutanea con un bisturi, attraverso il quale viene inserito un trocar (uno strumento speciale, che è un tubo con uno stiletto all'interno). Il trocar viene lentamente, con l'aiuto di movimenti rotatori, avanzato verso l'interno fino a quando il medico decide che si trova nella cavità addominale. Successivamente, lo stiletto viene rimosso. La fuoriuscita di liquido ascitico attraverso il trocar indica una puntura eseguita correttamente. Viene prelevata la quantità di fluido richiesta, dopodiché il trocar viene rimosso e la ferita viene suturata. La provetta con il liquido risultante viene inviata al laboratorio per ulteriori analisi.
Interpretazione dei risultati dello studio
A seconda della natura e della composizione, si distinguono due tipi di liquido ascitico: trasudato ed essudato. Questo è estremamente importante per ulteriori diagnosi, poiché i meccanismi per la formazione di questi fluidi sono diversi.
Un trasudato è un ultrafiltrato di plasma che si forma quando il fluido viene versato attraverso i vasi sanguigni o linfatici. La causa dell'accumulo di trasudato nella cavità addominale può essere insufficienza cardiaca, sindrome nefrosica e altre patologie, accompagnate da un aumento dell'idrostatica e da una diminuzione della pressione sanguigna oncotica. A ricerca di laboratorio transudato è definito come liquido chiaro bassa densità (il peso specifico varia da 1,006 a 1,012). La concentrazione proteica nel trasudato non supera i 25 g/l, come confermato da test speciali.
L'essudato, a differenza del trasudato, è un liquido torbido, lucido, ricco di proteine (più di 25 g/l) e di altre sostanze micromolecolari. La densità dell'essudato varia solitamente da 1,018 a 1,020 e la concentrazione di leucociti può superare 1000 in un microlitro del fluido di prova. Inoltre, nell'essudato si possono trovare impurità di altri fluidi biologici (sangue, linfa, bile, pus), che indicheranno la sconfitta di uno o di un altro organo.
stadi di ascite
IN pratica clinica Ci sono tre fasi nello sviluppo dell'ascite, che sono determinate in base alla quantità di liquido libero nella cavità addominale.L'ascite può essere:
- Transitorio. In questo caso, nella cavità addominale non si accumulano più di 400 ml di liquido, che possono essere rilevati solo con l'ausilio di studi speciali (ecografia, risonanza magnetica). L'ascite transitoria non interferisce con la funzione della cavità addominale o dei polmoni, pertanto tutti i sintomi presenti sono dovuti alla malattia di base, la cui terapia adeguata può portare al riassorbimento di liquidi.
- Moderare. Con ascite moderata, nella cavità addominale possono accumularsi fino a 4 litri di liquido ascitico. L'addome in tali pazienti sarà leggermente ingrossato, si noterà il rigonfiamento della parte inferiore della parete addominale quando si è in piedi e può comparire mancanza di respiro (una sensazione di mancanza d'aria) quando si è sdraiati. La presenza di liquido ascitico può essere determinata dalla percussione o dal sintomo di fluttuazione.
- teso. In questo caso, la quantità di liquido ascitico può superare i 10-15 litri. Allo stesso tempo, la pressione nella cavità addominale aumenta così tanto da poter interrompere le funzioni degli organi vitali (polmoni, cuore, intestino). La condizione di tali pazienti è valutata come estremamente grave, quindi dovrebbero essere immediatamente ricoverati nell'unità di terapia intensiva per la diagnosi e il trattamento.
Trattamento dell'ascite
 Il trattamento dell'ascite dovrebbe iniziare il prima possibile ed essere eseguito solo un medico esperto, perché altrimenti sono possibili la progressione della malattia e lo sviluppo di formidabili complicazioni. Prima di tutto, è necessario determinare lo stadio dell'ascite e valutare le condizioni generali del paziente. Se, sullo sfondo di ascite intensa, il paziente sviluppa segni di insufficienza respiratoria o insufficienza cardiaca, il compito principale sarà ridurre la quantità di liquido ascitico e ridurre la pressione nella cavità addominale. Se l'ascite è transitoria o moderata e le complicanze esistenti non rappresentano una minaccia immediata per la vita del paziente, viene in primo piano il trattamento della malattia di base, tuttavia, il livello del fluido nella cavità addominale viene regolarmente monitorato.
Il trattamento dell'ascite dovrebbe iniziare il prima possibile ed essere eseguito solo un medico esperto, perché altrimenti sono possibili la progressione della malattia e lo sviluppo di formidabili complicazioni. Prima di tutto, è necessario determinare lo stadio dell'ascite e valutare le condizioni generali del paziente. Se, sullo sfondo di ascite intensa, il paziente sviluppa segni di insufficienza respiratoria o insufficienza cardiaca, il compito principale sarà ridurre la quantità di liquido ascitico e ridurre la pressione nella cavità addominale. Se l'ascite è transitoria o moderata e le complicanze esistenti non rappresentano una minaccia immediata per la vita del paziente, viene in primo piano il trattamento della malattia di base, tuttavia, il livello del fluido nella cavità addominale viene regolarmente monitorato. Nel trattamento dell'ascite vengono utilizzati:
- terapia dietetica;
- esercizio fisico;
- laparocentesi terapeutica;
- metodi popolari di trattamento.
Diuretici (diuretici) per l'ascite
I farmaci diuretici hanno la capacità di rimuovere i liquidi dal corpo attraverso vari meccanismi. Una diminuzione del volume del sangue circolante può contribuire alla transizione di parte del fluido dalla cavità addominale al flusso sanguigno, il che ridurrà la gravità manifestazioni cliniche ascite.Diuretici per ascite
Nome del farmaco | Meccanismo di azione terapeutica | Dosaggio e somministrazione |
Furosemide | Promuove l'escrezione di sodio e fluido attraverso i reni. | Per via endovenosa, 20-40 mg 2 volte al giorno. Se inefficace, la dose può essere aumentata. |
Mannitolo | Diuretico osmotico. Aumenta la pressione osmotica del plasma sanguigno, facilitando la transizione del fluido dallo spazio intercellulare al letto vascolare. | È prescritto 200 mg per via endovenosa. Il farmaco deve essere usato contemporaneamente alla furosemide, poiché la loro azione è combinata - il mannitolo rimuove il fluido dallo spazio intercellulare nel letto vascolare e la furosemide - dal letto vascolare attraverso i reni. |
Spironolattone | Un diuretico che previene l'eccessiva escrezione di potassio dal corpo ( cosa si osserva quando si usa la furosemide). | Assumere per via orale 100-400 mg al giorno ( a seconda del livello di potassio nel sangue). |
È importante ricordare che il tasso di escrezione del liquido ascitico non deve superare i 400 ml al giorno (questo è quanto il peritoneo può assorbire nel letto vascolare). Con un'escrezione più intensa di liquidi (che può essere osservata con l'assunzione impropria e incontrollata di diuretici), può svilupparsi la disidratazione del corpo.
Altri medicinali usati per l'ascite
Oltre ai diuretici, è possibile utilizzare numerosi altri farmaci che influenzano lo sviluppo dell'ascite.Il trattamento medico per l'ascite può includere:
- Mezzi che rafforzano la parete vascolare(diosmina, vitamine C, P). Vasodilatazione e aumento della permeabilità parete vascolare sono uno degli elementi principali nello sviluppo dell'ascite. L'uso di farmaci che possono ridurre la permeabilità vascolare e aumentare la loro resistenza a vari fattori patogeni (aumento della pressione intravascolare, mediatori dell'infiammazione e così via) può rallentare significativamente la progressione dell'ascite.
- Mezzi che influenzano il sistema sanguigno(> poliglucina, reopoligliuchina, gelatinolo). L'introduzione di questi farmaci nella circolazione sistemica contribuisce alla ritenzione di liquidi nel letto vascolare, impedendone la transizione nello spazio intercellulare e nella cavità addominale.
- Albumina (proteina). L'albumina è la principale proteina che fornisce la pressione sanguigna oncotica (che mantiene il fluido nel letto vascolare e ne impedisce il passaggio nello spazio intercellulare). Con la cirrosi o il cancro del fegato, così come con la sindrome nefrosica, la quantità di proteine nel sangue può diminuire in modo significativo, che deve essere compensata dalla somministrazione endovenosa di albumine.
- Antibiotici. Sono prescritti per la peritonite batterica o tubercolare.
Dieta per l'ascite
La nutrizione per l'ascite dovrebbe essere ipercalorica, completa ed equilibrata per fornire al corpo tutti i nutrienti, le vitamine e gli oligoelementi necessari. Inoltre, i pazienti dovrebbero limitare il consumo di una serie di prodotti che potrebbero aggravare il decorso della malattia.I principi fondamentali della dieta per l'ascite sono:
- Limitare l'assunzione di sale. L'eccessiva assunzione di sale contribuisce alla transizione del fluido dal letto vascolare allo spazio intercellulare, cioè porta allo sviluppo di edema e ascite. Ecco perché si consiglia a tali pazienti di escludere il sale puro dalla dieta e di assumere cibi salati in quantità limitate.
- Limitare l'assunzione di liquidi. Si sconsiglia ai pazienti con ascite moderata o intensa di assumere più di 500-1000 ml di liquido (in forma pura) al giorno, poiché ciò può contribuire alla progressione della malattia e peggiorare il benessere generale.
- Sufficiente apporto proteico. Come già accennato, la carenza di proteine può causare lo sviluppo di edema. Ecco perché la dieta quotidiana di un paziente con ascite dovrebbe includere proteine animali (presenti nella carne, nelle uova). Tuttavia, vale la pena ricordare che con la cirrosi epatica, il consumo eccessivo di cibi proteici può causare intossicazione del corpo (poiché la funzione neutralizzante del fegato è compromessa), quindi, in questo caso, è meglio coordinare la dieta con il tuo medico.
- Limitare l'assunzione di grassi. Questa regola è particolarmente importante nell'ascite causata da pancreatite. Il fatto è che il consumo di cibi grassi stimola la formazione di enzimi digestivi nel pancreas, che possono portare ad una esacerbazione della pancreatite.
Esercizio per l'ascite
Quando si pianifica l'attività fisica per l'ascite, è importante ricordare che questa condizione di per sé indica una pronunciata disfunzione di uno o più organi interni contemporaneamente, pertanto si consiglia di selezionare il carico insieme al medico curante. In generale, il tipo e la natura degli esercizi fisici accettabili dipende dalle condizioni generali del paziente e dalla causa dell'ascite.Il principale "limitatore" dell'attività fisica nell'ascite è lo stato dei sistemi cardiaco e respiratorio. Quindi, ad esempio, con grave insufficienza cardiaca (quando si verifica mancanza di respiro a riposo), qualsiasi attività fisica controindicato. Allo stesso tempo, con un decorso più lieve della malattia e un'ascite transitoria o moderata, si raccomanda al paziente di camminare quotidianamente all'aria aperta (con un passo leggero e lento), fare esercizi mattutini e altri sport leggeri. Particolare attenzione va prestata al nuoto, poiché durante la permanenza in acqua la circolazione sanguigna migliora e, allo stesso tempo, si riduce il carico sul cuore, il che rallenta la progressione dell'ascite.
Inoltre, l'attività fisica del paziente può essere limitata da ascite intensa, in cui si osserva la compressione dei polmoni e degli organi addominali. L'esecuzione di normali esercizi fisici in questo caso è impossibile, poiché qualsiasi carico può portare allo scompenso delle condizioni del paziente e allo sviluppo di insufficienza respiratoria acuta.
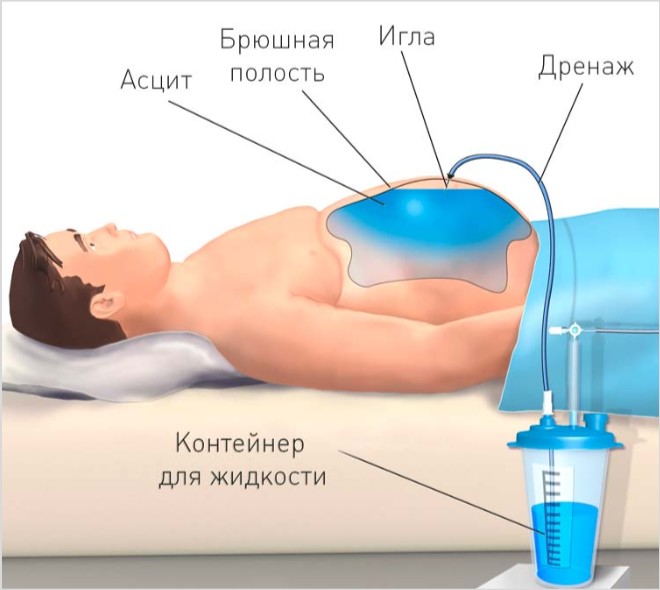
Laparocentesi terapeutica (puntura terapeutica) per ascite
Come accennato in precedenza, la puntura (puntura) della parete addominale anteriore e la rimozione di parte del liquido ascitico dalla cavità addominale sono importanti nella diagnosi dell'ascite. Allo stesso tempo, questa procedura può essere eseguita per scopi medicinali. Questo è indicato per l'ascite tesa e / o refrattaria, quando la pressione del fluido nella cavità addominale è così grande da portare alla rottura degli organi vitali (principalmente cuore e polmoni). In questo caso, l'unico trattamento efficace è la puntura addominale, durante la quale viene rimossa parte del liquido ascitico.La tecnica e le regole per la preparazione del paziente sono le stesse della laparocentesi diagnostica. Dopo una puntura della parete addominale anteriore, viene inserito uno speciale tubo di drenaggio nella cavità addominale, attraverso il quale scorrerà il liquido ascitico. Un contenitore con gradazione di volume è necessariamente collegato all'altra estremità del tubo (per controllare la quantità di liquido rimosso).
È importante ricordare che il liquido ascitico può contenere grandi quantità di proteine (albumine). La rimozione simultanea di un grande volume di liquido (più di 5 litri) può portare non solo a un calo della pressione sanguigna (a causa dell'espansione dei vasi sanguigni precedentemente compressi), ma anche a una grave carenza di proteine. Ecco perché la quantità di fluido rimosso dovrebbe essere determinata in base alla natura del fluido ascitico (trasudato o essudato) e alle condizioni generali del paziente.
Trattamento dell'ascite con metodi alternativi
Metodi alternativi di trattamento sono ampiamente usati per trattare l'ascite in varie malattie. Il compito principale delle erbe e delle piante medicinali è rimuovere il liquido ascitico dal corpo, quindi hanno tutte un effetto diuretico.Nel trattamento dell'ascite, puoi usare:
- Infuso di prezzemolo. 40 grammi di erba verde tritata e radici di prezzemolo vanno versati con 1 litro di acqua bollente e infusi a temperatura ambiente per 12 ore. Assumere per via orale 1 cucchiaio 3-4 volte al giorno (prima dei pasti).
- Un decotto di baccelli di fagioli. 2 cucchiai di baccelli di fagioli tritati vanno versati con un litro d'acqua, portati a ebollizione e fatti bollire a bagnomaria per 20-30 minuti. Successivamente, raffreddare e assumere per via orale 2 cucchiai da 4 a 5 volte al giorno prima dei pasti.
- Un decotto delle foglie della madre e della matrigna. farfara versare 1 tazza (200 ml) di acqua, portare a ebollizione e far bollire per 10 minuti. Raffreddare, filtrare e assumere per via orale 1 cucchiaio 3 volte al giorno.
- Tintura di erba madre. 1 cucchiaio di foglie tritate di motherwort va posto in un barattolo di vetro e versare 100 ml di alcool al 70%, quindi infondere in un luogo buio a temperatura ambiente per 3-5 giorni. Prendi la tintura tre volte al giorno prima dei pasti, 30 gocce, diluite in una piccola quantità di acqua bollita.
- Composta di albicocche. Non ha solo un effetto diuretico, ma anche risparmiatore di potassio, che è estremamente importante quando uso a lungo termine erbe e preparati diuretici. La composta viene preparata al meglio con albicocche secche, di cui 300-400 grammi vengono versate con 2-3 litri di acqua e fatte bollire per 15-20 minuti. È importante ricordare che con ascite intensa, la quantità di liquido consumato dovrebbe essere limitata, quindi non è consigliabile assumere più di 200-300 ml di composta al giorno.
Quando è necessario un intervento chirurgico per l'ascite?
La chirurgia per l'ascite è indicata se la causa della sua insorgenza può essere eliminata chirurgicamente. Allo stesso tempo, la possibilità del trattamento chirurgico è limitata dalla quantità di liquido ascitico e condizione generale paziente, che può essere estremamente grave.Il trattamento chirurgico può essere applicato:
- Con il cancro al fegato. La rimozione della porzione di fegato interessata dal tumore può arrestare la progressione processo patologico(in assenza di metastasi in organi distanti).
- Con difetti cardiaci. La correzione della cardiopatia valvolare (sostituzione di una valvola danneggiata con una artificiale) può portare al completo recupero del paziente, alla normalizzazione della funzione cardiaca e al riassorbimento del liquido ascitico.
- Con oncologia della cavità addominale. La rimozione tempestiva di un tumore che comprime i vasi sanguigni del sistema della vena porta può portare a una cura completa per il paziente.
- Con peritonite. La peritonite batterica è un'indicazione per trattamento chirurgico. La cavità addominale viene aperta, pulita da masse purulente e lavata con soluzioni antisettiche.
- Con ascite chilosa. Se la penetrazione della linfa nella cavità addominale è dovuta al danneggiamento di un grande vaso linfatico in quest'area, la sua sutura durante l'intervento chirurgico può portare al completo recupero del paziente.
Oggi è ampiamente utilizzato il metodo di restituzione del liquido ascitico (più precisamente, le proteine e altri oligoelementi in esso contenuti) alla circolazione sistemica attraverso infusioni endovenose, che riduce il rischio di morte in tali pazienti.
Trattamento dell'ascite nella cirrosi epatica
Una delle fasi principali nel trattamento dell'ascite nella cirrosi epatica è fermare la progressione del processo patologico in essa e stimolare il ripristino del normale tessuto epatico. Senza queste condizioni, il trattamento sintomatico dell'ascite (l'uso di diuretici e ripetute punture terapeutiche) avrà un effetto temporaneo, ma alla fine tutto finirà con la morte del paziente.Il trattamento per la cirrosi epatica comprende:
- Epatoprotettori(allohol, acido ursodesossicolico) - farmaci che migliorano il metabolismo nelle cellule del fegato e le proteggono dai danni causati da varie tossine.
- Fosfolipidi essenziali(phosphogliv, Essentiale) - ripristina le cellule danneggiate e aumenta la loro resistenza se esposto a fattori tossici.
- Flavonoidi(gepabene, carsil) - neutralizza i radicali liberi dell'ossigeno e altre sostanze tossiche formate nel fegato durante la progressione della cirrosi.
- Preparazioni di aminoacidi(heptral, hepasol A) - copre il fabbisogno del fegato e di tutto il corpo di aminoacidi necessari per la normale crescita e il rinnovamento di tutti i tessuti e organi.
- Antivirali(pegasys, ribavirin) - sono prescritti per l'epatite virale B o C.
- Vitamine (A, B12, D, K)- queste vitamine si formano o si depositano (immagazzinate) nel fegato e, con lo sviluppo della cirrosi, la loro concentrazione nel sangue può diminuire significativamente, il che porterà allo sviluppo di una serie di complicazioni.
- Terapia dietetica- si raccomanda di escludere dalla dieta cibi che aumentano il carico sul fegato (in particolare cibi grassi e fritti, qualsiasi tipo di bevande alcoliche, Tè caffè).
- trapianto di fegato- l'unico metodo che ti consente di risolvere radicalmente il problema della cirrosi. Tuttavia, vale la pena ricordare che anche dopo un trapianto riuscito, la causa della malattia dovrebbe essere identificata ed eliminata, poiché altrimenti la cirrosi può colpire anche il nuovo fegato (trapiantato).
Trattamento dell'ascite in oncologia
La causa della formazione di liquido ascitico durante un tumore può essere la compressione dei vasi sanguigni e linfatici della cavità addominale, nonché il danneggiamento del peritoneo da parte delle cellule tumorali. In ogni caso, per un trattamento efficace della malattia, è necessario rimuovere completamente la neoplasia maligna dal corpo.Nel trattamento delle malattie oncologiche può essere utilizzato:
- Chemioterapia. La chemioterapia è il principale metodo di trattamento della carcinomatosi peritoneale, in cui le cellule tumorali colpiscono entrambi i fogli della membrana sierosa della cavità addominale. Vengono prescritti preparati chimici (metotrexato, azatioprina, cisplatino), che interrompono i processi di divisione delle cellule tumorali, portando così alla distruzione del tumore. Il problema principale con questo è il fatto che questi farmaci interrompono anche la divisione delle cellule normali in tutto il corpo. Di conseguenza, durante il periodo di trattamento, il paziente può perdere i capelli, possono comparire ulcere dello stomaco e dell'intestino, può svilupparsi anemia aplastica (mancanza di globuli rossi a causa di una violazione della loro formazione nel midollo osseo rosso).
- Radioterapia. L'essenza di questo metodo risiede nell'effetto ad alta precisione delle radiazioni sul tessuto tumorale, che porta alla morte delle cellule tumorali e ad una diminuzione delle dimensioni della neoplasia.
- Chirurgia. Consiste nella rimozione del tumore attraverso un'operazione chirurgica. Questo metodo è particolarmente efficace per tumori benigni o nel caso in cui la causa dell'ascite sia la spremitura di vasi sanguigni o linfatici da parte di un tumore in crescita (la sua rimozione può portare al completo recupero del paziente).
Trattamento dell'ascite nell'insufficienza cardiaca
L'insufficienza cardiaca è caratterizzata dall'incapacità del muscolo cardiaco di pompare il sangue in tutto il corpo. Il trattamento di questa malattia consiste nel ridurre la pressione nel sistema circolatorio, eliminare il ristagno di sangue nelle vene e migliorare il funzionamento del muscolo cardiaco.Il trattamento per l'insufficienza cardiaca comprende:
- Farmaci diuretici. Ridurre il volume del sangue circolante, riducendo il carico sul cuore e la pressione nelle vene della parte inferiore del corpo, prevenendo così l'ulteriore sviluppo dell'ascite. Dovrebbero essere prescritti con attenzione, sotto il controllo della pressione sanguigna, in modo da non provocare disidratazione.
- Farmaci che abbassano la pressione sanguigna(ramipril, losartan). Con la pressione alta (BP), il muscolo cardiaco deve fare molto lavoro, espellendo il sangue nell'aorta durante la contrazione. La normalizzazione della pressione riduce il carico sul cuore, contribuendo così ad eliminare la congestione venosa e l'edema.
- glicosidi cardiaci(digossina, digitossina). Questi farmaci aumentano la forza delle contrazioni cardiache, che aiuta ad eliminare il ristagno nelle vene della parte inferiore del corpo. Dovrebbero essere presi con cautela, poiché in caso di sovradosaggio può verificarsi la morte.
- Dieta senza sale. Il consumo di grandi quantità di sale porta alla ritenzione di liquidi nel corpo, che aumenta ulteriormente il carico di lavoro sul cuore. Ecco perché ai pazienti con insufficienza cardiaca non è consigliabile assumere più di 3-5 grammi di sale al giorno (compreso il sale utilizzato nella preparazione di vari piatti).
- Restrizione di liquidi(non più di 1 - 1,5 litri al giorno).
- Rispetto della routine quotidiana. Se lo stato del sistema cardiovascolare lo consente, moderata attività fisica (camminare, esercizi mattutini nuoto, yoga).
Trattamento dell'ascite nell'insufficienza renale
Nell'insufficienza renale, la funzione escretoria dei reni è compromessa, a seguito della quale i sottoprodotti fluidi e metabolici (urea, acido urico) vengono trattenuti nel corpo in grandi quantità. Il trattamento dell'insufficienza renale consiste nel normalizzare la funzione renale e rimuovere le sostanze tossiche dal corpo.Il trattamento per l'insufficienza renale comprende:
- Farmaci diuretici. Nelle fasi iniziali della malattia possono avere un effetto positivo, ma nella fase terminale dell'insufficienza renale sono inefficaci. Ciò è spiegato dal fatto che il meccanismo d'azione dei diuretici è quello di regolare (cioè migliorare) la funzione escretoria del tessuto renale. Nell'ultimo stadio della malattia, la quantità di tessuto renale funzionale è estremamente ridotta, il che porta alla mancanza di effetto quando si prescrivono diuretici.
- Farmaci che abbassano la pressione sanguigna. Nell'insufficienza renale, vi è una violazione dell'afflusso di sangue al restante tessuto renale funzionale, a seguito della quale vengono attivati un numero di meccanismi compensatori volti a mantenere il flusso sanguigno renale a un livello adeguato. Uno di questi meccanismi è un aumento della pressione sanguigna. Tuttavia, un aumento della pressione sanguigna non migliora la condizione dei reni, ma, al contrario, contribuisce alla progressione del processo patologico, allo sviluppo di edema e ascite. Ecco perché la normalizzazione della pressione sanguigna è un passo importante nel trattamento per rallentare il tasso di formazione del liquido ascitico.
- Emodialisi. Durante questa procedura, il sangue del paziente viene fatto passare attraverso un apparato speciale, in cui viene purificato dai sottoprodotti metabolici e da altre tossine, dopodiché viene restituito al flusso sanguigno. L'emodialisi e altri metodi di purificazione del sangue (plasmaferesi, dialisi peritoneale, emosorbimento) sono l'ultimo modo efficace per prolungare la vita dei pazienti con insufficienza renale cronica.
- Trapianto di rene. Un metodo radicale di trattamento in cui un rene donatore viene trapiantato al paziente. Se l'operazione ha successo e il trapianto attecchisce nel corpo dell'ospite, il nuovo rene può svolgere pienamente la funzione escretoria, garantendo la normale qualità e aspettativa di vita del paziente.
Conseguenze e complicanze dell'ascite
 Con la progressione prolungata della malattia e l'accumulo di una grande quantità di liquido nella cavità addominale, possono svilupparsi numerose complicazioni che, senza una correzione tempestiva e completa, possono portare alla morte del paziente.
Con la progressione prolungata della malattia e l'accumulo di una grande quantità di liquido nella cavità addominale, possono svilupparsi numerose complicazioni che, senza una correzione tempestiva e completa, possono portare alla morte del paziente. L'ascite può essere complicata da:
- infiammazione del peritoneo (ascite-peritonite);
- insufficienza cardiaca;
- insufficienza respiratoria;
- ernia ombelicale;
- blocco intestinale.
Questa condizione si verifica a seguito della penetrazione di batteri estranei nella cavità addominale, che porta all'infiammazione del peritoneo. Lo sviluppo di questa complicanza è facilitato dal ristagno del liquido ascitico, dalla ridotta motilità delle anse intestinali compresse, nonché dall'espansione e dall'aumento della permeabilità vascolare nel sistema della vena porta. Anche ruolo importante nello sviluppo di complicanze infettive, gioca una diminuzione delle difese complessive del corpo a seguito della progressione della patologia sottostante che ha causato l'ascite (insufficienza renale, cardiaca o epatica, tumori e così via).
È importante che non vi siano difetti visibili del peritoneo o degli organi interni, che potrebbero diventare una fonte di infezione. Si pensa che i batteri si infiltrino nella cavità addominale attraverso le pareti dilatate e troppo tese delle anse intestinali.
Indipendentemente dal meccanismo di sviluppo, la presenza di peritonite richiede il ricovero del paziente e un trattamento chirurgico urgente.
Insufficienza cardiaca
L'accumulo di una grande quantità di liquido nella cavità addominale porta alla spremitura degli organi e dei vasi sanguigni (arterie e vene) che vi si trovano, interrompendo il flusso sanguigno attraverso di essi. Di conseguenza, il cuore deve fare molto lavoro per pompare il sangue attraverso i vasi.
Se l'ascite si sviluppa lentamente, nel cuore si attivano meccanismi compensatori, consistenti nella crescita delle fibre muscolari e nell'aumento delle dimensioni del muscolo cardiaco. Ciò consente fino a un certo punto di compensare l'aumento del carico. Con l'ulteriore progressione dell'ascite, le riserve del muscolo cardiaco possono essere esaurite, causando lo sviluppo di insufficienza cardiaca.
Se l'ascite si sviluppa rapidamente (entro pochi giorni), il cuore non ha il tempo di adattarsi al carico crescente, a seguito del quale può svilupparsi un'insufficienza cardiaca acuta, che richiede cure mediche di emergenza.
idrotorace
Questo termine si riferisce all'accumulo di liquido nel torace. Lo sviluppo dell'idrotorace nell'ascite è facilitato da un aumento della pressione del liquido ascitico, a seguito del quale il fluido proveniente dai vasi sanguigni e linfatici della cavità addominale può passare nei vasi del diaframma e del torace. Con la progressione della malattia, la quantità di liquido libero nel torace aumenterà, il che porterà alla compressione del polmone sul lato della lesione (o di entrambi i polmoni con idrotorace bilaterale) e all'insufficienza respiratoria.
Insufficienza respiratoria
Lo sviluppo di questa condizione può essere facilitato dall'aumento e dalla limitazione dell'escursione del diaframma a seguito dell'aumento della pressione nella cavità addominale, nonché dalla progressione dell'idrotorace. In assenza di un trattamento tempestivo, l'insufficienza respiratoria porterà a una pronunciata diminuzione della concentrazione di ossigeno nel sangue, che può manifestarsi con mancanza di respiro, cianosi della pelle e alterazione della coscienza, fino alla sua perdita.
Ernia diaframmatica
Un'ernia diaframmatica è una sporgenza di un organo o di un tessuto attraverso un difetto nel diaframma o attraverso di esso. apertura esofagea. La ragione di ciò è un pronunciato aumento della pressione intra-addominale.
Lo stomaco, le anse intestinali o la membrana sierosa riempita di liquido ascitico possono sporgere attraverso l'apertura erniaria. Questa condizione si manifesta con dolore al petto e nella regione del cuore, nella parte superiore dell'addome. Se una porzione sufficientemente grande dell'organo entra nell'apertura erniaria, può comprimere i polmoni e il cuore, causando respirazione e battito cardiaco compromessi.
Il trattamento della malattia è prevalentemente chirurgico, consistente nella riduzione del sacco erniario e nella sutura del difetto del diaframma.
Ernia ombelicale
La causa della formazione di un'ernia ombelicale è anche l'aumento della pressione nella cavità addominale. La parete addominale anteriore è ricoperta di muscoli quasi per tutta la sua lunghezza. L'eccezione è la regione ombelicale e la linea mediana dell'addome, dove questi muscoli si uniscono e formano la cosiddetta aponeurosi della parete addominale anteriore. Questa aponeurosi è costituita da tessuto tendineo, che è il "punto debole" della parete addominale (è qui che si nota più spesso la sporgenza del sacco erniario). Anche il trattamento della malattia è chirurgico (si riduce l'ernia e si sutura la porta erniaria).
Blocco intestinale
Si sviluppa come risultato della compressione delle anse intestinali da parte del liquido ascitico, che di solito si verifica con ascite tesa e refrattaria. La violazione della pervietà intestinale porta all'accumulo di feci sopra il luogo di compressione e all'aumento della peristalsi (attività motoria) dell'intestino in quest'area, che è accompagnata da un forte dolore parossistico nell'addome. Se l'ostruzione intestinale non viene risolta entro poche ore, si verifica la paralisi intestinale, l'espansione e l'aumento della permeabilità della parete intestinale. Di conseguenza, numerosi batteri (che sono abitanti permanenti dell'intestino crasso) entrano nel flusso sanguigno, causando lo sviluppo di complicazioni formidabili e pericolose per la vita del paziente.
Il trattamento consiste nell'aprire la cavità addominale ed eliminare l'ostruzione intestinale. Se le anse intestinali danneggiate non sono vitali, vengono rimosse e le estremità risultanti del canale digerente vengono collegate tra loro.
Prognosi per ascite
 L'ascite stessa è un segno prognostico sfavorevole, che indica un lungo decorso della malattia e una pronunciata disfunzione dell'organo (o degli organi) interessato. Tuttavia, l'ascite non è una diagnosi fatale. Con un trattamento tempestivo avviato e condotto correttamente, il liquido ascitico può risolversi completamente e la funzione dell'organo interessato può essere ripristinata. Tuttavia, in alcuni casi, l'ascite progredisce rapidamente, portando allo sviluppo di complicanze e alla morte del paziente, anche sullo sfondo di un adeguato e trattamento completo. Ciò è spiegato da una pronunciata lesione degli organi vitali, principalmente fegato, cuore, reni e polmoni.
L'ascite stessa è un segno prognostico sfavorevole, che indica un lungo decorso della malattia e una pronunciata disfunzione dell'organo (o degli organi) interessato. Tuttavia, l'ascite non è una diagnosi fatale. Con un trattamento tempestivo avviato e condotto correttamente, il liquido ascitico può risolversi completamente e la funzione dell'organo interessato può essere ripristinata. Tuttavia, in alcuni casi, l'ascite progredisce rapidamente, portando allo sviluppo di complicanze e alla morte del paziente, anche sullo sfondo di un adeguato e trattamento completo. Ciò è spiegato da una pronunciata lesione degli organi vitali, principalmente fegato, cuore, reni e polmoni. Sulla base di quanto precede, ne consegue che la prognosi dell'ascite è determinata non solo dalla quantità di liquido nella cavità addominale e dalla qualità del trattamento, ma anche dalla malattia sottostante che ha causato l'accumulo di liquido nella cavità addominale.
Quanto tempo vivono le persone con ascite?
L'aspettativa di vita delle persone con diagnosi di ascite varia notevolmente, a seconda di una serie di fattori.L'aspettativa di vita di un paziente con ascite è dovuta a:
- Espressione di ascite. L'ascite transitoria (lieve) non rappresenta una minaccia immediata per la vita del paziente, mentre l'ascite intensa, accompagnata dall'accumulo di decine di litri di liquido nella cavità addominale, può portare allo sviluppo di insufficienza cardiaca o respiratoria acuta e morte del paziente entro ore o giorni.
- È ora di iniziare il trattamento. Se l'ascite viene rilevata nelle prime fasi dello sviluppo, quando le funzioni degli organi vitali non sono compromesse (o solo leggermente compromesse), l'eliminazione della malattia di base può portare a una cura completa per il paziente. Allo stesso tempo, con l'ascite progressiva a lungo termine, possono verificarsi danni a molti organi e sistemi (respiratorio, cardiovascolare, escretore), che porteranno alla morte del paziente.
- malattia principale. Questo è forse il fattore principale che determina la sopravvivenza dei pazienti con ascite. Il fatto è che anche con il trattamento più moderno, è improbabile un esito favorevole se il paziente ha un'insufficienza di più organi contemporaneamente. Quindi, ad esempio, con cirrosi epatica scompensata (quando la funzione dell'organo è quasi completamente compromessa), le possibilità di sopravvivenza del paziente entro 5 anni dalla diagnosi sono inferiori al 20% e con insufficienza cardiaca scompensata - meno superiore al 10%. Una prognosi più favorevole per l'insufficienza renale cronica, poiché i pazienti in emodialisi e seguendo tutte le prescrizioni del medico possono vivere per decenni o più.
Prevenzione dell'ascite
 La prevenzione dell'ascite consiste nel trattamento completo e tempestivo delle malattie croniche degli organi interni che, se progredite, possono causare accumulo di liquido nella cavità addominale.
La prevenzione dell'ascite consiste nel trattamento completo e tempestivo delle malattie croniche degli organi interni che, se progredite, possono causare accumulo di liquido nella cavità addominale. La prevenzione dell'ascite comprende:
- Trattamento tempestivo delle malattie del fegato. Lo sviluppo della cirrosi epatica è sempre preceduto da una prolungata infiammazione del tessuto epatico (epatite). È estremamente importante stabilire in tempo la causa di questa malattia ed eliminarla (per eseguire trattamento antivirale smettere di bere alcolici, iniziare a mangiare sano e così via). Ciò fermerà la progressione del processo patologico e manterrà vitale la maggior parte del tessuto epatico, che fornirà al paziente una vita piena per molti anni.
- Trattamento tempestivo dei difetti cardiaci congeniti. Allo stato attuale dello sviluppo, un'operazione per sostituire una valvola cardiaca danneggiata o chiudere un difetto nelle pareti del muscolo cardiaco può essere eseguita in tenera età. infanzia, che consentirà al bambino di crescere e svilupparsi normalmente e di salvarlo dall'insufficienza cardiaca in futuro.
- Trattamento tempestivo delle malattie renali. Sebbene l'emodialisi possa compensare la funzione escretoria del rene, non è in grado di fornire una serie di altre funzioni di questo organo. Ecco perché è molto più facile trattare varie malattie infettive del sistema urinario, come la cistite (infiammazione della vescica), la glomerulonefrite (infiammazione del tessuto renale), la pielonefrite (infiammazione della pelvi renale), in tempo e completamente che dedicare all'emodialisi per 2-3 ore due volte a settimana per il resto della vita.
- Dieta per pancreatite. A pancreatite cronica per provocare una esacerbazione della malattia e la distruzione del tessuto pancreatico può essere necessaria una grande quantità di alcol, dolci, cibi piccanti, affumicati o fritti. Tuttavia, dovrebbe essere chiaro che tali pazienti non dovrebbero escludere completamente i prodotti di cui sopra dalla dieta. 1 caramella o 1 pezzo di salsiccia affumicata consumati al giorno non provocherà un'esacerbazione della pancreatite, quindi è estremamente importante che i pazienti mangino moderatamente e non mangino troppo (soprattutto prima di coricarsi).
- Esecuzione di ecografie pianificate durante la gravidanza. Si consiglia alle donne incinte di eseguire almeno tre ecografie durante il periodo di gestazione. Il primo viene eseguito nel periodo dalle 10 alle 14 settimane di gravidanza. A questo punto, vengono deposti tutti gli organi e i tessuti del feto, il che consente di identificare gravi anomalie dello sviluppo. La seconda ecografia viene eseguita a 18-22 settimane di gravidanza. Consente inoltre di identificare varie anomalie dello sviluppo e, se necessario, sollevare la questione dell'interruzione di una gravidanza. Il terzo studio viene eseguito a 30-34 settimane per identificare anomalie nello sviluppo o nella posizione del feto. L'interruzione della gravidanza in questo momento è impossibile, ma i medici possono identificare una particolare patologia e iniziare il trattamento immediatamente dopo la nascita di un bambino, il che aumenterà significativamente le sue possibilità di sopravvivenza.
L'accumulo di liquido libero nella cavità addominale si verifica a seguito di una reazione infiammatoria, una violazione del deflusso della linfa e della circolazione sanguigna dovuta a ragioni varie. Una condizione simile è chiamata ascite (idropisia), il suo aspetto può portare allo sviluppo di gravi conseguenze per la salute umana.
Il fluido accumulato nel peritoneo è un habitat ideale per la microflora patogena, che è l'agente eziologico della peritonite, della sindrome epatorenale, dell'ernia ombelicale, dell'encefalopatia epatica e di altre patologie non meno pericolose.
Per diagnosticare l'ascite viene utilizzato uno dei metodi più sicuri e non invasivi, ma altamente accurati: uno studio che utilizza le onde ultrasoniche. L'identificazione della presenza di liquido nella cavità addominale mediante ultrasuoni viene eseguita come prescritto dal medico curante sulla base dell'esistente Segni clinici processo patologico.
La cavità addominale è una zona anatomica separata, che rilascia costantemente umidità per migliorare lo scorrimento dei fogli viscerali del peritoneo. Normalmente, questo versamento può essere assorbito dinamicamente e non accumularsi in aree a lui convenienti. Nel nostro articolo, vogliamo fornire informazioni sulle cause della riserva di liquidi anormale, la diagnosi di una condizione patologica sugli ultrasuoni e metodi efficaci per il suo trattamento.
Perché il liquido libero si accumula nella cavità addominale?
L'ascite si sviluppa a causa di vari tipi processi patologici negli organi pelvici. Il trasudato inizialmente accumulato non è di natura infiammatoria, la sua quantità può variare da 30 ml a 10-12 litri. Le cause più comuni del suo sviluppo sono una violazione della secrezione di proteine che forniscono impermeabilità ai tessuti e ai percorsi che conducono la linfa e il sangue circolante.
Questa condizione può essere provocata da anomalie congenite o sviluppo nel corpo:
- cirrosi epatica;
- insufficienza cardiaca o renale cronica;
- ipertensione portale;
- fame di proteine;
- linfostasi;
- lesioni tubercolari o maligne del peritoneo;
- diabete;
- lupus eritematoso sistemico.
Spesso, l'idropisia si sviluppa durante la formazione di formazioni tumorali nelle ghiandole mammarie, nelle ovaie, negli organi digestivi, nelle membrane sierose della pleura e del peritoneo. Inoltre, il liquido libero può accumularsi sullo sfondo delle complicanze. periodo postoperatorio, pseudomixomi del peritoneo (un accumulo di muco che subisce una riorganizzazione nel tempo), distrofia amiloide(disturbi del metabolismo delle proteine), coma ipotiroideo (mixedema).
Il meccanismo per la formazione dell'idropisia è la fuoriuscita nella cavità addominale di fluido dai principali dotti linfatici, vasi sanguigni e tessuti di organi.
Segni di ascite
SU fasi iniziali sviluppo di questa condizione, i pazienti non hanno lamentele, l'accumulo di liquido libero può essere rilevato solo mediante ultrasuoni. I sintomi visibili compaiono quando la quantità di trasudato supera un litro e mezzo, una persona sente:
- un aumento della parte addominale dell'addome e del peso corporeo;
- deterioramento del benessere generale;
- sensazione di pienezza nella cavità addominale;
- gonfiore degli arti inferiori e dei tessuti dello scroto (negli uomini);
- eruttazione
- bruciore di stomaco;
- nausea;
- respirazione difficoltosa;
- flatulenza;
- tachicardia;
- protrusione del nodo ombelicale;
- disagio e dolore all'addome;
- disturbi delle feci e delle vie urinarie.
Quando una grande quantità di versamento si accumula nel peritoneo, una persona può sentire una caratteristica spruzzata di fluido e sentire un'onda.
Se un esame ecografico della cavità addominale ha mostrato la presenza di umidità in eccesso, il medico curante deve stabilire con precisione la causa principale della condizione patologica. Il pompaggio del trasudato accumulato non è un trattamento efficace per l'ascite.
Preparazione per l'ecografia e il suo corso
Questo studio non ha controindicazioni o restrizioni, in casi di emergenza viene eseguito senza una precedente preparazione del paziente. La procedura elettiva richiede una migliore visualizzazione alterazioni patologiche negli organi. Si raccomanda al paziente di escludere dalla dieta gli alimenti contenenti una grande quantità di fibre e aumentando la formazione di gas 3 giorni prima dello studio.
Alla vigilia dello studio, bevi un lassativo o fai un clistere purificante. Per ridurre l'accumulo di gas nell'intestino il giorno dell'ecografia, è necessario assumere Mezim o carbone attivo. Modi moderni diagnostica ecografica consentono di determinare le aree più probabili di accumulo di liquido libero nella cavità addominale.
Ecco perché specialisti qualificati esaminano le seguenti zone anatomiche:
- Il "pavimento" superiore del peritoneo, che si trova sotto il diaframma. Di particolare importanza diagnostica sono gli spazi situati sotto il fegato e formati dalla sezione principale dell'intestino tenue - le parti ascendenti e discendenti del colon. Normalmente, i cosiddetti canali laterali non esistono: le coperture del peritoneo si adattano perfettamente all'intestino.
- La piccola pelvi, in cui, con lo sviluppo di processi patologici, può accumularsi versamento, che scorre dai canali laterali.
Le caratteristiche fisiche dell'umidità accumulata nel peritoneo per qualsiasi motivo non consentono il riflesso dell'onda ultrasonica, questo fenomeno rende la procedura diagnostica il più informativa possibile. La presenza di versamento negli spazi anatomici studiati crea un fuoco oscuro in movimento sul monitor dell'apparato. In assenza di fluido libero, la diagnostica dura non più di 5 minuti.

Per rilevare l'umidità in eccesso, la sonda del dispositivo a ultrasuoni viene spostata lungo le linee ascellari anteriore e media su entrambi i lati del corpo del paziente dall'alto verso il basso dell'addome.
Se non è possibile rilevare un trasudato, segni indiretti possono indicare la sua presenza:
- spostamento delle anse del colon;
- cambiamento del suono durante la percussione (tapping) - timpanico nelle parti superiori del peritoneo, smussato nella parte inferiore.
Tipi di idropisia addominale sugli ultrasuoni
La classificazione internazionale delle malattie non individua l'ascite come una malattia separata: questa condizione è una complicazione delle ultime fasi di altri processi patologici. In base alla luminosità dei sintomi clinici, si distinguono le seguenti forme di ascite:
- iniziale: la quantità di acqua accumulata all'interno dell'addome raggiunge 1,5 litri;
- con una moderata quantità di liquido- manifestato da gonfiore delle gambe, notevole aumento delle dimensioni del torace, mancanza di respiro, bruciore di stomaco, stitichezza, sensazione di pesantezza all'addome;
- massiccio (il volume del versamento è superiore a cinque litri) - una condizione pericolosa caratterizzata da tensione nelle pareti della cavità addominale, sviluppo di insufficienza nella funzione dei sistemi cardiaco e respiratorio e infezione del trasudato.
Nella valutazione batteriologica della qualità del fluido libero, prodotto in particolari condizioni di laboratorio, si distingue tra idropisia sterile (assenza di microrganismi patogeni) e infetta (presenza di microbi patogeni).
Secondo le previsioni diagnostiche, c'è l'ascite, che è suscettibile di terapia farmacologica, e una condizione patologica stabile (la sua ricorrenza o non suscettibile di trattamento).
Cosa si fa dopo la conferma della patologia mediante ecografia?
Il corso delle misure terapeutiche dipende da quale malattia ha causato l'accumulo di umidità in eccesso nel peritoneo. Per diagnosticare con precisione il processo patologico, i professionisti conducono un esame completo del paziente, tra cui:
- esami del sangue e delle urine clinici biochimici e generali;
- studio di marcatori oncologici e indicatori del metabolismo elettrolitico;
- radiografia normale cavità toraciche e addominali;
- coagulogramma - valutazione dei parametri del sistema di coagulazione;
- angiografia dei vasi sanguigni, che consente di valutare la loro condizione;
- risonanza magnetica o TC dell'addome;
- epatoscintigrafia - una tecnica moderna per esaminare il fegato usando una gamma camera, che consente di visualizzare l'organo;
- laparoscopica diagnostica con puntura terapeutica di liquido ascitico.

Per pompare il trasudato dalla cavità addominale, viene utilizzato il metodo della laparocentesi terapeutica: viene praticata una puntura nella parete anteriore dell'addome, attraverso la quale viene rimosso il liquido in eccesso
Nei pazienti con cirrosi epatica si consiglia lo shunt portosistemico intraepatico, la cui tecnica consiste nel posizionare uno stent a rete metallica, per creare una connessione artificiale tra il colletto e le vene epatiche. Nei casi più gravi è necessario un trapianto di organi.
In conclusione delle informazioni di cui sopra, vorrei sottolineare ancora una volta che l'accumulo di liquido libero nella cavità addominale è considerato una manifestazione sfavorevole del complicato decorso della malattia di base. Lo sviluppo dell'ascite può provocare una violazione dell'attività funzionale del cuore e della milza, emorragia interna, peritonite, edema cerebrale.
Il tasso di mortalità dei pazienti con una forma massiccia di idropisia addominale raggiunge il 50%. Le misure che impediscono il verificarsi di questa condizione patologica sono il trattamento tempestivo dei processi infettivi e infiammatori, una corretta alimentazione, il rifiuto di bere alcolici, un esercizio moderato, gli esami preventivi di medici specialisti e l'esatta attuazione delle loro raccomandazioni.
Parola " ascite"tradotto dal greco antico significa" idropisia dell'addome" vedi foto, e questa parola, a sua volta, deriva dalla combinazione "pelliccia per immagazzinare liquidi". In effetti, l'ascite, la malattia di cui parleremo oggi, sta nel fatto che nella cavità addominale si accumula una grande quantità di liquido.
Cioè, lo stomaco diventa la stessa "pelliccia" che immagazzina liquido. Cos'è questo liquido e da dove viene?
Qual è la malattia dell'ascite?
Ascite non è piuttosto una malattia, ma un sintomo di molte malattie, e il punto di generalizzazione nel loro sviluppo è che c'è uno scompenso (alterazione) della circolazione sanguigna e linfatica nella cavità addominale.
Molto spesso, in circa l'80% dei casi, la causa dell'ascite è cirrosi epatica, di solito nell'ultimo stadio - il cosiddetto stadio di scompenso, quando le riserve epatiche sono esaurite, ci sono gravi disturbi circolatori, sia nel fegato che nella cavità addominale, e in questo contesto il liquido inizia ad accumularsi nello stomaco.
L'ascite è una conseguenza della cirrosi epatica nell'89% dei casi, delle neoplasie maligne nel 10% e dell'insufficienza cardiaca nel 5% dei casi.
Quali altre malattie, oltre alla cirrosi epatica, possono causare l'ascite?
Oltre alla cirrosi epatica, alcuni malattie oncologiche(in circa il 10% dei casi), il più delle volte lo è carcinoma ovarico nelle donne, a cui, purtroppo, nella maggior parte dei casi, sono soggette le giovani donne.
Con il cancro ovarico, c'è una violazione della circolazione linfatica, i percorsi del drenaggio linfatico dalla cavità addominale sono bloccati e, di conseguenza, il liquido si accumula. In questo caso l'ascite ha un decorso piuttosto aggressivo e molto spesso questa condizione indica che il paziente ha raggiunto il “traguardo” e non ha molto da vivere.
E un altro gruppo di malattie comuni, circa il 5%, che sono accompagnate da ascite - questo. Stiamo parlando di pazienti con difetti cardiaci, con varie malattie cardiache croniche e scompenso circolatorio, in cui c'è un ristagno generale di sangue nel corpo. Spesso in questi pazienti, oltre all'accumulo di liquido nella cavità addominale, ci sono anche molto gambe gonfie ed edematose(piedi, stinchi, cosce), come nella foto, ma c'è edema anche nella regione ascellare e il liquido si accumula non solo nella cavità addominale, ma anche nelle regioni pleuriche, cioè nei polmoni.
Succede, ma più raramente, che l'ascite si sviluppi in altre malattie - nella pancreatite cronica, nell'insufficienza renale cronica, combinata con il diabete, ecc.
A volte ci sono combinazioni di varie malattie che causano l'ascite.
Il tasso di accumulo di liquido e la sua quantità dalla malattia esistente
Quantità di liquido con tutte queste malattie può essere piuttosto significativo, fino a 20 o più litri. Quindi in un paziente con enorme ascite che si è sviluppata sullo sfondo della cirrosi epatica, un uomo di 57 anni, piuttosto grande, pesava più di 160 kg, e quindi in 3-4 giorni è stato "rilasciato" circa 60 litri di fluido.
Il liquido si accumula più rapidamente quando malattie maligne, e infine, edema cardiaco- in questo caso l'accumulo di liquidi avviene più lentamente, cioè per un tempo più lungo.
Qual è il fluido che si accumula nella cavità addominale?
Questo è un liquido di natura diversa, ha una composizione piuttosto complessa e dipende, tra l'altro, dalla malattia che ha causato l'ascite.
Anche nei pazienti con la stessa malattia, la composizione del fluido è diversa. Ad esempio, con la cirrosi epatica per la prima fase della malattia, è più prezioso (contiene più proteine) che in più date successive, quindi, non sempre è necessario semplicemente “toglierlo”, a volte è meglio “elaborarlo” con metodi adeguati e “restituirlo” all'organismo.
A proposito, quindi, uno dei prerequisiti, anche per la diagnosi primaria della causa dell'ascite, è la raccolta di liquidi per studi speciali. Per fare ciò, viene praticata una puntura con un ago sottile e 25-30 ml di liquido vengono aspirati nella siringa per l'analisi, che non solo mostrerà la composizione del liquido, ma determinerà anche se è infetto, il che è molto pericoloso e accade spesso nei pazienti con cirrosi, soprattutto se la malattia è in corso. Tale stato è chiamato ascite-peritonite. Se non intraprendi un'azione urgente, la morte è inevitabile.
Da dove viene l'infezione nella cavità addominale
Infezione non nasce dall'esterno, naturalmente, ma dallo stesso organismo. Se "galleggia" a lungo in un liquido, prima o poi il suo muro si allenta, e nell'intestino, nelle feci, in particolare, c'è molta infezione. In questi casi compaiono sia il dolore che la temperatura, a volte fino a 39. La funzione renale inizia a soffrire, i pazienti cadono in coma e muoiono entro pochi giorni. Quindi la condizione è molto pericolosa, ma fortunatamente non dura 1-2 giorni, ma a volte fino a diverse settimane. Quindi è del tutto possibile adottare tutte le misure necessarie in modo tempestivo.
Ma torniamo a cos'altro può dire il liquido prelevato per la ricerca. Oltre al fatto che scopriremo la sua composizione, aiuterà anche a chiarire la diagnosi, cioè darà un quadro completo della causa dell'ascite. Perché non sempre i metodi di esame preliminare, ad esempio la stessa ecografia (ecografia), forniscono un'immagine accurata. Sfortunatamente, la cirrosi epatica, che nella maggior parte dei casi contribuisce allo sviluppo dell'ascite, non è sempre visibile agli ultrasuoni. A volte i pazienti sono persino indignati per il fatto che l'ecografia sia stata eseguita ripetutamente, per molti anni, ma in essi non è stata rilevata alcuna cirrosi.
Perché l'ecografia non mostra la presenza di cirrosi epatica
Il punto è che c'è varie forme cirrosi, compresi quelli che in realtà gli ultrasuoni non possono determinare. Per spiegare questo, alcune parole sulla cirrosi epatica.
 è una dichiarazione del fatto che il fegato si è trasformato in conseguenza di un lungo periodo epatite cronica, che di solito ha un decorso aggressivo e che, purtroppo, non è sempre evidente. E questo, a proposito, è una tragedia per molti pazienti con cirrosi epatica, perché non c'è dolore durante il suo sviluppo. Cioè, la malattia si sviluppa lentamente per molti anni, il fegato viene distrutto e la persona non lo sospetta.
è una dichiarazione del fatto che il fegato si è trasformato in conseguenza di un lungo periodo epatite cronica, che di solito ha un decorso aggressivo e che, purtroppo, non è sempre evidente. E questo, a proposito, è una tragedia per molti pazienti con cirrosi epatica, perché non c'è dolore durante il suo sviluppo. Cioè, la malattia si sviluppa lentamente per molti anni, il fegato viene distrutto e la persona non lo sospetta.
Nel luogo in cui crollano cellule epatiche, si formano cicatrici e gradualmente il fegato si trasforma. Da una struttura morbida ed elastica, si trasforma in una dura e irregolare, nel corso degli anni sembra pietrificarsi.
In questo caso si osservano due tipi di danno epatico cirrotico: le cicatrici formate nel fegato possono essere grandi o piccole. Quindi, quando il fegato si trasforma in una struttura tuberosa di grandi dimensioni, questo può essere visto sugli ultrasuoni lungo il suo contorno, lungo la sua maggiore densità, ecc. Quando i noduli nel fegato sono piccoli, sembra un sacchetto pieno di cereali e il suo contorno sugli ultrasuoni praticamente non differisce dalla norma. E non ci sono ancora metodi esatti per determinare la densità del fegato, sebbene sia apparso non molto tempo fa elastografia, ma in questo caso non è del tutto appropriato, poiché mostra il grado di fibrosi, e fibrosi e cirrosi sono cose completamente diverse. La cirrosi non è solo una violazione della forma, della struttura e delle dimensioni del fegato, ma anche gravi violazioni della circolazione sanguigna, linfatica e biliare in esso, che causano gradualmente lo sviluppo della sindrome dell'ipertensione portale, quando, a seguito della graduale compattazione del fegato e disturbi circolatori in esso, si sviluppa maggiore resistenza flusso sanguigno all'interno del fegato.
Fegato, come sapete, l'organo centrale responsabile di tutti i tipi di metabolismo e per garantire la perfusione (pompaggio) del sangue attraverso di esso, cioè l'effettiva "elaborazione del sangue", e il fegato stesso e la vena porta attraverso che il sangue passa deve essere in uno stato appropriato. In caso di cirrosi, a causa di una violazione della struttura del fegato, nei vasi che portano al fegato, la pressione sanguigna aumenta. Questo aumento della pressione è una reazione protettiva del corpo (altrimenti il \u200b\u200bfegato non potrebbe funzionare), cerca con tutte le sue forze di "guidare" la quantità necessaria di sangue attraverso il fegato, ma non è in grado di "elaborarlo".
Sfortunatamente, prima o poi, le riserve del corpo si esauriscono in questa fase e questa fase dello sviluppo della malattia passa alle fasi successive. Uno di essi è sviluppo di ascite.
Cosa succede nella cirrosi epatica
Il sangue va sotto pressione più del necessario al fegato. Lì, la sua parte liquida suda lentamente, prima nei tessuti del fegato, quindi scorre lungo la capsula epatica nella cavità addominale. In parole povere, il liquido gocciola dal fegato nella cavità addominale come da un ghiacciolo.
In uno stato normale, abbiamo tutti un meccanismo che garantisce la normale funzione dell'intestino, i processi peristaltici in esso, ecc. ecc., cioè tutte le nostre viscere sono un po' umide. Il fluido necessario per la vita normale suda attraverso vari organi interni: fegato, intestino ecc. Durante il giorno, da 1 a 1,5 litri di liquido possono fluire attraverso la cavità addominale. È completamente assorbito, fornendo tutti i processi necessari.
In caso di malattie del fegato, la quantità di questo fluido aumenta di dieci volte, poiché i vasi linfatici assorbenti che si trovano sul peritoneo parentale non hanno il tempo di "accettare" completamente il fluido che "drena" dal fegato, la loro "portata" è molto inferiore.
Come capisci, tutti i processi sono molto più complicati e l'accumulo di liquidi dipende non solo da ciò che accade nella cavità addominale, ma anche da molte altre cose, ad esempio dalle caratteristiche della circolazione linfatica.
In che modo il liquido si accumula nell'addome in altre malattie?
Nel cancro ovarico, ad esempio, le metastasi coprono l'intero peritoneo, interrompendone il lavoro, ed è lì che dovrebbe avvenire l'assorbimento del fluido, quindi si accumula gradualmente.
A patologia cardiaca un meccanismo leggermente diverso, ma è anche associato ai fenomeni di ristagno della circolazione sanguigna nei vasi venosi della cavità addominale. La pressione non è così alta come con l'ipertensione portale, ma scorre più sangue di quanto il cuore possa pompare e ristagna. E quando il sangue ristagna, non solo le gambe si gonfiano, ma anche l'interno, e quindi il liquido gradualmente "drena" dal fegato gonfio, dall'intestino, dal pancreas, dalla milza, ecc. L'assorbimento è difficile perché il cuore non funziona abbastanza bene per fornire una corretta circolazione.
Il sistema linfatico regola lo scambio di liquidi nel corpo
In generale, tutti i processi di scambio di fluidi nel corpo sono regolati attraverso il sistema linfatico. Nei luoghi in cui sono presenti cavità sierose - a partire dalle articolazioni, polmoni, sacca cardiaca, cavità addominale, ecc. la circolazione dei fluidi, la "lubrificazione" delle superfici degli organi dipendono dal sistema linfatico. Inoltre, il riassorbimento dell'edema, l'infiammazione dipende anche dal funzionamento del sistema linfatico.
 A proposito, sistema linfatico si può dire il più antico dei sistemi funzionanti negli organismi viventi, poiché gli animali primitivi, ad esempio i vermi, non hanno affatto un sistema circolatorio, ma ci sono tre linfonodi.
A proposito, sistema linfatico si può dire il più antico dei sistemi funzionanti negli organismi viventi, poiché gli animali primitivi, ad esempio i vermi, non hanno affatto un sistema circolatorio, ma ci sono tre linfonodi.
Quindi, se il ristagno appare nel sistema linfatico per un motivo o per l'altro, possono verificarsi varie malattie, comprese quelle piuttosto gravi, che a loro volta possono portare a complicazioni. La malattia più famosa ed evidente associata alla linfostasi (ristagno linfatico) è elefantiasi.
Sicuramente molti hanno visto donne con le gambe gonfie che sembrano davvero elefanti. Ciò è dovuto alla congestione linfatica, che si è sviluppata a causa dell'infiammazione dei vasi linfatici.
Semiaperto, (a differenza del circolatorio, che è chiuso), ha radici linfatiche in tutti gli organi. E tutto ciò che penetra nel tessuto interstiziale sistema linfatico raccoglie, come piccoli ruscelli, e ritorna "al fiume", cioè al principale vaso linfatico del corpo - dotto linfatico toracico, da dove il fluido raccolto, precedentemente perso con sostanze preziose per il corpo ritorna "al lavoro", nel flusso sanguigno. Una specie di processo inutile. Quindi, l'eccesso di permeabilità capacitiva del sistema linfatico provoca l'accumulo di liquidi, che in realtà si verifica in molte malattie che causano l'ascite.
È possibile notare i sintomi dell'ascite quando il liquido si accumula nell'addome?
Sfortunatamente, nelle fasi iniziali non ci sono sintomi evidenti di ascite. Una persona praticamente non sente nulla, perché non c'è dolore. Ovviamente puoi dire della sensazione di pienezza dopo aver mangiato, della sensazione di pesantezza e disagio allo stomaco. Ma questo può essere notato con un numero enorme di altre malattie.
Può anche essere chiamato sintomo di ascite come la sete. Esiste persino una frase del genere che "un paziente con ascite muore di sete in un barile d'acqua". Ma d'altra parte, la sete si nota anche in altre malattie, ad esempio, con il diabete.
Se parliamo delle dimensioni dell'addome, il suo evidente aumento è già evidente nelle fasi successive. È vero, si può notare che anche nelle fasi iniziali dell'ascite, quando il paziente è in posizione supina, il suo stomaco sembra una rana, sembra offuscare dal liquido in esso contenuto, e se lo spingi un po 'da uno lato, allora ci sarà una sorta di ritorno nell'altro - come una piccola onda, ma è problematico notarlo da solo.
Bene, in realtà, se c'è qualche sospetto, puoi fare un'ecografia, che mostrerà la presenza di liquido nell'addome del 100%.
D'altra parte, proprio così, "dal nulla", l'ascite non sorge. Nella maggior parte dei casi, i pazienti con ascite sono persone malate da molti anni. epatite, e questa diagnosi può essere fatta loro molti anni fa. E l'epatite, come sai, a lungo termine processo infiammatorio nel fegato, con conseguente cirrosi epatica E come sintomo concomitante – ascite.
Qual è il pericolo di accumulo di liquidi, è possibile fare a meno della sua rimozione
L'accumulo di grandi volumi di liquido nella cavità addominale provoca la rottura degli organi vitali. Il liquido preme sul diaframma, comprime i polmoni, preme, rende difficile la respirazione. A volte, se ce n'è molto e il paziente semplicemente soffoca, anche nella prima fase e senza analisi, si può eseguire una laparocentesi di scarico (rimozione del fluido). In questo caso vengono rilasciati 2-3 litri per ridurre la pressione nell'addome e consentire alla persona di respirare normalmente.
Proprio così, senza indicazioni, test e controlli appropriati, il fluido non viene rilasciato, il paziente è costantemente sotto un contagocce, il suo polso viene monitorato, vengono eseguiti esami del fegato e dei reni.
La procedura stessa viene eseguita in anestesia locale, utilizzando moderne tecnologie mediche, utilizzando cateteri molto confortevoli. Tutto avviene nel giro di poche ore in modo che la pressione nella cavità addominale diminuisca gradualmente, altrimenti sono possibili complicazioni indesiderate.
Non dovresti aver paura di questa procedura e delle sue conseguenze, anche se capita che per qualche motivo i pazienti la rifiutino fermamente, motivando che il fluido accumulato è prezioso per il corpo e se viene rilasciato, il corpo sarà esaurito. In effetti, il liquido ha il suo valore e la condizione può peggiorare, ma solo se laparocentesi eseguita in modo inappropriato. Alla rinfusa, la procedura può essere eseguita, e più di una volta, ma solo in cliniche specializzate e solo dopo aver esaminato il fluido. Perché se è davvero prezioso, ci sono altri modi per risolvere il problema.
Trattamento dell'ascite con metodo operativo sul dotto linfatico toracico
A volte ha senso eseguire un'operazione per correggere la circolazione linfatica, che migliora la permeabilità della linfa. Dopotutto, il fegato è l'organo più linfatico. Quindi al giorno, normalmente, nel corpo vengono prodotti 2-3 litri di linfa e il 60% di essi è linfa dal fegato. Inoltre, nei pazienti con cirrosi, che hanno una pressione aumentata nei vasi paraepatici, questa linfa viene prodotta 2-3, o anche 5 volte di più, cioè non 1,5 litri al giorno, come è normale, ma 15, ma poi 20 litri . Si scopre che il fegato letteralmente "soffoca" nel liquido - oltre al fatto che il liquido scorre attraverso di esso nella cavità addominale, vi galleggia anche. Una sorta di circolo vizioso: il fluido deve passare attraverso i capillari nel canale linfatico, quello che non ha avuto il tempo di passare, entra di nuovo nello stomaco e di nuovo nel canale linfatico.
La capacità del principale vaso linfatico che raccoglie la linfa da tutto il corpo - il dotto linfatico toracico - è insignificante - il suo diametro è di soli 3 mm (a proposito, è molto simile al contagocce a cui siamo abituati, perché da esso il la linfa entra nel flusso sanguigno non sotto forma di un rivolo, ma attraverso gocce) e non ha il tempo di perdere tutto.
Pertanto, viene eseguita un'operazione speciale sul dotto linfatico toracico per ripristinarlo e aumentarne la portata.
Modi per affrontare l'aumento del flusso linfatico
In questo caso, ci sono diverse opzioni per risolvere il problema. Il primo: un catetere viene inserito nel vaso che passa attraverso il collo (che viene lasciato con il paziente per diversi giorni e talvolta settimane) e la linfa viene rilasciata all'esterno. La procedura è molto efficace, ma, sfortunatamente, solo per un po ', il che, tra l'altro, a volte è molto, molto necessario, perché il fegato ha il tempo di riprendersi un po'. A volte se il fegato riesce in questo modo ad aiutare in tempo, l'ascite può essere ulteriormente controllata.
La seconda opzione è l'anastomosi del vaso, quando viene realizzata un'ulteriore fistola del nuovo vaso, pur mantenendo quella vecchia, con un'altra parte della vena o con un'altra vena. Tale operazione è chiamata anastomosi linfovenosa ed è piuttosto complicata nell'esecuzione tecnica, ma a volte dà un risultato semplicemente miracoloso.
Con la giusta combinazione di circostanze e un trattamento adeguato, possono passare molti anni. Se il fegato viene aiutato (correggendo la circolazione linfatica) durante un periodo critico, che in media va da 3 mesi a un anno, il fegato è in grado di riprendersi parzialmente, la sua funzione si stabilizza ei pazienti vivono per 10 anni o più.
In media, si ritiene che dalla comparsa dell'ascite al triste epilogo, il paziente rimanga circa un anno (se si tratta di cirrosi).
È molto importante, ad esempio, osservare quasi il riposo a letto. C'è anche una frase del genere: "Il fegato ama una posizione orizzontale".
Anche il fegato "ama". procedure idriche, poiché nell'acqua, come sai, una persona diventa più leggera e la circolazione sanguigna migliora a causa della parziale scomparsa impatto negativo gravità.
 Altrettanto importante è limitarne l'uso sale da tavola- dieta iposale, poiché trattiene i liquidi nel corpo. Ovviamente, assicurati di seguire altre raccomandazioni riguardanti la dieta: escludi fritto, affumicato, salato, ecc.
Altrettanto importante è limitarne l'uso sale da tavola- dieta iposale, poiché trattiene i liquidi nel corpo. Ovviamente, assicurati di seguire altre raccomandazioni riguardanti la dieta: escludi fritto, affumicato, salato, ecc.
È necessario utilizzare una quantità sufficiente di liquido, almeno 1-1,5 litri al giorno. Sebbene un malinteso come una forte limitazione della quantità di fluido consumato sia diffuso. Per qualche ragione, il paziente crede che se smette praticamente di bere acqua, il liquido dall'addome "scomparirà gradualmente".
E infatti è assolutamente sbagliato e persino stupido. Il fluido si accumula non perché beviamo acqua, ma perché la linfa e la circolazione sanguigna sono disturbate. Una certa quantità di fluido è necessaria per il nostro corpo in modo che tutti i processi procedano normalmente in esso. Sì, e il sangue dovrebbe avere un certo stato liquido, non dovrebbe addensarsi, ma se una persona beve poco, i disturbi circolatori possono essere aggiunti a tutti i problemi esistenti: il sangue denso non passa bene attraverso i piccoli vasi e questo interrompe il lavoro di molti organi.
Per quanto riguarda il trattamento dell'ascite, le sue tattiche possono essere diverse, ma dovrebbero essere complete e mirate principalmente al trattamento della malattia di base. Dopotutto, la laparocentesi è un temporaneo miglioramento della condizione. La cosa principale è che il trattamento principale dà risultati.
Se l'ascite si è sviluppata a causa della cirrosi epatica, c'è solo una tattica, che coinvolge varie opzioni se a seguito di malattie cardiache, naturalmente, l'approccio è diverso.
Quante volte puoi rilasciare il fluido accumulato in esso dallo stomaco
Con un approccio ragionevole e un trattamento adeguato, questo può essere fatto un numero illimitato di volte. Ma il punto non è nell'esecuzione di queste procedure, ma nel fatto che con un trattamento adeguato, la loro necessità scomparirà.
Ci sono pazienti molto trascurati che hanno bisogno di rilasciare circa un secchio di liquido ogni settimana, ma questa non è un'opzione, è necessario curare la malattia di base, eliminare la causa, non l'effetto.
Si ritiene che una condizione come l'ascite si sviluppi nelle fasi finali della malattia, che sia incurabile, ma ci sono vari approcci che possono migliorare la qualità della vita del paziente e prolungare la vita per un tempo abbastanza significativo. Almeno, questo vale per l'ascite che si è sviluppata sullo sfondo della cirrosi. Le riserve del fegato sono enormi. I medici antichi, lo stesso Ippocrate, ad esempio, consideravano il fegato l'organo principale del corpo, non il cuore e nemmeno il cervello. E lo hanno motivato dal fatto che il fegato è l'organo centrale per la regolazione di tutti i tipi di metabolismo: proteine, elettroliti, sale, acqua, grassi, carboidrati, ormonali.
A volte sembra che il paziente sia al traguardo e abbia 2-3 mesi di vita. Ma a volte il trattamento giusto dà risultati sorprendenti, prolungando la vita anche di pazienti senza speranza per diversi anni, l'importante è contattare uno specialista competente in tempo e seguire le raccomandazioni necessarie.
