بَصِير قصور الأوعية الدموية- حالة خطيرة ومهددة للحياة ، والتي تنجم عن انتهاك الدورة الدموية العامة أو المحلية. نتيجة لهذا المرض نظام الدورة الدمويةلا تستطيع توفير القماش الكمية اللازمةالأكسجين ، الذي يصاحبه تلف الخلايا وأحيانًا موتها.
الحادة وأسبابها
في الواقع ، قد تكون أسباب تطور مثل هذه الحالة مختلفة. على وجه الخصوص ، يمكن أن يكون سبب قصور الأوعية الدموية هو انتهاك صلاحيتها ، أو انخفاض كمية الدم ، أو انخفاض في نبرة جدران الأوعية. على سبيل المثال ، غالبًا ما يتطور قصور الأوعية الدموية الحاد على خلفية فقدان الدم الهائل أو الإصابات القحفية الدماغية الشديدة أو الإصابات العامة للجسم. يمكن أن تؤدي بعض أمراض القلب إلى نفس النتيجة. تشمل الأسباب أيضًا التسمم بالسموم الخطرة ، والأمراض المعدية الشديدة ، والحروق الشديدة المصحوبة بالصدمة ، ويمكن أيضًا أن تؤدي إلى قصور إذا كانت الجلطة تمنع تدفق الدم تمامًا.
أعراض قصور الأوعية الدموية الحاد

في الطب الحديث ، من المعتاد التمييز بين ثلاثة أعراض رئيسية. قد يصاحب قصور الأوعية الدموية الحاد ، حسب شدة حالة المريض وأسباب تطورها ، إغماء وانهيار وصدمة:
- الإغماء هو تطور قصير المدى على خلفية نقص مؤقت في الدم (والأكسجين) في الدماغ. في الواقع هذا هو الأكثر مظهر طفيفقصور الأوعية الدموية. على سبيل المثال ، قد يكون الإغماء نتيجة لتغيير مفاجئ في الوضع ، ألم حادأو التوتر العاطفي. في هذه الحالة ، يمكن أن تشمل الأعراض أيضًا الدوخة والضعف العام وشحوب الجلد.
- الانهيار هو انخفاض حاد في ضغط الدم ، والذي قد يكون ناتجًا عن فقدان قوة الأوعية الدموية الطبيعية. ومن الأسباب في هذه الحالة الآلام الحادة الشديدة وتناول بعض الأدوية والعقاقير المخدرة.
- الصدمة هي حالة خطيرة إلى حد ما يمكن أن تسببها الصدمة الشديدة أو الخسارة عدد كبيرالدم ، اختراق السموم في الجسم ، مسببات الحساسية يمكن أن تعزى الحروق أيضًا إلى الأسباب.
في أي حال ، الدوخة والضعف وفقدان الوعي المؤقت هو سبب لاستدعاء الطبيب.
قصور الأوعية الدموية الحاد: الإسعافات الأولية

إذا كان هناك اشتباه في قصور الأوعية الدموية ، فمن الضروري الاتصال بفريق الإسعاف ، حيث يوجد دائمًا احتمال حدوث تلف حاد في الدماغ لا يمكن إصلاحه. يجب أن يوضع المريض مع رفع ساقيه - فهذا سيحسن الدورة الدموية في الجزء العلوي من الجسم. يجب تدفئة الأطراف وفركها بالفودكا. عند الإغماء ، يمكنك إعطاء المريض شم الأمونيا - وهذا سيعيده إلى الوعي. يوصى أيضًا بتهوية الغرفة (وهذا سيعطي كمية إضافية من الأكسجين) وتحرير الشخص من الملابس الضيقة التي تمنعه من التنفس.
تذكر أن الطبيب هو الوحيد القادر على إجراء التشخيص الصحيح وتحديد مدى خطورة حالة المريض. يعتمد علاج قصور الأوعية الدموية على أسباب حدوثه ويهدف إلى وقف الأعراض الرئيسية وتطبيع الدورة الدموية والقضاء على السبب الرئيسي.
الظواهر التالية هي سمة من سمات قصور الأوعية الدموية الحاد:
- وضع شبه الجلوس في السرير ؛
- ضيق معتدل في التنفس
- زراق واضح في الوجه والرقبة والأطراف.
- تورم ونبض أوردة عنق الرحم أثناء الاستنشاق والزفير ؛
- زيادة النبض الشرسوفي.
- تورم في الساقين ، استسقاء واستسقاء في الصدر ، تضخم وألم في الكبد ؛
- يتم تسريع النبض ، ملء صغير ؛
- الضغط الشريانيمخفض؛
- زيادة الضغط الوريدي.
على مخطط القلب الكهربائي ، هناك علامات على "غلبة" الأجزاء اليمنى من القلب. يجب أن يتم المساعدة في قصور الأوعية الدموية الحاد على الفور.
يساعد في قصور الأوعية الدموية الحاد
المهام الرئيسية في تقديم المساعدة في حالات قصور الأوعية الدموية الحاد هي:
- تقوية انقباض عضلة القلب.
- انخفاض الضغط الهيدروليكيفي أوعية الدائرة الصغيرة.
- انخفاض نفاذية الشعيرات الدموية.
- تقليل حجم الدورة الدموية.
- محاربة نقص الأكسجة.
- استعادة التوازن الحمضي القاعدي.
رعاية الطوارئ لقصور الأوعية الدموية الحاد
في علاج قصور الأوعية الدموية الحاد ، يجب تزويد المريض براحة شديدة في الفراش ووضع شبه جلوس أو جلوس (مع وضع الساقين لأسفل) في السرير. تبدأ إزالة نوبة قصور الأوعية الدموية الحاد بتعيين وسائل مساعدة تزيد من انقباض عضلة القلب وتقلل من نقص الأكسجة.
بالنسبة لهذا العلاج ، يتم إعطاء جليكوسيدات القلب عن طريق الوريد ، والتي لها تأثير مقوي للقلب سريع (0.5 - 0.75 مل من محلول 0.05٪ من ستروفانثين أو 1 مل من محلول 0.06٪ من الكورجليكون في 20 مل من محلول كلوريد الصوديوم متساوي التوتر أو 5-20 - محلول جلوكوز 40٪).
لعلاج نقص الأكسجة في قصور الأوعية الدموية الحاد ، من الضروري استنشاق الأكسجين المرطب ، ويفضل أن يكون ذلك من خلال قسطرة يتم إدخالها في تجويف الأنف بمقدار 8-10 سم. يقلل من ارتفاع ضغط الدم في الدائرة الصغيرة ويخفف من تشنج القصبات الانعكاسي الوريد 5 - 10 مل من محلول 2.4٪ أمينوفيلين. لقمع ردود الفعل القلبية الرئوية وإثارة مركز الجهاز التنفسي ، وتخفيف ضيق التنفس وتقليل الحاجة إلى الأكسجين ، يتم إعطاء 1 مل من محلول 1 ٪ من هيدروكلوريد المورفين ، 1-2 مل من محلول 1-2 ٪ من بروميدول تحت الجلد أو عن طريق الوريد .
من أجل تقليل حجم الدورة الدموية وجفاف الرئتين أثناء قصور الأوعية الدموية الحاد ، توصف الأدوية المدرة للبول للعلاج - فوروسيميد بجرعة 40-120 مجم ، وحمض إيثاكرينيك بجرعة 50-100 مجم ، والتي تدار عن طريق الوريد مع جليكوسيدات القلب ، أمينوفيلين ، وما إلى ذلك. مضادات الهيستامينوحاصرات العقدة.
عند تقديم المساعدة أثناء قصور الأوعية الدموية الحاد ، يتم حقن 1-2 مل من محلول 0.005٪ من الفنتانيل و 2-4 مل من محلول 0.25٪ من دروبرزدول ببطء عن طريق الوريد. يتم دمجهما مع ديفينهيدرامين (1-2 مل من محلول 1٪) أو سوبراستين (1 مل من محلول 1٪). في حالات HF الحادة مقترنة بارتفاع ارتفاع ضغط الدم الشريانييُنصح باستخدام مُثبطات العقد لعلاج قصور الأوعية الدموية الحاد. حقن في الوريد ببطء 0.5 - 1 مل من محلول 5 ٪ من البنتامين أو محلول 2.5 ٪ من البنزوهكسونيوم في 20-40 مل من محلول كلوريد الصوديوم متساوي التوتر. يتم التسريب تحت سيطرة مستمرة لضغط الدم.
يتم تحقيق انخفاض كبير في نفاذية الشعيرات الدموية وحجم الدم المنتشر عن طريق توصيل مدرات البول التناضحية: يتم إذابة 60-90 جم من اليوريا في 150-225 مل من محلول الجلوكوز بنسبة 10 ٪ ويتم حقنها بمعدل 60 نقطة في الدقيقة الواحدة. يمكن أيضًا تحفيز إدرار البول التناضحي في قصور الأوعية الدموية الحاد بمساعدة محلول مانيتول بالتنقيط الوريدي (30 جم لكل 200 مل من محلول الجلوكوز بنسبة 5 ٪). تساهم القشرانيات السكرية في تقليل نفاذية الشعيرات الدموية أثناء العلاج. يُعطى بريدنيزولون بجرعة 15-30 مجم أو هيدروكورتيزون بجرعة 150-200 مجم في محلول كلوريد الصوديوم متساوي التوتر أو محلول جلوكوز 5٪ عن طريق الوريد.
في حالة الوذمة الرئوية ، إفرازات من الجزء العلوي الجهاز التنفسي، ثم استخدم مزيل الرغوة (استنشاق أبخرة من محلول 70-96٪ الكحول الإيثيليأو محلول كحول 10٪ من مضادات الفطريات). لتقليل التدفق الوريدي إلى البطين الأيمن والدورة الرئوية في حالات قصور الأوعية الدموية الحاد ، يتم وضع عاصبات على الأطراف لتلقي العلاج. يتم استعادة التوازن الحمضي القاعدي عن طريق إدخال بيكربونات الصوديوم. بعد تقديم المساعدة والتخفيف من نوبة قصور الأوعية الدموية الحاد ، يتم وصف العلاج والعلاج المخطط له للمريض.
الإغماء في قصور الأوعية الدموية الحاد
يحتوي الإغماء على ثلاث مراحل متتالية من قصور الأوعية الدموية الحاد - السلائف (ما قبل الإغماء) وضعف الوعي وفترة التعافي. تبدأ المرحلة الأولية بإحساس شخصي بعدم الراحة ، وزيادة الضعف ، والدوخة ، والغثيان ، والضوضاء ، أو رنين الأذنين ، وانزلاق التربة بعيدًا عن تحت القدمين ، والسقوط ، وما إلى ذلك.
أعراض الإغماء في قصور الأوعية الدموية الحاد
بشكل موضوعي ، في قصور الأوعية الدموية الحاد ، لوحظت اضطرابات الأوعية الدموية الخضرية الواضحة - ابيضاض الجلد والظهور الأغشية المخاطية، عدم استقرار النبض ، التنفس وضغط الدم ، فرط التعرق وانخفاض قوة العضلات. تستمر هذه المرحلة لعدة ثوانٍ (نادرًا ما تصل إلى دقيقة).
تتميز المرحلة التالية من قصور الأوعية الدموية الحاد بضعف الوعي. قد يختلف عمق ومدة اضطرابات الوعي. يحدث ابيضاض حاد للجلد ، انخفاض عميق في قوة العضلات ، يسقط المريض. عيون مغلقة ، بؤبؤ العين متوسعة ، رد فعلهم للضوء بطيء ، لا يوجد انعكاس من القرنية. النبض ضعيف ، بالكاد محدد ، نادر في كثير من الأحيان ، التنفس ضحل ، ضغط الدم ينخفض (أقل من 95/55 مم زئبق) ، العضلات مسترخية. قد يكون الإغماء العميق في قصور الأوعية الدموية الحاد مصحوبًا بتشنجات قصيرة المدى ذات طبيعة منشط ، وغالبًا ما تكون ذات طبيعة رمعية.
يحدث استعادة الوعي في غضون ثوان قليلة. التعافي الكاملوظائف وتطبيع الرفاه يستغرق من عدة دقائق إلى عدة ساعات ، حسب شدة الإغماء (فترة التعافي).
الوقاية من قصور الأوعية الدموية الحاد
تهدف المساعدة في قصور الأوعية الدموية الحاد إلى تحسين إمدادات الدم والأكسجين في الدماغ. يجب أن يُعطى المريض المصاب بقصور الأوعية الدموية وضعًا أفقيًا بحيث يكون رأسه لأسفل ورجليه مرفوعين هواء نقي، حرر من الملابس الضيقة ، رش على الوجه ماء بارد، ربتي على الخدين. إذا لم يكن هذا كافيًا ، فإن استنشاق الأمونيا ، والحقن تحت الجلد من 1 مل من 10 ٪ من الكافيين و 2 مل من كورديامين يشار إليها لعلاج قصور الأوعية الدموية. في الحالات الشديدة ، عندما يتأخر الإغماء في قصور الأوعية الدموية الحاد ، يشار إليه تدليك غير مباشرالتنفس الاصطناعي من القلب والفم. مع الإغماء المصحوب بالأعراض ، يهدف العلاج إلى القضاء على السبب الذي تسبب في قصور الأوعية الدموية الحاد.
تهدف الوقاية من الإغماء في قصور الأوعية الدموية الحاد إلى تحديد ومنع العوامل المختلفة التي تساهم في نقص الأكسجة الدماغي. في الوقت نفسه ، التدابير التي تهدف إلى تشكيل أسلوب حياة صحيالحياة (مكافحة نقص الديناميكية ، وقلة النوم ، وسوء التغذية ، والإرهاق البدني والنفسي والعاطفي ، وما إلى ذلك) ، وإعادة تأهيل الأشخاص الذين يعانون من أمراض أثناء الراحة في الفراش ؛ تقوية الجهاز العصبي المركزي للمراهقين والشباب الأصحاء (بما في ذلك بمساعدة التدريب الذاتي والعلاج بالتنويم المغناطيسي والتمارين البدنية).
من الضروري أن تشرح للمدرسين والمدربين حول عدم مقبولية الوقوف الطويل الأمد للأطفال والمراهقين على الخطوط ، ومعسكرات التدريب ، والتشكيلات الرياضية ، إلخ. من المهم مراعاة خصائص الديناميكا الدوائية للأدوية لعلاج قصور الأوعية الدموية الحاد (مثبطات العصب ، ومضادات الذهان ، ومضادات ضغط الدم ، ومدرات البول). من المهم للغاية أن تستبعد ، إن أمكن ، أسباب الإغماء المصحوب بأعراض التي تحدث مع بعض الأمراض والحالات المرضية.
قصور الأوعية الدموية حالة مرضية، معبراً عنه بانتهاك الدورة الدموية ، مع انخفاض مرونة الأوعية الدموية أو انخفاض قطرها.
تصنيف المرض
عادة ما يتم تقسيم قصور الأوعية الدموية حسب نوع الأوعية الدموية إلى:
- قصور الشرايين.
- قصور الأوعية الدموية الوريدي.
يعد قصور الأوعية الدموية الشرياني عاملاً يشير إلى وجود مرض قلبي خطير ، وربما وجود أمراض أخرى الأمراض المزمنةأو ضعف الجهاز. في المقابل ، من المعتاد اعتبارها وحدة تشخيصية مستقلة ، وليس مؤشرًا على وجود مشاكل صحية خطيرة أخرى.
من المعتاد أيضًا أن يقسم الأطباء قصور الأوعية الدموية وفقًا لمعدل التدفق والمدة إلى الأنواع التالية:
- القصور المزمن.
- قصور حاد.
أنواع قصور الأوعية الدموية
 يتجلى قصور الأوعية الدموية المزمن على أنه فترات طويلة من انخفاض ضغط الدم بسبب المزمن أمراض معدية، إدمان الكحول أو الإجهاد المتكرر.
يتجلى قصور الأوعية الدموية المزمن على أنه فترات طويلة من انخفاض ضغط الدم بسبب المزمن أمراض معدية، إدمان الكحول أو الإجهاد المتكرر.
من بين الأمراض الرئيسية التي تساهم في التطور ما يلي: بطء القلب ، اعتلال عضلة القلب ، تجلط الدم ، قصور الغدة الكظرية ، السكري.
بالإضافة إلى الأمراض المذكورة أعلاه ، هناك عدد منها عوامل خارجيةتسهيل التنمية القصور المزمن. هذه العوامل تشمل: المنهك المتكرر عمل بدني، عدم كفاية تناول السوائل ، الحروق الشديدة ، نمط الحياة الخامل ، نقص الفيتامينات C و P في النظام الغذائي.
في المقابل ، من المعتاد اعتبار حدوث انخفاض حاد في حجم الدورة الدموية في حالة الإصابات.
تشمل هذه الإصابات: كسور ، نزيف خارجي أو داخلي ، إلخ.
بالإضافة إلى عدد من الإصابات الخارجية ، يمكن أن يؤدي التسمم والالتهابات إلى قصور حاد في الأوعية الدموية ، على سبيل المثال ، المكورات العنقودية الذهبية.
أعراض قصور الأوعية الدموية
إن أوضح أعراض قصور الأوعية الدموية هو انخفاض ضغط الدم. نتيجة لهذه العملية ، هناك انخفاض في حجم الدم المتدفق إلى الأعضاء الداخلية.
 الأعراض الرئيسية لقصور الأوعية الدموية ، بالإضافة إلى ذلك ، هي: الدوخة ، والغثيان ، ومشاكل في الجهاز الدهليزي، قلة حساسية الجلد ، وخز في أطراف الأصابع ، إرهاق ، تنميل الأطراف السفليةأثناء الجلوس لفترات طويلة.
الأعراض الرئيسية لقصور الأوعية الدموية ، بالإضافة إلى ذلك ، هي: الدوخة ، والغثيان ، ومشاكل في الجهاز الدهليزي، قلة حساسية الجلد ، وخز في أطراف الأصابع ، إرهاق ، تنميل الأطراف السفليةأثناء الجلوس لفترات طويلة.
في حالة قصور الأوعية الدموية الحاد ، من الضروري إضافة إلى الأعراض المذكورة أعلاه مثل:
- سواد في العيون.
- عدم انتظام دقات القلب.
- الضعف الجسدي العام.
- شحوب الجلد.
- ارتباك
في قصور الأوعية الدموية الحاد ، من المعتاد التحدث عن خيارات لتفاقم الحالة مثل الإغماء أو الانهيار.
الإغماء هو فقدان للوعي وانخفاض في وظيفة الجهاز التنفسي مع انخفاض القدرة على العمل اعضاء داخلية.
وتجدر الإشارة إلى أنه أثناء الإغماء ، لا يحدث التغيير في حالة وعي الشخص على الفور. زيادة الشعور بالارتباك والضعف العام تدريجيًا هي دعوة للاستيقاظ.
 يصاحب فقدان الوعي في هذه الحالة برودة الأطراف وتغير اللون جلدوانخفاض وظائف الجهاز التنفسي.
يصاحب فقدان الوعي في هذه الحالة برودة الأطراف وتغير اللون جلدوانخفاض وظائف الجهاز التنفسي.
في حالة حدوث الإغماء ، من الضروري إعطاء جسد الضحية وضع أفقي. خلال الدقائق القليلة القادمة ، تمر حالة الإغماء.
لأغراض هذا النص ، يُفهم الانهيار على أنه انخفاض تدريجي في حجم الدم المنتشر. في حالة الانهيار يمكن الحديث عن مظاهر خارجية مثل: تغير في لون الشفاه ، التعرق المفرط، انخفاض تدريجي في النشاط البدني العام. يمكن أن يؤدي التغيير المفاجئ في الموقف في هذه الحالة إلى فقدان الوعي.
تشخيص وعلاج قصور الأوعية الدموية
عند تشخيص وعلاج أمراض مثل قصور الأوعية الدموية المزمن ، من الضروري أولاً تحديد المرض الأساسي الذي يسبب تلف الأوعية. في حالة ظهور 4 أو أكثر من الأعراض المذكورة أعلاه ، يوصى باستشارة الطبيب والخضوع لدورة كاملة من الفحوصات الطبية لتحديد السبب الجذري للمرض.
في حالة قصور الأوعية الدموية الحاد ، يجب عليك طلب المساعدة الطبية على الفور.
 تدليك القلب غير المباشر
تدليك القلب غير المباشر للإسعافات الأولية ، يجب أن نتذكر أن قصور الأوعية الدموية الحاد يتجلى ، من بين أمور أخرى ، كتحسين في الدورة الدموية للمخ وعضلة القلب ، بدلاً من انخفاض حجم الدم الذي يدخل الشرايين الطرفية. يحدث هذا التفاعل وفقًا لآليات حماية الجسم ويساهم في الحفاظ على الأعضاء الداخلية.
من الضروري ضمان أقصى تدفق للدم إلى دماغ وأطراف الشخص المصاب بقصور الأوعية الدموية الحاد. للقيام بذلك ، أولاً وقبل كل شيء ، يجب تحرير الشخص من الملابس الضيقة التي تمنع التدفق الحر للهواء ، وإعطاء جسم الإنسان وضعًا أفقيًا ، ومراقبة إيقاع ضربات القلب والتنفس.
في حالة عدم وجود تغيير في الحالة واستمرار فقدان الوعي ، من الضروري إحضار صوف قطني مبلل قليلاً بالأمونيا إلى أنف الضحية.
في حالة التدهور والسكتة القلبية ، أو الاكتئاب الكامل لوظائف الجهاز التنفسي ، يجب البدء على الفور بتدليك القلب غير المباشر.
عند الوصول رعاية طبيةمن الضروري وصف الأحداث التي سبقت الإغماء ، إذا كانت معروفة ، والمدة التقريبية للإغماء.
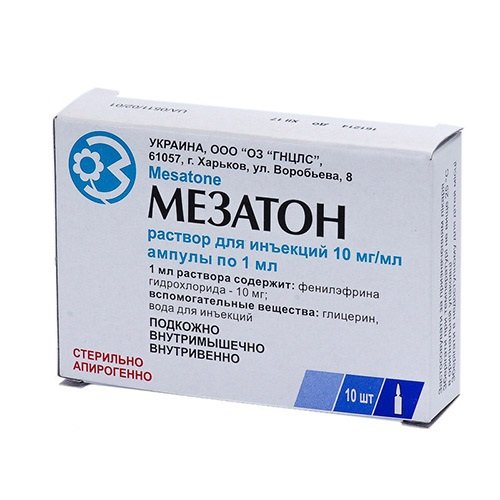 ميزاتون
ميزاتون في الفحص الأولي ، يجب على الطبيب أولاً وقبل كل شيء تقييم الأعراض وإبراز الشكل المحدد. دراسة التاريخ الطبي والتعرف على أسباب حالة المريض الحالية أهم العواملأثناء عملية التشخيص.
بعد تحديدها سبب محتملعند حدوث قصور حاد في الأوعية الدموية ، يستخدم الطبيب أدوية الطوارئ: أتروبين ، أدرينالين ، ميزاتون ، أو نظائرها الأخرى. من الضروري تثبيت حالة المريض في أسرع وقت ممكن لنقله في حالات الطوارئ إلى المستشفى.
الوقاية من قصور الأوعية الدموية
عند الحديث عن الوقاية من قصور الأوعية الدموية ، أولاً وقبل كل شيء ، من الضروري الإشارة إلى التقوية العامة لنظام الأوعية الدموية من خلال الحفاظ على نمط حياة صحي. يلعب الروتين اليومي السليم والنظام الغذائي المناسب دورًا رئيسيًا في التقوية من نظام القلب والأوعية الدموية. من الضروري مراقبة التغيرات في حالتك الصحية في الوقت المناسب ، بالإضافة إلى الخضوع سنويًا لبرنامج الفحص الطبي الكامل لتحديد الأمراض المختلفة في الجسم. المراحل الأولى. في إطار الفحوصات الوقائية الطبية الحديثة ، يتم إيلاء الكثير من الاهتمام لدراسة حالة نظام القلب والأوعية الدموية.
لتقوية الأوعية الدموية وزيادة مرونتها ، أولاً وقبل كل شيء ، من الضروري تقليل مقدار الإجهاد الذي يحدث فيها الحياة اليومية، وإيلاء اهتمام خاص للنظام الغذائي ، وإذا أمكن ، اتباع أسلوب حياة نشط.
 لحم ابيض مسلوق
لحم ابيض مسلوق لمنع قصور الأوعية الدموية ، يوصى باستبعاد الأطعمة الغنية بالكوليسترول والدهون من النظام الغذائي. بالطبع ، الدهون هي عناصر ضرورية للحفاظ على الحالة الوظيفية. جسم الانسان. ومع ذلك ، فإن الدهون المستخدمة في المطاعم الطعام السريعأو في المنتجات شبه المصنعة ، من أصل اصطناعي. يُنصح بالتخلص تمامًا من الأجبان عالية الدسم والأجبان واللحوم المدخنة والقليلة المدخنة من نظامك الغذائي وتقليل الكمية المستهلكة سمنة. من الضروري تعديل نظامك الغذائي وإضافة الدهون من أصل حيواني أو نباتي إلى النظام الغذائي ، على سبيل المثال ، إعطاء الأفضلية للحوم البيضاء المطهية أو المسلوقة. يوصى بالحد من تناول الدقيق والمعجنات لتقليل كمية الدهون والسكر التي تدخل الجسم.
لتحسين حالة الأوعية الدموية ، يوصي خبراء التغذية بتناول أنواع مختلفة من البقوليات: فول الصويا والبازلاء والفول والفاصوليا نفسها.
من بين جميع البقوليات المذكورة أعلاه ، يتم إعطاء الأفضلية لفول الصويا نظرًا لاحتوائه على جميع المركبات المعدنية اللازمة لجسم الإنسان.
من الضروري إضافة الأطعمة الغنية بفيتامينات C و P إلى نظامك الغذائي ، ومن أهمها: العنب البري ، والكرز ، والكشمش الأسود ، خنق. من بين الفواكه الأخرى ، يمكن تمييز ثمار الحمضيات: البرتقال والجريب فروت واليوسفي.
 الحمضيات
الحمضيات يساعد فيتامين ب على زيادة مرونة جدران الأوعية الدموية ، ويقلل من هشاشتها وفرصة حدوث تمزق في الأوعية الدموية الصغيرة. لفيتامين ج تأثير إيجابي على جهاز المناعة البشري ، كما أنه يزيد من امتصاص الجسم لفيتامين ب.
كجزء من تعديل نمط الحياة والروتين اليومي ، يوصى بشدة بزيادة النشاط البدني. تعتبر رياضة المشي لمسافات طويلة وركوب الدراجات والسباحة من الأنشطة الرياضية التي لها أكبر تأثير على نظام الأوعية الدمويةتقويتها.
التخلص من الوزن الزائدوزيادة عدد ساعات النشاط البدني هي طريقة مباشرة لتقوية نظام القلب والأوعية الدموية.
نقص الأوعية الدموية الحاد - حالة تحدث نتيجة لانخفاض أولي مفاجئ في إمداد الدم إلى قاع الأوعية الدموية المحيطية وتتجلى في شكل إغماء أو انهيار أو.
الإغماء (الإغماء)- معظم شكل خفيفالأوعية الدموية الحادة ، ويتجلى ذلك من خلال فقدان مفاجئ للوعي بسبب نقص التروية الحادمخ. الأشخاص الذين يعانون من الجهاز الوعائي الحركي الوراثي والذين أصيبوا بمرض معدي شديد هم عرضة للإغماء. في بعض الحالات ، يمكن أن يؤدي الإجهاد والألم ورؤية الدم والوقوف لفترات طويلة والاختناق إلى الإغماء. العلامات الرئيسية لأي إغماء هي التطور المفاجئ وقصر المدة وقابلية الانعكاس. هناك ثلاث مجموعات رئيسية من الإغماء: قلبية المنشأ والقلب وتولد الأوعية (الأوعية الدموية).
إغماء عصبي يتطور في وضع الوقوف ، خاصة في غرفة خانقة. يمكن أن تكون العوامل المثيرة للألم والتوتر العاطفي. تشمل هذه المجموعة عادة الإغماء الذي يحدث عند البلع ، التبول ، الإجهاد. يمكن أن يتطور الإغماء العصبي القلبي بثلاث طرق: التثبيط القلبي (العلامة الرئيسية هي بطء القلب ، ونوبات توقف الانقباض) ، وكابح الأوعية الدموية في ( انخفاض ضغط الدم الشريانيبدون بطء القلب) أو مختلط. حدوثها مسبوق بحالة ما قبل الإغماء (شحوب ورطوبة الجلد ، ضعف ، صداع، دوخة ، عدم وضوح الرؤية ، عدم الراحة في المنطقة الشرسوفية ، غثيان). أثناء الإغماء ، يلاحظ الذهول أو فقدان الوعي على خلفية انخفاض ضغط الدم و (أو) بطء القلب. تتميز حالة ما بعد الإغماء بالشفاء السريع للوعي واحتقان الجلد وترطيبه.
إغماء القلب تنقسم إلى عدم انتظام ضربات القلب وانسداد. يمكن أن يكون إغماء عدم انتظام ضربات القلب بطيئًا (كتلة AV أو SA ، توقف العقدة SA ، انسداد متكرر خارج الانقباض) أو عدم انتظام ضربات القلب (النوبات البطينية ، تسرع القلب فوق البطيني بشكل أقل).
إغماء عدم انتظام ضربات القلب تتطور فجأة بدون منظار مسبق. يمكن أن يكون الإغماء نفسه طويلًا نسبيًا ، مصحوبًا بتسارع شديد في دقات القلب أو بطء القلب ، وانخفاض في ضغط الدم ، وزراق. تتميز حالة ما بعد الإغماء بالزرقة ، والشعور بانقطاع في القلب ، والضعف.
الإغماء الانسدادي بسبب الأمراض التي تزيد من مقاومة النتاج القلبي من البطين الأيسر (تضيق الأبهر ، تضيق تحت الأبهر الضخامي مجهول السبب ، إلخ) ؛ الأذين الأيسر (خثرة كروية أو ورم عضلي أذيني) ؛ البطين الأيمن (تضيق الشريان الرئوي ، انسداد رئوي أولي ، انسداد رئوي). يتطور الإغماء الانسدادي عندما يكون هناك انسداد ميكانيكي أمام امتلاء القلب بالدم أو النتاج القلبي. مع تضيق الأبهريحدث الإغماء أثناء النشاط البدني، في كثير من الأحيان على خلفية آلام الذبحة بسبب انخفاض ضغط الدم ، قد يكون سبب آخر للإغماء هو عدم انتظام دقات القلب البطيني. الإغماء المتكرر في المرضى من هذه الفئة هو علامة تنبؤية غير مواتية وأحد مؤشرات التصحيح الجراحي لأمراض القلب. الأمر نفسه ينطبق على المرضى الذين يعانون من تضيق تحت الأبهر الضخامي مجهول السبب أو تضيق رئوي. مع جلطة كروية من الأذين الأيسريتطور الإغماء في اللحظة التي ينهض فيها المريض أو يجلس. قبل حدوث الإغماء ، يظهر ضيق في التنفس وزراق متقطّع بدقة ، خاصة على جلد النصف العلوي من الجسم. مع الورم المخاطي الأذينييتطور الإغماء فقط في وضع عمودي على خلفية ضيق التنفس والزرقة وعدم انتظام دقات القلب.
إغماء الأوعية الدموية تنقسم إلى orthostatic و cerebrovascular. إغماء الانتصابتحدث عندما يتحرك المريض بسرعة من الوضع الأفقي إلى الوضع الرأسي. لا يوجد منظار مسبق مع الانتصاب. الإغماء قصير المدى ويستمر بدون تفاعلات نباتية ؛ الجلد جاف ، لون طبيعي ، عدم انتظام دقات القلب أو بطء القلب. بعد الإغماء ، قد يستمر الضعف قصير المدى. إغماء دماغي وعائيناتجة عن تلف في الشرايين الدماغية أو الشرايين الأخرى التي تؤثر على إمداد الدماغ بالدم (الشريان السباتي ، العمود الفقري ، تحت الترقوة) ، وتتطور مع تغير في نغمتها ، وانخفاض في ضغط الدم ، والضغط ، ومتلازمة "السرقة" ، مصطلح الانسداد. عادة ما يتطور هذا الإغماء دون سابق إنذار ويكون طويلًا نسبيًا. الصداع وآلام الرقبة والأعراض العصبية العابرة (شلل جزئي واضطرابات الكلام والرؤية قصيرة المدى) هي من سمات حالة ما بعد الإغماء.
عن التنمية الإغماء بسبب ضغط الشرايين الفقريةقد يشير إلى حدوث حالة متزامنة مع إمالة حادة للرأس ، ما يسمى "متلازمة سيستين تشابل". قد تكون حالة مماثلة بسبب متلازمة الجيوب السباتية. عندما يتعطل تدفق الدم الشريان السباتيقد يُلاحظ حدوث خلل قصير المدى على جانب الآفة و (أو) شلل نصفي على الجانب الآخر. يتضح تضيق الشريان تحت الترقوة (الأصل القريب للشريان الفقري) من خلال تطور الحالات الغشائية عند العمل مع اليد المصابة ، مما يؤدي إلى تطور متلازمة "السرقة". في هذه الحالات ، يمكن أن تجد فرقًا كبيرًا في امتلاء النبض وقيمة ضغط الدم على ذراع سليمة ومتأثرة.
الانهيار هو أحد المظاهر السريرية لقصور الأوعية الدموية المتطور بشكل حاد ، مصحوبًا بانخفاض في ضغط الدم ، ولكن دون فقدان الوعي.
الأسباب
تطوير ينهارتساهم في الإصابة بأمراض خطيرة وصدمات. لذلك ، يمكن أن يتطور الانهيار مع الالتهاب الرئوي الحاد والتهاب الصفاق ، التهاب البنكرياس الحاد، تعفن الدم. تسمم مواد كيميائية، الفطر، الأدويةقد يكون مصحوبًا أيضًا بالانهيار.
في داخل انخفاض حادنغمة الشرايين والأوردة نتيجة خلل في الأوعية الدموية للمركز الحركي والتأثير المباشر للعوامل المسببة للأمراض على النهايات العصبية الطرفية للأوعية والقوس الأبهري. بسبب شلل جزئي في الأوعية الدموية ، تزداد قدرة قاع الأوعية الدموية ، مما يؤدي إلى تراكم الدم في الأوعية تجويف البطنوانخفاض تدفق الدم إلى القلب.
أعراض
في معظم الحالات ينهاريتطور بشكل حاد ، فجأة. أولاً ، هناك ضعف شديد ، دوار ، طنين. غالبًا ما يلاحظ المرضى "الحجاب" أمام أعينهم ، ويشعرون بالبرودة وبرودة الأطراف. يتم الحفاظ على الوعي ، لكن المرضى يصبحون مثبطين ، وغير مبالين بالبيئة ، ويكادون لا يتفاعلون مع المحفزات الخارجية. في الحالات الشديدة ، يغمق الوعي تدريجياً ويختفي ، ويمكن ملاحظة التشنجات في مجموعات العضلات الفردية ، ويضعف نشاط القلب وقد يموت المريض. مع الانهيار ، يتحول الجلد والأغشية المخاطية المرئية إلى شاحب أولاً ، ثم يتحول إلى زرقة. الجلد مغطى بعرق ندي بارد. يتم شحذ ملامح الوجه ، والمظهر باهت وغير مبال. يتم تحديد الأوردة الصافن بصعوبة. النبض على الشرايين الشعاعية غائب أو ضعيف جدًا. ينخفض ضغط الدم بشكل حاد (الضغط الانقباضي أقل من 80 ملم زئبق). في الحالات الشديدة الضغط الانبساطيلا يمكن تحديده. تنخفض كمية البول التي تفرز (قلة البول) حتى التوقف التام (انقطاع البول). غالبًا ما تنخفض درجة حرارة الجسم.
التشخيص
ينهار. من المهم تحديد وجود وطبيعة الظواهر البادئة ، والحالة خارج الانهيار ، ووجود أمراض القلب ، واضطرابات النظم والتوصيل. قد يكون تخطيط كهربية القلب ، وهو فحص دم لقياس السكر ، مفيدًا. بالنسبة للانهيارات المتكررة ، قم بتطبيقه اختبار الانتصابوالمراقبة اليومية لضغط الدم وتخطيط القلب.
علاج
نظرا لقصر المدة إغماءعادة لا تكون هناك حاجة لرعاية طبية. يمكنك رش وجه المريض بالماء البارد ، ودعه يشم رائحة الأمونيا برفق. عادة لا ترتبط الحاجة إلى الرعاية الطبية الطارئة بالإغماء ، ولكن مع عواقبه (السقوط والصدمة) أو بالسبب الذي تسبب في ذلك (في المقام الأول مع اضطراب حاد معدل ضربات القلب). إذا لم يتعافى المريض فورًا بعد السقوط ، فيجب استبعاد الأسباب الأخرى لضعف الوعي (نقص السكر في الدم والصرع والهستيريا) والإصابة الناتجة عن السقوط أولاً. يجب توخي الحذر بشكل خاص فيما يتعلق بالأشخاص الذين ، بعد الإغماء ، يحتفظون به متلازمة الألم. إذا كان المريض يعاني من ألم خلف القص بعد الإغماء ، فيجب استبعاد الذبحة الصدرية غير المستقرة و احتشاء حادعضلة القلب. مع ألم في البطن ، يتم استبعاد الأمراض الحادة في أعضاء البطن والنزيف الداخلي ؛ مع صداع شديد - إصابات في الدماغ ، نزيف تحت العنكبوتية.
علاج ينهاريجب أن تكون عاجلة. اعتمادًا على العامل المسبب للمرض ، يتم إجراء علاج إزالة السموم وتوقف النزيف والعلاج المضاد للالتهابات وما إلى ذلك ، ويتم إعطاء المريض وضعًا أفقيًا مع طرف قدم مرتفع من السرير. Hemodez ، polyglucin ، reopoliglyukin ، أمينات الضغط (1-2 مل من محلول ميزاتون 1٪ ، 1 مل من 0.2٪ محلول نوربينفرين) ، 1-2 مل من كورديامين ، 1-2 مل من محلول الكافيين 10٪ ، 2 مل 10٪ عن طريق الوريد محلول سلفوكامفوكائين. إذا لم يكن هناك تأثير ، يتم إعطاء 60-90 مجم من بريدنيزولون عن طريق الوريد. في حالات الحماض ، يلزم تناول ما يصل إلى 200 مل من محلول بيكربونات الصوديوم 4-7٪ عن طريق الوريد.
قصور الأوعية الدموية الحاد.
إي. نيوداخين ، ب. بلوخين ، إ. ليونتييف.
قسم أمراض الأطفال رقم 2 في كلية طب الأطفال مع دورة أمراض الجهاز الهضمي وعلم التغذية في FUV ؛ قسم عيادات طب الأطفال ، كلية طب الأطفال ، الجامعة الطبية الحكومية الروسية ؛ معهد موسكو لأبحاث طب الأطفال وجراحة الأطفال التابع لوزارة الصحة في الاتحاد الروسي.
يجب فهم قصور الأوعية الدموية على أنه متلازمة سريرية تتميز بعدم التناسب بين حجم الدم المنتشر (BCV) وحجم السرير الوعائي. في هذا الصدد ، قد يحدث قصور الأوعية الدموية نتيجة لانخفاض BCC ( نقص حجم الدم، أو نوع الدورة الدمويةقصور الأوعية الدموية) نتيجة زيادة حجم قاع الأوعية الدموية ( نوع الأوعية الدمويةقصور الأوعية الدموية) ، بالإضافة إلى مزيج من هذه العوامل ( النوع المشتركقصور الأوعية الدموية).
لوحظ نقص حجم الأوعية الدموية (الدورة الدموية) مع النزيف والجفاف الشديد والحروق. في الوقت نفسه ، هناك انخفاض في ضغط الدم الشرياني بسبب زيادة الضغط الانبساطي نتيجة التشنج التعويضي للأوعية المحيطية.
أساس التسبب في نوع الأوعية الدموية من قصور الأوعية الدموية هو خلل التنظيم نغمة الأوعية الدمويةأصل عصبي ، عصبي عصبي وغدد صماء ، وكذلك الأضرار السامة لجدار الأوعية الدموية. يحدث نوع قصور الأوعية الدموية عندما تتضرر المراكز الحركية ، مع زيادة حادة في نشاط الجهاز السمبتاوي الجهاز العصبي، عادة على خلفية الوذمة - تورم في الدماغ ، مع قصور حاد في الغدة الكظرية ، مع تراكم الهيستامين والبراديكينين وغيرها من توسع الأوعية بيولوجيًا في الجسم المواد الفعالة، مع تطور الحماض ، زيادة في محتوى المستقلبات السامة في الدم. بالإضافة إلى ذلك ، يمكن أن يحدث هذا النوع من قصور الأوعية الدموية مع جرعة زائدة من حاصرات العقدة ، الباربيتورات ، وغيرها من الأدوية الموجه للأوعية. يتميز نوع الأوعية الدموية بارتفاع ضغط النبض ، لأن ضغط الدم الانبساطي ينخفض بسبب توسع الأوعية الدموية.
في النوع المشترك من قصور الأوعية الدموية ، هناك انخفاض متزامن في BCC وزيادة في حجم قاع الأوعية الدموية ، ويرجع ذلك أساسًا إلى القسم الوريدي. لوحظ هذا النوع من قصور الأوعية الدموية بشكل رئيسي في الظروف السامة المعدية.
يتجلى قصور الأوعية الدموية الحاد في شكل أنواع مختلفة من الإغماء ، في شكل انهيار وصدمة.
في الأدبيات ، يُنظر إلى الإغماء على أنه نوبات نباتية قصيرة المدى ، أي أن هناك فكرة واضحة إلى حد ما عن هذه الظروف ، والتي لا يمكن قولها عن الانهيار والصدمة. كثير من المؤلفين ، والأجانب في المقام الأول ، يساوون بين مفهومي "الانهيار" و "الصدمة". يميزهم مؤلفون آخرون ، في المقام الأول المحليون.
في كثير من الأحيان ، يُفهم الانهيار على أنه حالة من الضعف ، والاكتئاب في الوعي المرتبط بنقص الأكسجة في الدماغ ، والصدمة هي انتهاك للدورة الدموية بسبب المفاجئ سبب التشغيل(مثل الصدمة). وفقًا لبعض المؤلفين ، تختلف الصدمة عن الانهيار في الاضطرابات الأيضية الشديدة ، وبالتالي فهي شكل خفيف من قصور الأوعية الدموية مع نسبيًا. الحالة الطبيعيةيمكن أن يسمى التمثيل الغذائي بالانهيار ، والشكل الأكثر حدة مع الاضطرابات الأيضية - الصدمة. ومع ذلك ، في معظم تعريفات كل من الانهيار والصدمة ، يلاحظ الطبيعة الجهازية للتغيرات المرضية التي تحدث في جسم المريض ولا تؤثر فقط على الجهاز العصبي المركزي والدورة الدموية ، ولكن أيضًا على أجهزته الأخرى ، مما يتسبب في حدوث انتهاكات لوظائفه الحيوية . في هذا الصدد ، غالبًا ما يتم اعتبار الانهيار والصدمة مراحل من نفس العملية المرضية. في بعض الحالات ، يتم وصف الانهيار على أنه المرحلة الأوليةالصدمة ، في حالات أخرى - كمضاعفات ، يتجلى في انخفاض حاد في ضغط الدم.
في BME ، تعتبر الصدمة بمثابة رد فعل تكيفي للجسم للعدوانية ، والتي "يمكن تصنيفها على أنها دفاع سلبي يهدف إلى الحفاظ على الحياة في ظل ظروف التعرض الشديد". بناءً على هذا المفهوم ، يمكننا أن نفترض أنه من وجهة نظر بيولوجية عامة ، فإن الصدمة هي حالة من التثبيط الشديد ، والتكافل ، عندما يتطلب بقاء الكائن الحي توفيرًا كبيرًا في الطاقة. من وجهة نظر الفيزيولوجيا المرضية ، الصدمة هي مرحلة مرضية عامة غير محددة لأي عملية مرضية ، تتميز بتطور حالة حرجة للجسم ، والتي تتجلى سريريًا في المقام الأول من خلال اضطرابات الدورة الدموية الهامة. بمعنى آخر ، الصدمة هي نوع جديد غير محدد (نفس الشيء بالنسبة لـ امراض عديدة) حالة الجسم الناتجة عن زيادة كمية التغيرات المرضية. DIC هو عنصر شبه إلزامي لاضطراب الدورة الدموية الحرج. في حالة الصدمة ، تتجاوز التغيرات المرضية عتبة قدرة الكائن الحي على التكيف ، وبالتالي تكيفه معها بيئة. تقام الحياة على مستوى أنسجة مستقلة. في ظل هذه الظروف ، فإن استعادة وظائف الجسم الحيوية أمر مستحيل دون رعاية طبية خارجية كافية.
إذا كان الانهيار والصدمة شكلين مختلفين من قصور الأوعية الدموية الحاد ، والتي تتميز باضطرابات الدورة الدموية ونقص الأكسجة في الدماغ واضطراب وظائف الجسم الحيوية ، فكيف تختلف بالضبط عن بعضها البعض؟
وفقًا لأفكارنا ، تتميز اضطرابات الدورة الدموية أثناء الانهيار بزيادة حجم السرير الشرياني ، مع الحفاظ على الحجم الطبيعي للسرير الوريدي أو زيادة طفيفة ، بينما في حالة الصدمة ، يتم تقليل حجم السرير الشرياني بسبب لتشنج الشرايين وزيادة كبيرة في حجم السرير الوريدي. مثل هذه الأفكار حول اضطرابات الدورة الدموية في الانهيار والصدمة تثبت اتباع نهج مختلف في علاجهم.
إغماء.
الإغماء (الإغماء) - إغماء) - فقدان مفاجئ للوعي قصير المدى بسبب نقص تروية الدماغ العابر.
في الأطفال ، هناك خيارات مختلفة للإغماء. وفقًا لتوصيات الجمعية الأوروبية لأمراض القلب ، يُصنف الإغماء على النحو التالي:
· إغماء الناقل العصبي ،
· إغماء orthostatic
· الإغماء بسبب عدم انتظام ضربات القلب
· الإغماء بسبب أمراض القلب والقلب والرئة العضوية ،
· إغماء على خلفية أمراض الأوعية الدموية الدماغية.
يوضح الجدول 1 تصنيف عمل مختلف قليلاً للإغماء الذي اقترحه البروفيسور. إي. Neudakhin ، ربما أكثر ما يبرره من وجهة نظر عملية.
الجدول 1.
تصنيف الإغماء (E.V. ، Neudakhin ، 2000 ، 2002).
1. إغماء عصبي.
· Vasodepressor (بسيط وعائي مبهمي)
· نفسية
· سينوكاروتيد
· orthostatic
· نيكتوريك
· سعالي
· فرط التنفس
· لا ارادي
2. إغماء جسدي المنشأ (أعراض)
· القلب
· سكر الدم
· نقص حجم الدم
· فقر الدم
· تنفسي
3. إغماء المخدرات
تختلف متغيرات الإغماء عن بعضها البعض من خلال العوامل المسببة للأمراض ومسببات الأمراض. ومع ذلك ، في المتغيرات المختلفة ذات العوامل المسببة المختلفة ، هناك لحظات ممرضة مماثلة ، وأهمها هجوم مفاجئ لنقص الأكسجة الدماغي الحاد. يعتمد تطوير مثل هذا الهجوم على عدم تطابق أداء الأنظمة التكاملية للدماغ ، مما يؤدي إلى انتهاك تفاعل الآليات النفسية والجسدية والغدد الصماء الخلطية التي توفر ردود فعل تكيفية عالمية.
المظاهر السريرية لمتغيرات مختلفة من الإغماء هي إلى حد ما النمطية. في تطور الإغماء ، يمكن التمييز بين ثلاث فترات: حالة ما قبل الإغماء (قصور المزاج) ، وفترة فقدان الوعي وحالة ما بعد الإغماء (فترة التعافي).
يتميز ما قبل الإغماء ، والذي يستمر عادةً من بضع ثوانٍ إلى دقيقتين ، بالدوخة والغثيان وضيق التنفس وعدم الراحة وزيادة الضعف والقلق والخوف. يصاب الأطفال بالضوضاء أو الرنين في الأذنين ، وتغميق العينين ، وعدم الراحة في القلب والبطن ، والخفقان. يصبح الجلد شاحبًا ورطبًا وباردًا.
يمكن أن تستمر فترة فقدان الوعي من بضع ثوانٍ (مع إغماء خفيف) إلى عدة دقائق (مع إغماء عميق). خلال هذه الفترة ، هناك شحوب حاد في الجلد ، انخفاض ضغط الدم الشديد في العضلات ، نبض ضعيف ونادر ، تنفس ضحل ، انخفاض ضغط الدم الشرياني ، اتساع حدقة العين مع رد فعل منخفض للضوء. التشنجات الارتجاجية والتشنجات ، التبول اللاإرادي ممكن.
في فترة نقاههيستعيد الأطفال وعيهم بسرعة. بعد الإغماء ، القلق ، الخوف ، الأديناميا ، الضعف ، ضيق التنفس ، تسرع القلب يستمر لبعض الوقت.
لوحظ إغماء وعائي مبهمي (بسيط ، وعائي مبهمي) بشكل رئيسي في الأطفال الذين يعانون من توتر الأوعية الدموية. تطوره ناتج عن الإجهاد النفسي والعاطفي (الخوف ، القلق ، توقع إجراءات مؤلمة غير سارة) ، نوع الدم ، ارتفاع درجة الحرارة. ويستند التسبب في هذا الإغماء إلى زيادة مفاجئة في النشاط الكوليني ، وانخفاض حاد في ضغط الدم ، وانخفاض في تدفق الدم إلى الدماغ.
يحدث الإغماء النفسي بسبب المشاعر السلبية الحادة الناتجة عن الخوف ، وهو مشهد مزعج. قد يترافق مع رد فعل هيستيري. غالبًا ما تبدأ الاضطرابات الهستيرية في مرحلة المراهقة. الإغماء ذو الطبيعة الهستيرية يختلف عن الإغماء البسيط ، لذلك يطلق عليه الإغماء الزائف. لتنميتها من الضروري حالة الصراعوالمشاهدين (للمراهقين ، ومعظمهم من الآباء). على الرغم من فقدان الوعي (غالبًا ما يكون غير مكتمل) ، يظل لون الجلد ورطوبته ومعدل التنفس ومعدل ضربات القلب وضغط الدم ومؤشرات تخطيط القلب طبيعية.
يمكن أن يحدث إغماء الجيوب السباتية (متلازمة فرط حساسية الجيوب السباتية) مع انعطاف حاد للرأس ، طوق ضيق. من الممكن أنه في تاريخ الأطفال الذين قاموا بتطوير هذا النوع من الإغماء ، كان هناك إصابة في العمود الفقري ناتجة عن نزيف في الجزء الداخلي من الشريان الفقري (A. Adamkevich). نتيجة لذلك ، يمكن أن تتشكل فرط الحساسية للجيوب السباتية. على خلفيتها ، وتحت تأثير العوامل الاستفزازية ، يحدث توتر ، يتجلى من خلال بطء القلب حتى فشل العقدة الجيبية ، والحصار الأذيني البطيني ، وانخفاض ضغط الدم الشرياني.
يتطور الإغماء الانتصابي مع الانتقال السريع من الوضع الأفقي إلى الوضع الرأسي ، والوقوف لفترات طويلة ، خاصة في غرفة خانقة. عادة ما يتم ملاحظته في الأطفال الذين يعانون من الودي ، وهو متغير متعاطف - وهني من التزويد الذاتي ، ويرجع ذلك إلى عدم كفاية التعبئة (فشل التكيف) للجهاز العصبي السمبثاوي ، مما يؤدي إلى تطور توسع الأوعية.
الإغماء النيكتوري نادر الحدوث. لوحظ في الليل أثناء التبول. لوحظ هذا البديل في الأطفال الذين يعانون من توتر شديد ، والذي يزداد عادة في الليل ("الليل هو عالم المبهم"). يحدث الإغماء بسبب إجهاد النفس وحبسه ، مما يؤدي أيضًا إلى زيادة توتر المهبل.
يحدث إغماء السعال على خلفية نوبة سعال طويلة. خلال السعال الشديديزداد الضغط داخل الصدر وداخل البطن ، ويصبح التدفق الوريدي للدم من الدماغ أكثر صعوبة ويتباطأ تدفق الدم الوريدي إلى القلب ، مما يؤدي إلى انخفاض حجم الدورة الدموية الدقيقة. مع زيادة الضغط داخل الصدر وداخل البطن ، يزداد توتر المهبل ، وينخفض الضغط الشرياني الجهازي. نتيجة للتغييرات الملحوظة ، يتم اضطراب الدورة الدموية الدماغية.
الإغماء المفرط التهوية شائع عند الأطفال. لوحظ تطوره في نوبات ذعر، النوبات الهستيرية ، الحمل الزائد الجسدي ، الإثارة القوية ، التنفس القسري أثناء الفحوصات الطبية. تحت تأثير hypocapnia فرط التنفس ، تزداد تروية الأكسجين إلى الهيموغلوبين ، تشنج الأوعية الدماغية ، مما يؤدي إلى تطور نقص الأكسجة الدماغي.
يحدث الإغماء الانعكاسي مع أمراض البلعوم والحنجرة والمريء فتق الحجاب الحاجزوتهيج غشاء الجنب والصفاق والتامور. أساسه الممرض هو نوبات تشنج العصب الحائر ، والتي تسبب اضطراب حادالدورة الدموية الدماغية.
يمكن ملاحظة الإغماء الجسدي عند الأطفال على خلفية أمراض القلب والأوعية الدموية(تضيق الشريان الأورطي والشريان الرئوي ، اعتلال عضلة القلب الضخامي ، متلازمة الجيوب الأنفية المريضة ، متلازمة الفترة الطويلةكيو تي ، عدم انتظام دقات القلب الانتيابي ، الرجفان الأذيني) ، نقص السكر في الدم بسبب فرط أنسولين الدم ، فرط الأدرينالين في الدم ، الجوع. بالإضافة إلى ذلك ، يمكن أن يحدث إغماء جسدي المنشأ مع حالات نقص حجم الدم وفقر الدم واضطرابات الجهاز التنفسي.
الأطفال الذين يصابون بالإغماء لديهم سمات نمطية معينة ، والتي تشمل الاستعداد الوراثي ، والحالة النفسية والعاطفية الغريبة ، وعدم كفاية الآليات التكاملية العليا للجهاز العصبي اللاإرادي. عند أخذ سوابق هؤلاء الأطفال ، غالبًا ما تكون هناك مؤشرات على تلف الدماغ في فترة ما حول الولادة. عادة ما يكون هؤلاء الأطفال قلقين ، قابلين للتأثر ، غير آمنين ، سريع الانفعال.
الرعاية العاجلة. عند الإغماء ، تحتاج إلى وضع الطفل بشكل أفقي ، ورفع ساقيه بمقدار 40-50 درجة. في الوقت نفسه ، يجب عليك فك الأزرار ، وفك الحزام ، وتوفير الهواء النقي. يمكنك رش وجه الطفل بالماء البارد ، والسماح باستنشاق أبخرة الأمونيا.
مع الإغماء لفترات طويلة ، يوصى بإعطاء s / c محلول 10 ٪ من الكافيين - بنزوات الصوديوم (0.1 مل / سنة من العمر) أو كورديامين (0.1 مل / سنة من العمر). في حالة استمرار انخفاض ضغط الدم الشرياني الحاد ، يتم وصف محلول بنسبة 1 ٪ من ميزاتون (0.1 مل / سنة من العمر) عن طريق الوريد.
في حالة توتر المبهم الشديد (انخفاض ضغط الدم الانبساطي إلى 20-30 ملم زئبق ، مما يؤدي إلى إبطاء النبض بأكثر من 30٪ من ضغط الدم الانبساطي. معيار العمر) يوصف محلول 0.1٪ من الأتروبين بمعدل 0.05-0.1 مل / سنة من العمر.
إذا كان الإغماء بسبب حالة سكر الدم ، فيجب حقن محلول جلوكوز 20 ٪ بحجم 20-40 مل (2 مل / كجم) عن طريق الوريد ، إذا كانت حالة نقص حجم الدم ، يتم إجراء العلاج بالتسريب.
مع الإغماء القلبي ، يتم اتخاذ تدابير لزيادة النتاج القلبي ، والقضاء على عدم انتظام ضربات القلب التي تهدد الحياة.
ينهار.
تصغير (lat. collapsus - ضعيف ، ساقط) - هذا هو أحد أشكال قصور الأوعية الدموية الحاد الناجم عن انخفاض حاد في توتر الأوعية الدموية وانخفاض حجم الدورة الدموية. مع الانهيار ، لوحظ انخفاض مستويات الضغط الشرياني والوريدي ، وعلامات نقص الأكسجة في الدماغ ، وتثبيط وظائف الأعضاء الحيوية. يعتمد التسبب في الانهيار على زيادة حجم قاع الأوعية الدموية وانخفاض في BCC ، أي نوع مشترك من قصور الأوعية الدموية. عند الأطفال ، غالبًا ما يُلاحظ الانهيار في الأمراض المعدية الحادة ، والتسمم الخارجي الحاد ، وحالات نقص الأكسجة الشديدة ، وقصور الغدة الكظرية الحاد. في طب الأطفال ، من المعتاد التمييز بين الانهيار المقوي للتوتر الودي ، والانهيار الشللي.
انهيار الودي يحدث مع نقص حجم الدم ، وعادة ما يرتبط بالنزوح أو فقدان الدم. في الوقت نفسه ، هناك زيادة تعويضية في نشاط الجهاز الودي والغدة الكظرية ، وتشنج الشرايين ومركز الدورة الدموية (نوع نقص حجم الدم من قصور الأوعية الدموية). من أجل الانهيار الودي المقوي ، تتميز علامات الإصابة بالتهاب الجلد الدهني: شحوب وجفاف الجلد ، وكذلك الأغشية المخاطية ، وشحذ ملامح الوجه ، وانخفاض سريع في وزن الجسم ، وبرودة في اليدين والقدمين ، وعدم انتظام دقات القلب. في الأطفال ، ينخفض ضغط الدم الانقباضي في الغالب ، وينخفض ضغط الدم النبضي بشكل حاد.
الانهيار المبهم. غالبًا ما يتم ملاحظته مع وذمة وذمة تورم في دماغ معدية سامة أو نشأة أخرى ، حيث الضغط داخل الجمجمةويحفز نشاط القسم السمبتاوي في الجهاز العصبي المحيطي. هذا ، بدوره ، يسبب توسع الأوعية ، وزيادة حجم السرير الوعائي (نوع الأوعية الدموية من قصور الأوعية الدموية). سريريا ، مع انهيار مبهم ، لوحظ رخامي للجلد مع صبغة رمادية مزرقة ، زراق ، تخطيط الجلد الأحمر المنتشر ، وبطء القلب. يتم تقليل الضغط الشرياني بشكل حاد ، وخاصة الانبساطي ، فيما يتعلق بزيادة ضغط الدم النبضي.
الانهيار المشلول يحدث نتيجة لتطور الحماض الأيضي ، وتراكم المستقلبات السامة ، والأمينات الحيوية ، والسموم البكتيرية التي تسبب تلفًا للمستقبلات الوعائية. في الوقت نفسه ، يعاني الأطفال من انخفاض حاد في ضغط الدم ، ونبض سريع ، وعدم انتظام دقات القلب ، وعلامات نقص الأكسجة في الدماغ مع اكتئاب الوعي. قد تظهر بقع زرقاء أرجوانية على الجلد.
الرعاية العاجلة. يُعطى الطفل وضعًا أفقيًا بأرجل مرتفعة ، مما يوفر حرية في مجرى الهواء وتدفق الهواء النقي. في الوقت نفسه ، يجب تدفئة الطفل باستخدام وسادات تدفئة دافئة وشاي ساخن.
يتم لعب الدور الرائد في علاج الانهيار عن طريق العلاج بنقل الدم ، والذي يتم من خلاله تحقيق المراسلات بين BCC وحجم السرير الوعائي. عادة ، عند النزيف ، يتم إجراء عمليات نقل الدم أو كتلة كريات الدم الحمراء ، مع الجفاف - ضخ البلورات (0.9 ٪ محلول كلوريد الصوديوم ، محلول رينجر ، لاكتوزول ، ديسول ، أوسيسول ، 5 ٪ و 10 ٪ محاليل جلوكوز ، إلخ) ، الغروية بدائل البلازما (في أغلب الأحيان مشتقات ديكستران). بالإضافة إلى ذلك ، يتم استخدام عمليات نقل البلازما ، ومحاليل الألبومين 5٪ و 10٪.
مع انهيار الودي على خلفية العلاج بالتسريب ، توصف الأدوية التي تخفف من تشنج الشرايين قبل الشعيرات (حاصرات العصب ، بابافيرين ، ديبازول ، لا-شبا) ، والتي تدار عن طريق العضل. عندما يتم استعادة BCC ، يتم تطبيع CVP ، ويزيد النتاج القلبي ، ويرتفع ضغط الدم ، ويزيد التبول إلى حد كبير. إذا استمرت قلة البول ، فيمكن للمرء أن يفكر في إضافة الفشل الكلوي.
في متغيرات الانهيار المبهم والشللي ، ينصب التركيز على استعادة حجم الدورة الدموية. يتم إجراء العلاج بالتسريب للحفاظ على BCC باستخدام IV حقن بالتنقيط rheopolyglucin (10 مل / كجم في الساعة) ، محلول كلوريد الصوديوم 0.9٪ ، محلول رينجر و 5-10٪ محلول جلوكوز (10 مل / كجم / ساعة) أو ريفورتان (ستابيسول). يتم وصف هذا الأخير فقط للأطفال الذين تزيد أعمارهم عن 10 سنوات ، حيث يمكن أن يسبب تفاعلات تأقية. في حالة الانهيار الشديد ، يمكن زيادة معدل إعطاء سوائل استبدال البلازما. في هذه الحالة ، يُنصح بإدخال جرعة تحميل أولية من البلورات بمعدل 10 مل / كجم لمدة 10 دقائق ، كما في حالة الصدمة ، أو 1 مل / كجم في الدقيقة حتى تستقر وظائف الأعضاء والأنظمة الحيوية. في الوقت نفسه ، يتم إعطاء بريدنيزولون حتى 5 مجم / كجم ، هيدروكورتيزون حتى 10-20 مجم / كجم عن طريق الوريد ، خاصة مع التسمم المعدي ، حيث قد يكون للهيدروكورتيزون تأثير مضاد مباشر للسموم الملزمة. بالإضافة إلى ذلك ، يمكن استخدام ديكساميثازون (ديكسازون) بمعدل 0.2-0.5 مجم / كجم.
مع الحفاظ على انخفاض ضغط الدم الشرياني على خلفية العلاج بالتسريب ، يُنصح / في إدخال محلول 1 ٪ من الميزاتون بجرعة 0.05-0.1 مل / سنة ، وللنقل على المدى الطويل ، بمعدل 0.5- تيار دقيق 1 ميكروغرام / كغ في الدقيقة ، محلول 0.2 ٪ من النوربينفرين 0.5-1 ميكروغرام / كغ في الدقيقة في عروق مركزيةتحت سيطرة ضغط الدم. Mezaton ، على عكس النوربينفرين (يسبب النخر عند تناوله محليًا) ، في الحالات الأقل شدة يمكن استخدامه ، وفي حالة عدم وجود "Infusomat" ، في شكل محلول 1 ٪ في / في التنقيط (0.1 مل / سنة من الحياة في 50 مل من محلول الجلوكوز 5 ٪) بمعدل 10-20 إلى 20-30 نقطة في الدقيقة تحت سيطرة ضغط الدم. يوصى باستخدام Norepinephrine لعلاج الصدمة الإنتانية (Paul L. Marino ، 1999). ومع ذلك ، نظرًا لتضيق الأوعية الشديد ، يكون استخدامه محدودًا بشكل كبير ، حيث يمكن أن تكون الآثار الجانبية للعلاج غرغرينا في الأطراف ، ونخرًا وتقرحًا في مناطق كبيرة من الأنسجة عندما يدخل محلول النورإبينفرين في الدهون تحت الجلد. عند تناوله بجرعات منخفضة (أقل من 2 ميكروغرام / دقيقة) ، يمارس النوربينفرين تأثيرًا محفزًا للقلب من خلال التنشيطب 1 مستقبلات الأدرينالية. تساعد إضافة جرعات منخفضة من الدوبامين (1 ميكروغرام / كغ / دقيقة) على تقليل تضيق الأوعية والحفاظ على تدفق الدم الكلوي أثناء إعطاء النوربينفرين.
في علاج الانهيار ، يمكن استخدام الدوبامين في تنشيط القلب (8-10 ميكروغرام / كغ / دقيقة) أو مضيق للأوعية (12-15 ميكروغرام / كغ / دقيقة).
صدمة.
[ تم إعداد قسم المحاضرة بواسطة I.V. Leontieva ، K.M Tutelman ، A.V Tarasova ]
الصدمة عبارة عن نظام متعدد النظم شديد التطور يهدد الحياة عملية مرضية، الناجم عن تأثير منبه مرضي فائق القوة على الجسم ويتميز باضطرابات شديدة في نشاط الجهاز العصبي المركزي والدورة الدموية والتنفس والتمثيل الغذائي. الصدمة متلازمة سريرية، مصحوبًا باضطرابات دوران الأوعية الدقيقة والدورة الدموية الكبيرة ويؤدي إلى قصور عام في نضح الأنسجة ، مما يؤدي إلى انتهاك التوازن وتلف الخلايا بشكل لا رجعة فيه.
اعتمادًا على الآليات المسببة للأمراض ، يتم تمييز المتغيرات التالية للصدمة:
نقص حجم الدم - يتطور مع انخفاض حاد في حجم الدورة الدموية ؛
توزيعي - يحدث مع انتهاك أولي أو ثانوي لهجة الأوعية الدموية (ثانوي - بعد الضرر العصبي أو الهرموني العصبي) ؛
القلب - يتطور مع انخفاض حاد في انقباض عضلة القلب.
تعفن - يحدث على خلفية تعفن الدم وله خصائص جميع أنواع الصدمات السابقة.
من الممكن أيضًا الجمع بين العديد من الآليات المسببة للأمراض للصدمة.
تمر الصدمة بعدة مراحل في تطورها: معوض ، لا تعويض ولا رجعة فيه.في مرحلة التعويض ، قد يكون نضح العضو طبيعيًا. في مرحلة عدم المعاوضة ، هناك علامات على حدوث تلف نقص تروية نقص الأكسجة في الأعضاء والأنسجة المختلفة ، وتلف البطانة وتشكيل المستقلبات السامة. تدهور الوظائف الخلويةوتحدث تغيرات مرضية واسعة الانتشار في جميع الأجهزة والأنظمة. في المرحلة النهائية ، تصبح هذه التغييرات لا رجعة فيها.
صدمة نقص حجمية هو الشكل الأكثر شيوعًا للصدمة عند الأطفال. هذا يرجع إلى الاحتياطي المحدود لحجم الدم داخل الأوعية الدموية عند الأطفال. تتمثل الآلية الرئيسية لتطوره في انخفاض الحجم داخل الأوعية الدموية ، وبالتالي ، العودة الوريدية والحمل المسبق للقلب بسبب فقدان الماء والكهارل والدم. قد تكون أسباب صدمة نقص حجم الدم الالتهابات المعوية، فقدان الماء الجلدي المفرط أثناء ضربة شمس، حمى (خاصة عند الأطفال في الأشهر الأولى من العمر) ، مرض كلوي(المتلازمة الكلوية والنخر الأنبوبي الحاد) ، المتلازمة الأدرينوجينية ، السكري الكاذب ، الحروق (فقدان البلازما) ، النزيف (صدمة نزفية).تتميز مرحلة تعويض صدمة نقص حجم الدم بعلامات مركزية الدورة الدموية وتوفير نضح كافٍ للأعضاء الحيوية. يتم استعادة الحجم داخل الأوعية الدموية عن طريق زيادة إفراز الهرمون المضاد لإدرار البول (فاسوبريسين) وتحفيز نظام الرينين-أنجيوتنسين-الألدوستيرون. الآلية الرئيسية للحفاظ على حجم دقيق مناسب هي عدم انتظام دقات القلب. تتميز الصورة السريرية بـ: البرودة وازرقاق الأطراف ، قلة البول ، في حين أن ضغط الدم عادة ما يكون طبيعياً. في مرحلة عدم المعاوضة ، مع استمرار فقدان حجم الدم غير المصحح ، يتم إطلاق منتجات نقص الأكسجة في الأنسجة ونقص التروية ، مما يؤدي إلى تلف الخلايا وموتها (على وجه الخصوص ، خلايا عضلة القلب) ، والتي لا يمكن استعادتها. يحدث انخفاض ضغط الدم الشرياني ، والذي يترافق بالفعل مع الاضطرابات العصبية وانقطاع البول وفشل الجهاز التنفسي والقلب.
صدمة التوزيع يحدث نتيجة لانتهاك النغمة الحركية ، مما يؤدي إلى الترسب المرضي للدم وتحويل الأوعية الدموية ، ونتيجة لذلك ، إلى حالة "نقص حجم الدم النسبي". يتجلى فقدان النغمة الشريانية من خلال انخفاض ضغط الدم الشرياني الملحوظ. غالبًا ما يكون تطور الصدمة بسبب الحساسية المفرطة ، والتأثير السام للأدوية ، وتلف الجهاز العصبي ، ويحدث أيضًا في المراحل المبكرة من عملية الإنتان.
من الناحية الديناميكية الدموية ، تتميز الاستجابة الأولية للتأق بتوسع الأوعية ، وترسب الدم داخل الأوعية ، وانخفاض العائد الوريدي. ويتبع ذلك تلف البطانة الوعائية وضعف دوران الأوعية الدقيقة والوذمة الخلالية وانخفاض حجم الأوعية الدموية. ينخفض النتاج القلبي بشكل ثانوي بسبب انخفاض العائد الوريدي وعمل عامل مثبط لعضلة القلب. بالتوازي ، انسداد مجرى الهواء العلوي ، وذمة رئوية ، طفح جلديواضطرابات الجهاز الهضمي.
صدمة عصبيةعلى الأرجح بعد العبور العالي الحبل الشوكي(فوق المستوى 1 فقرة صدرية) ، مما يؤدي إلى فقدان كامل للتأثير الودي على نبرة القلب والأوعية الدموية. صدمة العمود الفقري مصحوبة بانخفاض ضغط الدم الشرياني الكبير مع ضغط انقباضي أقل من 40 مم زئبق. فن. وبطء القلب الناجم عن انقطاع توصيل النبض المتسارع الناتج. يمكن أن يؤدي انخفاض ضغط الدم الشرياني المصاحب لتلف الجهاز العصبي المركزي إلى تعطيل نضح الجهاز العصبي المركزي. في الوقت نفسه ، ينزعج الوعي ، وينخفض إدرار البول بشكل حاد. يمكن أن يسبب التسمم بالعقاقير (المهدئات ، الباربيتورات والأدوية الخافضة للضغط) صدمة عصبية بسبب شلل جزئي في السرير الوعائي المحيطي.
صدمة قلبية يعقد CHD في ما قبل و فترة ما بعد الجراحة، اعتلال عضلة القلب المتطور بشكل حاد ، وعدم انتظام ضربات القلب الذي يهدد الحياة ، وغالبًا ما يصاحب المضاعفات المرتبطة باستخدام جهاز تنظيم ضربات القلب الاصطناعي.
الصدمة الإنتانيةيتطور على خلفية الأمراض المعدية الخطيرة. عادة ما تحدث الصدمة الإنتانية بسبب البكتيريا ، ولكن يمكن أن تكون مصحوبة أيضًا بفيروسات (حمى الضنك ، والهربس ، وجدري الماء ، والفيروسات الغدية ، والإنفلونزا) ، والريكتسي (حمى جبال روكي المبقعة) ، والكلاميديا ، والأوليات (الملاريا) والالتهابات الفطرية. الأطفال معرضون بشكل خاص للصدمة الإنتانية التي تسببها المكورات السحائية ، المكورات الرئوية ، والمستدمية النزلية.
تتطور الصدمة نتيجة عجز في الحجم داخل الأوعية الدموية ، وانتهاك توزيعها ، وبسبب تلف وظيفة عضلة القلب. في مراحل مختلفة ، تشبه الصدمة الإنتانية نقص حجم الدم والتوزيع و الأنواع القلبيةصدمة. يعد الاضطراب المبكر في عملية التمثيل الغذائي الخلوي مع التطور اللاحق لقصور الدورة الدموية سمة مميزة. ينتج تلف الأنسجة في الصدمة الإنتانية عن التأثير المباشر لمسببات الأمراض ، والاستجابة للسموم الداخلية ، وعواقب الاستجابة. الجهاز المناعي. كل هذه الآليات تؤدي إلى توسع الأوعية المحيطية وانخفاض مقاومة الأوعية الدموية الطرفية ، وهو جزء لا يتجزأ من تفاعل الصدمة الإنتانية.
تتميز المرحلة التعويضية من الصدمة الإنتانية بانخفاض مقاومة الأوعية الدموية ، وزيادة تعويضية في النتاج القلبي ، وعدم انتظام دقات القلب ، والأطراف الدافئة ، والإنتاج الكافي للبول. في مرحلة عدم المعاوضة ، يستمر الانخفاض في الحجم داخل الأوعية الدموية ويتطور عن طريق تثبيط انقباض عضلة القلب. سريريًا ، يتجلى ذلك في الخمول ، وانخفاض درجة حرارة الجسم ، وانقطاع البول ، وضيق التنفس. ترتفع مقاومة الأوعية الدموية بشكل حاد وينخفض النتاج القلبي. الصورة السريريةتتقدم وتحدث صدمة لا رجعة فيها ، حيث يكون هناك ضرر عميق لعضلة القلب.
سريريًا ، يتجلى نقص تدفق الدم المحيطي ، والذي يحدث استجابة لانخفاض الحجم داخل الأوعية الدموية ، من خلال انخفاض في درجة حرارة الجسم (الأطراف الباردة) ومعدل ملء الشعيرات الدموية (زراق) ، ونقص تدفق الدم الكلوي (قلة البول) ، وانخفاض في نضح المركزية. الجهاز العصبي (ضعف في الوعي). تتضح شدة نقص حجم الدم من خلال علامات الجفاف. أعراض مبكرةالصدمة هي عدم انتظام دقات القلب. في الأطفال في السنوات الأولى من العمر ، تسبق الزيادة في معدل ضربات القلب التغيرات في ضغط الدم. انخفاض ضغط الدم هو مظهر متأخر لنقص حجم الدم عند الأطفال. ينخفض مستوى الضغط الانقباضي ببطء ، وتؤدي زيادة نبرة الشرايين إلى الحفاظ على الضغط الانبساطي. في نفس الوقت يتناقص ضغط النبضوالعودة الوريدية وحجم السكتة الدماغية المضطرب بشكل ثانوي. في نهاية المطاف ، يتطور انخفاض ضغط الدم الشرياني اللا تعويضي (الانقباضي والانبساطي). تشير هذه المرحلة إلى حدوث انتهاك كبير لديناميكا الدم. تم الكشف عن العلامات المبكرة للحماض الأولي.
تحفيزهم يسبب تسرع النفس ، فرط التنفس وفرط التنفس مما يؤدي إلى قلاء في الجهاز التنفسي. يساعد محتوى الأكسجين وتوتر ثاني أكسيد الكربون في الدم الشرياني على تقييم مدى كفاية التهوية الرئوية.
يمكن استخدام تصنيف الصدمة حسب الدرجات ، الذي اقترحته الكلية الأمريكية للجراحين (Rogers M. ، Helfire M.) ، لاختيار العلاج وتقييم شدته وتوحيد حالات الصدمة المختلفة (الجدول 2).
يجب مراقبة الأطفال المعرضين لخطر الصدمة للتقييم الحالة الفسيولوجيةونتائج التدخلات العلاجية. في حالة الصدمة ، من الضروري للغاية مراقبة التغيرات في: التروية المحيطية ، ولون الجلد والأغشية المخاطية ، ومدى وطبيعة الزرقة ، ومعدل النبض ، و موجة النبض، ضغط الدم ، معايير التنفس ، مستوى الوعي.
تشمل المراقبة: تخطيط كهربية القلب ، وقياس التأكسج النبضي ، وقياس درجة حرارة الجسم ، وقياس ضغط الدم (غزوي في درجات عالية من الصدمة) ، وتسجيل تناول السوائل وإفرازها مع تسجيل إدرار البول. يشير إدرار البول أقل من 1 مل / كجم / ساعة إلى نقص تدفق الدم في الكلى وتنشيط آليات الاستتباب للحفاظ على الماء والصوديوم في حالة الصدمة. عادة ما تظهر قلة البول في حالة الصدمة نفسها في وقت مبكر ، حتى قبل انخفاض ضغط الدم أو تطور تسرع القلب بشكل كبير.
يهدف علاج حالات الصدمة عند الأطفال إلى ضمان التدفق الكافي للدم التاجي والدماغي والكلوي ، لمنع أو تصحيح العواقب الأيضية لنقص انسياب الخلايا. يتم اتخاذ تدابير الإنعاش لضمان سالكية مجرى الهواء والوصول إلى السرير الوريدي ، وتصحيح نقص الأكسجة في الدم من خلال توفير التهوية والأكسجين المناسبين ، وضمان ديناميكا الدم المناسبة. يتضمن تصحيح اضطرابات الدورة الدموية تدابير تهدف إلى زيادة التحميل المسبق وزيادة انقباض عضلة القلب وتقليل الحمل اللاحق.
زيادة التحميل المسبق ، تجديد الحجم داخل الأوعية ، في معظم الحالات ، يؤدي إلى تطبيع ضغط الدم والتروية المحيطية عند الأطفال المصابين بالصدمة. يتم إجراء العلاج بالتسريب بمعدل 10-20 مل / كغ في اليوم. يتم إجراء استبدال الحجم مع مراعاة تناول السوائل وإفرازها بعناية. يتم استخدام مجموعات من البلورات ومنتجات الدم (للحفاظ على مستويات الهيموجلوبين وعوامل التخثر) والغرويات - الألبومين ونشا الهيدروكسي (للحفاظ على ضغط الأورام الغروية).
يعمل تصحيح الاضطرابات الحمضية القاعدية على تحسين وظيفة كل من عضلة القلب والخلايا الأخرى ، ويقلل من مقاومة الأوعية الدموية الجهازية والرئوية ، ويقلل من الحاجة إلى تعويض الجهاز التنفسي للحماض الاستقلابي. يستخدم بيكربونات الصوديوم لتصحيح الحماض الأيضي. يتم إعطاء الدواء ببطء عن طريق الوريد على شكل جرعة متكررة بجرعة من 1-2 مليمول / كجم. في الأطفال حديثي الولادة ، يتم استخدام محلول بتركيز 0.5 مليمول / مل (1.3٪) لتجنب التغيرات الحادة في الأسمولية في الدم ، والتي يمكن أن تكون معقدة بسبب النزف داخل البطينات في الدماغ. إذا لم يؤد تناول بيكربونات الصوديوم إلى تصحيح الحماض ، فإن غسيل الكلى البريتوني ضروري لإزالة الأحماض الزائدة ، واللاكتات ، والفوسفات ، والبروتونات ، وعلاج فرط صوديوم الدم ، والسماح بإعطاء المزيد من البيكربونات.
الجدول 2
تصنيف الصدمة
|
درجةأنا |
درجةثانيًا |
درجةثالثا |
درجةرابعا |
|
|
حجم فقدان الدم |
أقل من 15٪ |
2 0 - 25% |
30-35% |
40-50% |
|
نبض |
زادت بنسبة 10-20٪ |
أكثر من 150 نبضة في الدقيقة |
أكثر من 150 نبضة في الدقيقة |
غير محسوس |
|
ضيق التنفس |
لا |
35-4 نفسا / دقيقة |
35-40 نفس / دقيقة |
35-40 نفس / دقيقة |
|
معدل ملء الشعيرات الدموية |
لا تغيير |
خفضت |
خفضت |
مخفض |
|
الضغط الشرياني |
طبيعي |
انخفاض الضغط الانقباضي والنبض. ارتفاع ضغط الدم الانتصابي أكثر من 10-15 ملم زئبق. فن. |
انخفاض الضغط الانقباضي والنبض. ارتفاع ضغط الدم الانتصابي أكثر من 10-15 ملم زئبق. فن. |
|
|
إدرار البول |
> 1 مل / كجم / ساعة |
< 1 мл/кг/ч |
أنوريا |
|
|
معايير إضافية |
الخمول ، وبرودة الجلد ورطوبة الأطراف ، والتقيؤ |
يتم إجراء زيادة في انقباض عضلة القلب بمساعدة مستحضرات الكاتيكولامين. الأكثر شيوعا هي الدوبامين والدوبوتامين. استخدام الأدرينالين والنورادرينالين محدود بسبب العدد الكبير آثار جانبية. يعد استخدام أحد هذه الأدوية ضروريًا لصدمة قلبية ، وكذلك في مرحلة عدم المعاوضة لأنواع أخرى من الصدمات ، عندما تكون هناك علامات تدل على تلف عضلة القلب ، ويتجلى ذلك في انخفاض النتاج القلبي ، وانخفاض في الدم ضغط.
الدوبامين هو الدواء الأكثر استخدامًا في علاج الصدمة. يحفز الدوبامين مستقبلات ألفا وبيتا والدوبامين الودي وله مجموعة متنوعة من التأثيرات المعتمدة على الجرعة. في الجرعات الصغيرة - 0.5-4.0 ميكروغرام / كغ / دقيقة ، يتسبب في المقام الأول في توسع الأوعية في الكلى والأعضاء الداخلية الأخرى ، وبالتالي يعمل كمدر للبول ويحمي التروية الكلوية. بجرعة 4-10 ميكروغرام / كغ / دقيقة ، يتجلى تأثيرها المؤثر في التقلص العضلي بزيادة في حجم الضربة وناتج القلب.
الدوبوتامين دواء كاتيكولاميني له تأثير مؤثر في التقلص العضلي واضح دون الآثار الضارة للإيزادرين. يزيد من السكتة الدماغية وأحجام القلب الدقيقة ، ويقلل من المقاومة الوعائية المحيطية والرئوية الكلية ، ويقلل من ضغط ملء بطينات القلب ، ويزيد تدفق الدم التاجيويحسن إمدادات الأكسجين لعضلة القلب. أيضًا ، عند استخدام الدوبوتامين ، يتحسن نضح الكلى ويزيد إفراز الماء والصوديوم. يتم تحديد معدل ومدة إعطاء الدواء بشكل فردي وتعديله مع مراعاة استجابة المريض وديناميات المعلمات الدورة الدموية. معدل التسريب المطلوب لزيادة النتاج القلبي هو 2.5-10 ميكروجرام / كجم / دقيقة. من الممكن زيادة معدل الإعطاء حتى 20 ميكروجرام / كجم / دقيقة. في حالات نادرة ، يتم استخدام معدل ضخ يصل إلى 40 ميكروغرام / كجم / دقيقة.
عقار جديد نسبيًا لدعم مؤثر في التقلص العضلي و chronotropic هو amrinone. أمرينون - مثبطات الفوسفوديسترازثالثا النوع الذي يبطئ تحلل الأدينوزين أحادي الفوسفات (cAMP) في عضلة القلب. هذا يزيد من انقباض عضلة القلب والناتج القلبي ، ويقلل من ضغط نهاية البطين الأيسر الانبساطي وضغط الإسفين الشعري الرئوي. أمرينون يسبب أيضا استرخاء العضلات الملساء الوعائية. نظرًا لأن آلية عملها تختلف عن آلية عمل الكاتيكولامينات ، يمكن استخدام الأمرينون معها. لزيادة النتاج القلبي وتقليل الحمل اللاحق.
بعد تقليل الحمولة أهمية عظيمةفي الأطفال المصابين صدمة قلبيةفي فترة ما بعد الجراحة ، مع التهاب عضلة القلب أو أمراض القلب التاجية. يمكن أيضًا تعويض المراحل المتأخرة من الصدمة الإنتانية ، ومقاومة الأوعية الدموية النظامية العالية ، وسوء التروية المحيطية ، وانخفاض إنتاج الكبريت عن طريق تقليل الحمل اللاحق. تشمل الأدوية المستخدمة لتقليل الحمل اللاحق النيتروبروسيد والنيتروجليسرين. أنها تحفز تكوين عامل استرخاء البطانة - أكسيد النيتريك (لا).
يعمل نيتروبروسيد الصوديوم على كل من الشرايين والأوردة ، مما يقلل المقاومة المحيطية الكلية والعودة الوريدية إلى القلب. يزيد من النتاج القلبي ، ويقلل من الحاجة إلى أكسجين عضلة القلب قبل الحمل وبعده. في بعض الحالات ، يسبب عدم انتظام دقات القلب الانعكاسي. يتطور التأثير الخافض للضغط بعد الإعطاء عن طريق الوريد في الأول 2- 5 دقائق و 5-15 دقيقة بعد انتهاء الحقن ، يعود ضغط الدم إلى مستواه الأصلي. يعطى في / في التنقيط بمعدل 1-1.5 ميكروغرام / كغ / دقيقة ، إذا لزم الأمر ، يزداد معدل الإعطاء تدريجياً إلى 8 ميكروغرام / كغ / دقيقة. مع التسريب قصير الأمد ، يجب ألا تتجاوز الجرعة 3.5 مجم / كجم.
لجميع أشكال الصدمة ، العلاج موجه للسبب إلزامي. يجب وقف النزيف الخارجي والداخلي واستبدال النزيف. تظهر إذا لزم الأمر العلاج الجراحي. إذا كان سبب الصدمة هو الإنتان ، فإن تحديد وتدمير الكائنات الحية الدقيقة ذات الأهمية المسببة للمرض أمر ضروري.
