RCHD (Kazakistan Cumhuriyeti Sağlık Bakanlığı Cumhuriyeti Sağlığı Geliştirme Merkezi)
Versiyon: Kazakistan Cumhuriyeti Sağlık Bakanlığı Klinik Protokolleri - 2016
Konjenital yokluk, atrezi ve stenoz anüs fistüllü (Q42.2)
Konjenital hastalıklar, Pediatri, Çocuk cerrahisi
Genel bilgi
Kısa Açıklama
Onaylı
Ortak Kalite Komisyonu tıbbi hizmetler
Sağlık Bakanlığı ve sosyal Gelişim Kazakistan Cumhuriyeti
27 Ekim 2016 tarihli
Protokol #14
Fistüllü ve fistülsüz anüs atrezisi dahil anorektal malformasyonlar- forma bağlı olarak farklı aşamalarda cerrahi düzeltme gerektiren anorektal bölgenin konjenital malformasyonu.
ICD-10 ve ICD-9 kodları arasındaki korelasyon
| ICD-10 | ICD-9 | ||
|
kod |
İsim |
kod | İsim |
| Q42.2 | Fistüllü anüsün konjenital yokluğu, atrezisi ve darlığı | 49.11 | Anal fistül diseksiyonu |
| 449.90 | Anüsteki diğer işlemler | ||
|
49.93 |
Anüsün diğer diseksiyon türleri | ||
| 49.99 | Anüs üzerindeki diğer manipülasyonlar | ||
| 48.792 | Arka sagital ve ön sagital anorektoplasti | ||
Geliştirme tarihi: 2016
Protokol Kullanıcıları: çocuk cerrahları.
Kanıt düzeyi ölçeği:
| ANCAK | Yüksek kaliteli meta-analiz, RKÇ'lerin sistematik incelemesi veya sonuçları uygun bir popülasyona genelleştirilebilen çok düşük yanlılık olasılığı (++) olan büyük RKÇ'ler. |
| AT | Kohort veya vaka kontrol çalışmalarının yüksek kaliteli (++) sistematik incelemesi veya kayırma hatası riski çok düşük olan yüksek kaliteli (++) kohort veya vaka kontrol çalışmaları veya kayırma hatası riski düşük (+) RCT'ler, sonuçları uygun popülasyona genellenebilir. |
| İTİBAREN | Sonuçları uygun popülasyona veya kayırma hatası riski çok düşük veya düşük (++ veya +) olan RKÇ'lere genellenebilen, sonuçları doğrudan doğruya olamayacak, kayırma hatası riski (+) olan, randomize olmayan kohort veya vaka kontrollü veya kontrollü çalışma karşılık gelen nüfusa dağıtılır. |
| D | Bir vaka serisinin veya kontrolsüz çalışmanın veya uzman görüşünün tanımı. |
sınıflandırma
sınıflandırma
Şu anda, “yüksek”, “düşük”, “orta” gibi kavramların kaydının olmadığı anorektal kusurların (Almanya, 2005) Mutabakat Krickenbeck Sınıflandırması genel olarak kabul edilmektedir.
| Büyük klinik gruplar | Nadir yerel varyantlar |
| perine fistül | rektal divertikül |
|
rektoüretral fistül (bulbar ve prostat) |
Rektumun atrezisi (stenozu) |
| rektovezikal fistül | rektovajinal fistül |
| vestibüler fistül | H-fistül |
| kloak | Başka |
| Fistülsüz atrezi | - |
| anüs darlığı | - |
Teşhis (poliklinik)
HASTA DÜZEYİNDE TEŞHİS
Teşhis kriterleri:
Şikayetler:
tipik bir yerde anüs eksikliği;
Perinede fistül varlığı;
Muhtemelen daha önce yenidoğan döneminde kolostomi uygulandı.
Hayat anamnezi:
Hamilelik sırasında teratojenik faktörlerin varlığı (anemi, bulaşıcı hastalıklar hamileliğin ilk üç ayındaki anneler, kötü alışkanlıklar, teratojenik faktörlü ilaçların kullanımı ve diğerleri).
Fiziksel muayeneler:
Genel muayene / perrektum: Tipik bir yerde anüs yoktur, fistül ağzı perine üzerinde görülür, anal refleks zayıflar.
Rekto-perineal fistüllü anüs atrezisi:
bir kolostominin varlığı (muhtemelen daha önce empoze edilmiştir);
tipik bir yerde anüs eksikliği;
Perine içinde fistül ağzının varlığı.
Laboratuvar araştırması:
Tam kan sayımı - lökositoz, muhtemelen anemi, hızlandırılmış ESR;
İdrarın genel analizi - sekonder piyelonefrit ile ilişkili lökositüri, ileri evrelerde, üriner sistemde bir fistül varlığı nedeniyle böbreklerde fonksiyonlarda azalma ile sekonder değişiklikler;
Biyokimyasal kan testi - böbreklerin ikincil patolojileriyle ilişkili olası değişiklikler (kreatinin seviyeleri, kreatinin klirensi, Reberg testi, üre).
· Bakteri kültürü idrar ve antibiyotiklere duyarlılık - mikrobiyal ortamın belirlenmesi, yeterli antibiyotik tedavisini yürütmek için antibiyotiklere duyarlılığın belirlenmesi.
Enstrümantal Araştırma:
EKG / EchoCG - kalp patolojisini, olası eşlik eden malformasyonu dışlamak için kardiyovasküler sistemin ameliyat öncesi hazırlık amacıyla
Karın organlarının ve böbreklerin ultrasonu - üriner sistem organlarının olası eşlik eden malformasyonlarını dışlamak için;
Sakrumun düz radyografisi - sakral indeksi belirlemek ve koksiks ve sakrum gelişimindeki anomaliyi belirlemek;
Distal stomoproktografi - rektumun anatomik ve morfolojik durumunun görselleştirilmesine ve daha önce tanımlanmamış bir fistül yolunun teşhis edilmesine izin verecektir;
Pelvisin MRG'si - bağırsak atrezi seviyesini ve pelvik taban kaslarının durumunu daha doğru bir şekilde belirleyebilir (enkoprezis derecesini belirleyerek);
· 3D olarak rektum ve sfinkter aparatının BT taraması - tipini ve bağlantısı kesilmiş bağırsağın durumunu belirlemek için anal kanalın ve rektumun puborektal kasın merkezine göre konum seviyesini yargılamaya izin verir.
Teşhis algoritması:
ANOREKTAL MALFORMASYONLU HASTA (erkek)
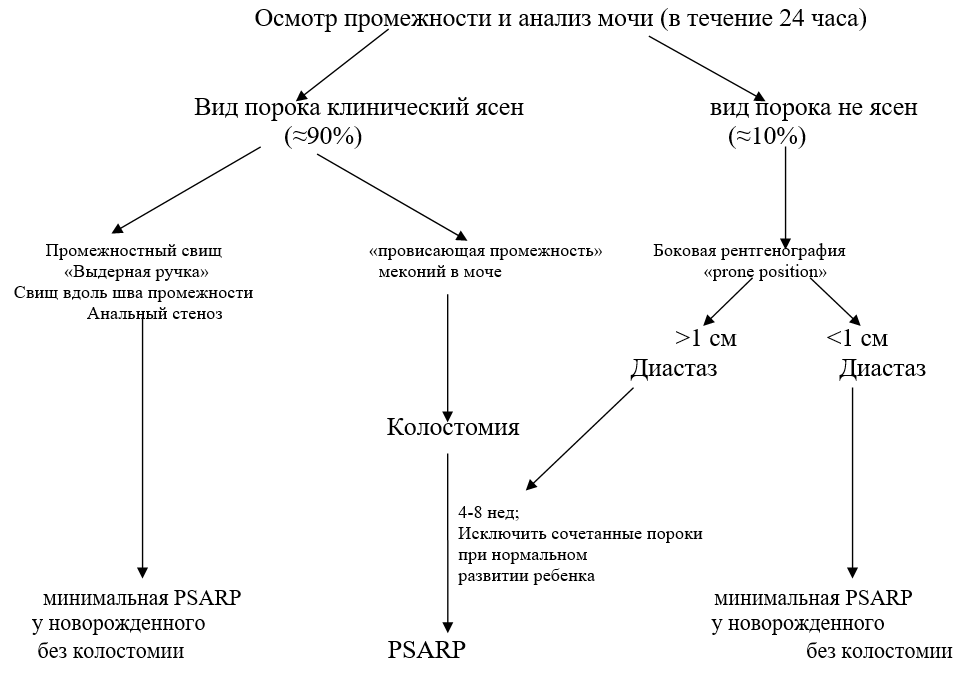
ANOREKTAL MALFORMASYONLU HASTA (kız)

Teşhis (hastane)
SABİT DÜZEYDE TEŞHİS
Hastane düzeyinde tanı kriterleri
Şikayetler, tıbbi öykü ambulatuvar düzeyine bakın.
Laboratuvar ve enstrümantal araştırma- acil hastaneye yatış durumunda, ayakta tedavi düzeyinde yapılmayan ve postoperatif dönemin seyrini kontrol etmek için teşhis muayeneleri yapılır - paragraf 9, alt paragraf 1 uyarınca.
Teşhis algoritması: ayaktan seviye görmek .
Ana teşhis önlemlerinin listesi:
· ultrason prosedürü karın organları ve böbrekler;
Ek teşhis önlemlerinin listesi:
Direkt ve lateral projeksiyonda sakrumun röntgeni, sakral indeksin belirlenmesi ve sakrum ve koksiks patolojisinin belirlenmesi
;
· Pelvisin MRG'si;
bağırsak kontrastlı röntgen (distal tomografi, proktografi);
3D olarak rektum ve sfinkter aparatının BT'si;
Kalbin çeşitli paroc ve bozukluklarından şüphelenilen kalbin ultrasonu;
Gerekirse beyin patolojisini dışlamak için nörosonografi;
UAC, OAM - göstergelere göre;
biyokimyasal kan testi (toplam protein ve fraksiyonları, üre, kreatinin, artık nitrojen, ALT, AST, glukoz, toplam bilirubin, direkt ve dolaylı kesir, amilaz, potasyum, sodyum, klor, kalsiyum);
· koagulogram (protrombin zamanı, fibrinojen, trombin zamanı, APTT);
kan grubu ve Rh faktörünün belirlenmesi;
EKG - endikasyonlara göre;
Nechiporenko'ya göre idrar analizi - ne için.
Ayırıcı tanı
| Teşhis | Ayırıcı tanı için gerekçe | anketler | Tanı Dışlama Kriterleri |
| Rektovestibüler fistül | Vajina girişinde fistül varlığında anüsün olmaması |
Genel muayene rektum başına |
Muayenede vajinanın girişinde bir fistül görülür; sadece kızlarda görülür |
| rektoperineal fistül | Perine üzerinde fistül varlığında anüs olmaması |
Genel muayene rektum başına |
· Perineden bakıldığında fistülün ağzı görselleştirilir; hem kızlarda hem erkeklerde görülür |
yurtdışında tedavi
Kore, İsrail, Almanya, ABD'de tedavi olun
yurtdışında tedavi
Sağlık turizmi hakkında tavsiye alın
Tedavi
Tedavide kullanılan ilaçlar (etkin maddeler)
Tedavi (ayaktan)
HASTA DÜZEYİNDE TEDAVİ
Tedavi taktikleri: Semptomatik tedaviye indirgenmiştir.
İlaçsız tedavi- hastanın durumunun ciddiyetine göre rejim ve diyet.
Diyet: Tablo No. 16.16 b (yaş).
Mİlaç tedavisi hastalığın şiddetine ve durumuna göre klinik semptomlar IMCI ilkelerine göre.
terapi açık hastane öncesi aşama belirli bir sendromun varlığına bağlıdır:
anemik sendromlu - yerine koyma tedavisi tek grup lökfiltre eritrosit süspansiyonu (666 No.lu Siparişe göre, "Terminalin onaylanması üzerine, Kanın hazırlanması, işlenmesi, depolanması, satışı ile ilgili kurallar ve ayrıca kanın, bileşenlerinin ve kanın depolanması, transfüzyonu için Kurallar" 6 Mart 2011 tarihli ürünler, 29 Mayıs 2015 tarihli 417 Sipariş No.lu Sipariş Eki);
· hemorajik sendromlu - plazma pıhtılaşma faktörlerinin eksikliği ve DIC sendromu, FFP transfüzyonu ile tek grup lökfiltre edilmiş, virüsle inaktive edilmiş trombokonsantrat ile ikame tedavisi;
Enfeksiyöz komplikasyonların varlığında - yeterli antibakteriyel, antifungal tedavi.
Taslak temel ve ek olarak ilaçlar: bkz. ayaktan seviye.
algoritma eylem de acil durumlar Kazakistan Cumhuriyeti koşullarına uyarlanmış, birincil hastanelerde en yaygın hastalıkların yönetimi için IMCI - WHO kılavuzlarına göre (WHO 2012).
Diğer tedaviler: Numara.
bir beslenme uzmanına danışma - beslenme karışımları seçerken;
bir pediatrik nefrolog konsültasyonu - böbreklerdeki inflamatuar değişikliklerin tedavisi;
pediatrik bir jinekologun konsültasyonu - dış ve iç genital organlarda bir kusur kombinasyonu ile;
Önleyici faaliyetler
Öncelikli korunma: konjenital malformasyonların çeşitli nedenlerinin anne üzerindeki etkisini azaltmak. CM'ler içsel ve dışsal olarak ikiye ayrılır.
· endojen nedenler(iç faktörler) - kalıtsal yapılardaki (mutasyonlar), endokrin hastalıklardaki ve ebeveynlerin yaşlarındaki değişiklikleri içerir;
Dış nedenler (çevresel faktörler) - şunları içerir: fiziksel faktörler(radyasyon, mekanik); kimyasal faktörler (ilaçlar, günlük yaşamda ve endüstride kullanılan kimyasallar, endokrin hastalıkları, hipoksi vb.); biyolojik (virüsler, protozoa).
İkincil önleme: postoperatif komplikasyonların önlenmesi:
Taburcu olmadan önce ebeveynlerle kolostomi bakımı konusunda eğitim verin (pratik beceriler ve teorik kitapçıklar);
kolostomi bakımı ayakta tedavi ayarları kolostomi torbasının sürekli değiştirilmesini, tahrişi önlemek için stoma çevresindeki cildin Lassar macunu veya diğer kremlerle tedavisini içerir (eğitimli ebeveynler);
6 ay boyunca şemaya göre Hegar'ın bujisi ile neoanusun bujini;
Neoanusun ameliyattan sonraki 14. günde buji yaşına kadar şemaya göre ikamet yerindeki bir cerrah tarafından bujienajı.
1 ay boyunca günde 1 kez;
2 günde 1 kez 2. ay;
3 günde 1 kez 3. ay;
5-6 aydan itibaren haftada 1 kez.
(Neoanus bujinin sonunda, ikamet yerindeki cerrahı gözlemlemek, gerekirse bireysel endikasyonlara göre bujinin uzantısını gözlemlemek gerekir)
Neoanus bujinin temel prensipleri:
atravmatik ve ağrısız;
· bujinin çapında kademeli olarak zorlamasız artış;
Uzun süre Bougienage (anorektoplastiden ortalama 1 yıl sonra).
Bujilerin maksimum yaş boyutları (Tablo 1) (A.Pena, Colorectal Pediatric Center, Cincinnati tarafından tavsiyeler):
Bujinin maksimum yaş boyutları.
Hasta izleme:
Günlük yaşa uygun bağırsak hareketlerinin varlığının izlenmesi;
temel hayati fonksiyonların kontrolü;
Laboratuvar parametrelerinin kontrolü (OAK, OAM, biyokimyasal kan testi, koagulogramlar).
Tedavi etkinliği göstergeleri: anorektal malformasyon düşünülmelidir:
Günlük bir, iki kat dışkılama;
minimal şifreleme derecesi;
Dışkılama dürtüsü
Neoanus varlığı
rektovezikal fistül nüksü yok;
Neoanus stenozu yok.
Tedavi (hastane)
SABİT DÜZEYDE TEDAVİ
Tedavi taktikleri
İlaçsız tedavi- hastanın durumunun ciddiyetine göre rejim ve diyet. Ward modu, erken ameliyat sonrası dönem yatak.
Diyet: Tablo No. 16.16 b (düşük bakteriyel gıda, gelişmiş beslenme - yaş normlarına kıyasla bir buçuk proteinli yüksek kalorili bir diyet, güçlendirilmiş, zengin mineraller; glukokortikoidler reçete edilirken, diyet çok fazla potasyum ve kalsiyum tuzu içeren gıdalarla zenginleştirilir).
· bakım merkezi kateter, kateteri hat boyunca değiştirmek yasaktır;
Anorektoplastiden sonra bir Foley üretral kateter takılır;
günlük pansuman, günde 2-3 kez;
Dikkat! perinenin hassas sütürlerinin ayrılmasını önlemek için ameliyat sonrası yaranın kurutulması;
idrar sondasının bakımı;
bir kateter Mesane 7-10 gün süreyle kaldırıldı.
Mİlaç tedavisi- hastalığın ciddiyetine ve klinik semptomlara bağlı olarak
postoperatif komplikasyonları önlemek için antibiyotik tedavisi
Antimikotik.
Temel ilaçların listesi:
narkotik olmayan analjeziklerle ağrı kesici - postoperatif dönemde yeterli ağrı kesici için
· İnfüzyon tedavisi erken postoperatif dönemde su ve elektrolit bozukluklarının giderilmesine odaklanmıştır.
İlaç karşılaştırma tablosu:
|
№ p/p |
ilaçların adı | Yönetim yolları | Doz ve uygulama sıklığı (günde kaç kez) |
süre uygulanabilirlik |
UD, bağlantı |
|
Antibakteriyeller: b-laktam antibiyotikler ve diğerleri antibakteriyel maddeler (antibiyotikler mikrop duyarlılığının sonucuna bağlı olarak seçilir) |
|||||
| 1. | sefuroksim | ben/m, ben/v | 1 aydan 18 yaşına kadar olan çocuklarda cerrahi profilaksi için, sefuroksimin işlemden 30 dakika önce intravenöz olarak 50 mg/kg (maks. 1.5 g), ardından intramüsküler veya intravenöz olarak 30 mg/kg (maks. 750) uygulanması önerilir. mg) yüksek riskli enfeksiyon prosedürleri için her 8 saatte bir. | 7-10 gün | ANCAK |
| 2. | seftazidim | ben/m, ben/v | Çocuklar için dozaj: iki aya kadar - vücut ağırlığının kg'ı başına 30 mg, iki katına bölünür; iki aydan 12 yıla kadar - vücut ağırlığının kg'ı başına 30-50 mg IV, üçe bölünür. | 7-10 gün | ANCAK |
| 3. | amikasin | ben/m, ben/v | IM veya IV amikasin 8 saatte bir 5 mg/kg oranında veya 12 saatte bir 7.5 mg/kg oranında uygulanır. İdrar yolunu etkileyen komplike olmayan bakteriyel enfeksiyonlar için, her 12 saatte bir 250 mg amikasin kullanımı endikedir. Yeni doğan prematüre bebekler için ilaca 10 mg / kg dozunda başlanır, daha sonra 18-24 saatte bir uygulanan 7.5 mg / kg dozuna geçerler. İ / m uygulaması ile tedavi 7-10 gün, i / v - 3-7 gün sürer. | 7-10 gün | ANCAK |
| 4. | antibiyotik | ben/m, ben/v |
In / m, in / in, yerel olarak, konjonktival olarak. Doz bireysel olarak ayarlanır. Parenteral olarak uygulandığında, hastalıklar için olağan günlük doz ılıman normal böbrek fonksiyonu olan yetişkinler için, intravenöz ve intramüsküler enjeksiyon için aynı - 3 mg / kg / gün, uygulama sıklığı - günde 2-3 kez; de şiddetli enfeksiyonlar- 3-4 dozda 5 mg/kg'a kadar (maksimum günlük doz). Ortalama tedavi süresi 7-10 gündür. İn / in enjeksiyonlar 2-3 gün yapılır, ardından / m uygulamasına geçerler. İdrar yolu enfeksiyonları için yetişkinler ve 14 yaş üstü çocuklar için günlük doz 0.8-1.2 mg/kg'dır. çocuklar Erken yaş sadece ciddi enfeksiyonlarda sağlık nedenleriyle reçete edilir. Her yaştaki çocuklar için maksimum günlük doz 5 mg/kg'dır. |
7 gün | AT |
| 5. | metronidazol | ben/v |
Yenidoğan dönemi 5-10 mg/kg 2 doz. 1 aydan 1 yaşına kadar olan çocuklar 5-10 mg/kg 2 bölünmüş dozda. 1 ila 18 yaş arası çocuklar 2 bölünmüş dozda 10 mg/kg (maks. 600 mg). |
7-10 gün | AT |
| Antifungal ilaçlar (disbakteriyozun önlenmesi için) | |||||
| 6. | flukonazol | ben/v | 1 - 3 mg / kg oranında cilt ve mukoza zarının kandidal lezyonları olan çocuklara flukonazolün açık / girişinde, invaziv mikozlarda doz 6 - 12 mg / kg'a çıkar. | 7-10 gün | AT |
| semptomatik tedavi | |||||
| 7. | albümin %10. | ben/v | Operasyonel şok, hipoalbüminemi, hipoproteinemi ile in / damla. Çocuklarda albümin günde en fazla 3 ml / kg vücut ağırlığı oranında reçete edilir (endikasyonlara göre) | göstergelere göre | AT |
| 8. | albümin %20. | ben/v | tek dozçocuklar için 0,5-1 g / kg'dır. İlaç prematüre bebeklerde kullanılabilir (belirtilmişse) | göstergelere göre | AT |
| 9. | furosemid | ben/m, ben/v | 15 yaşın altındaki çocuklarda intravenöz veya intramüsküler enjeksiyon için ortalama günlük doz 0,5-1,5 mg / kg'dır. | göstergelere göre | AT |
| infüzyon tedavisi | |||||
| 11 | Sodyum klorür çözeltisi karmaşıktır [potasyum klorür + kalsiyum klorür + sodyum klorür]. | ben/v | 200 ml şişe | göstergelere göre | AT |
| 12 |
dekstroz 5%, 10% |
ben/v | Şişe 200 ml | göstergelere göre | AT |
cerrahi müdahale için endikasyonları gösteren:
Operasyonel yöntemler ve tanısal müdahale:
Süleyman'a göre anoplasti;
Peña'ya göre mini posterior sagital anorektoplasti.
Cerrahi müdahalenin amacı:
patolojik rekto-perineal fistülün ortadan kaldırılması ve neoanus oluşumu
Cerrahi müdahale için endikasyonlar:
Malformasyonun klinik ve radyolojik teyidi.
Kontrendikasyonlar:
üst solunum yollarının akut iltihabı;
akut bulaşıcı hastalıklar;
şiddetli yetersiz beslenme;
yüksek ateş belirsiz etiyoloji;
pürülan ve inflamatuar cilt değişiklikleri;
psiko-nörolojik bozukluklar;
Kardiyovasküler sistemin yanından mutlak kontrendikasyonlar.
Prosedür/müdahale için metodoloji:
· Süleyman'a göre anoplasti: genel anestezi altında, aseptik koşullar altında jinekolojik pozisyonda. Fistül incelenir. Fistül prob boyunca diseke edilir. Sfinkter kaslarının ön kısmı dikilerek güçlendirilir. Anoplasti yapıldı. Operasyon sırasında hemostaz.
· Peña'ya göre mini posterior sagital anorektoplasti: p Genel anestezi altında karın üstü pozisyonda cerrahi alan işlendikten sonra intergluteal kıvrım boyunca 4-6 cm uzunluğa kadar kesi yapılır. Bir elektrik stimülatörü yardımıyla sfinter refleksometrisi yapılır, dış sfinkterin lifleri tespit edilir. Fistül tutuculara alınır. Rektum keskin ve künt bir şekilde mobilize edilir. Anorektoplasti Peña yöntemine göre yapılır. Operasyon sırasında elektrokoagülasyon ile hemostaz.
Uzman tavsiyesi için endikasyonlar:
bir anestezi uzmanı ile istişare - belirlemek ve hariç tutmak için olası kontrendikasyonlar operasyonlara;
bir beslenme uzmanı ile istişare - bir diyet seçimi için;
bir pediatrik üroloğun konsültasyonu - üriner sistemin malformasyonlarının bir kombinasyonu ile;
bir çocuk jinekoloğunun konsültasyonu - dış ve iç genital organların kusurlarının bir kombinasyonu ile;
bir resüsitatöre danışma - yoğun bakım ünitesi, yoğun bakım koşullarında erken postoperatif dönem;
Diğer dar uzmanların danışmanlığı - endikasyonlara göre.
Yoğun bakım ünitesine transfer ve resüsitasyon endikasyonları:
bilinç baskısı;
hayatın ciddi şekilde bozulması önemli işlevler(ZHVF): bilinç durumundan bağımsız olarak hemodinamik, solunum, yutma;
inatçı status epileptikus veya tekrarlayan nöbetler;
hipertermi inatçı;
postoperatif komplikasyonlar (kanama, intestinal evanterasyon, intestinal evajinasyon).
Tedavi etkililik göstergeleri.
Neoanus varlığı
tekrarlayan fistül yokluğu;
Neoanus darlığının olmaması.
Daha fazla yönetim: Anorektal düzeltmenin bir sonraki aşamasına geçiş
tıbbi rehabilitasyon
bu nozolojinin rehabilitasyonu için klinik protokole göre.
hastaneye yatış
Planlı hastaneye yatış için endikasyonlar:
1-2 aylık yaşta radikal cerrahi. Yeterli bağırsak hareketlerini sağlayamama.
Acil hastaneye yatış için endikasyonlar: akut bağırsak tıkanıklığı kliniği
Bilgi
Kaynaklar ve literatür
- MHSD RK, 2016'nın tıbbi hizmetlerinin kalitesine ilişkin Ortak Komisyon toplantılarının tutanakları
- Lyonyushkin A.I., Komissarov I.A. Pediatrik koloproktoloji. - M., 2009. - 398'ler. 2) Lyonyushkin A.I., Lukin V.V., Okulov E.A. Anorektal malformasyonlar// Boğa. doktorlar için. - E, 2004. - No. 2 (42). - S.19-31. 3) Aipov R.R. Çocuklarda anorektal malformasyonların sınıflandırılmasının güncel konuları. Kazakistan Pediatri ve Pediatrik Cerrahi, 2008 - No. 2, s. 30-32 4) Lukin V.V. Kızlarda normal şekilli anüsü olan rektogenital fistüller. Dis. doktora - M., 1977. - 149 s. 5) Ormantaev K.S., Akhparov N.N., Aipov R.R. Çocuklarda anorektal malformasyonlar Atlası. – Almaty, 2011, 176 s. 6) Osipkin VG, Balagansky DA Anorektal malformasyonlarda cerrahi taktikler// "Pediatrik Cerrahinin Bugünü ve Geleceği": Konferans Bildirileri. - Moskova, 2001. - S. 193. 7) Tursunkulov B.Ş. Anorektal malformasyonlu çocukların tanı ve cerrahi tedavisinin iyileştirilmesi: diss. doktora - Almatı, 2006. - 89'lar. 8) Holschneider AM, Koebke J, Meier-Ruge W, Land N, JeschNK Anorektal malformasyonlarda kronik kabızlığın patofizyolojisi. Uzun vadeli sonuçlar ve ön anatomik araştırmalar. // Eur J Pediatr Cerrahi. - 2001. - No. 11.-Р.305-310. 9) Kourklis G, Andromanakos N. Anorektal İnkontinans: Etiyoloji, Patofizyoloji ve Değerlendirme // ActaChir Belg. - 2004, - No. 104. R. 81-91. 10) MathurP, Mogra N, Surana S, et al. Anorektal malformasyonlu kolonun konjenital segmental dilatasyonu. // J Pediatr Cerrahi. - 2004. - No.8 (39) - Р.18-20. 11) Tsuchida Y., Saito S., Honna T., Makino S., Kaneko M., Hazama H. Kadınlarda sindirim sisteminin çifte sonlandırılması: 12 vaka raporu ve literatür taraması. J PediatrSurg 1984;19:292-6. 12) Watanabe Y, Ikegami R, Takasa K Anorektal malformasyonlarda pelvik kasın üç boyutlu bilgisayarlı tomografik görüntüleri. // J Pediatr Cerrahi. - 2005. - Hayır. 40. – S.1931-1934. 13) Ziegler M. Moritz, Azizkhan G. Richard, Weber S. Tomas. Operatif Pediatrik Cerrahi, ABD, 2003, s. 1339. 14) Alberto Pena M.D. , Marc LevittM.D, "Anorektal malformasyonların tedavisi" 2006
Bilgi
Protokolde kullanılan kısaltmalar
| ben/v | damardan |
| ben | kas içinden |
| ALT | alanin aminotransferaz |
| iş istasyonu | anorektal malformasyonlar |
| AST | aspartat aminotransferaz |
| APTT | aktive parsiyel tromboplastin zamanı |
| Güneş | vestibüler fistül |
| SARP | arka sagital anorektoplasti |
| IMCI | Çocukluk Hastalıklarının Entegre Yönetimi |
| ESR | eritrositlerin sedimantasyon hızı |
| BT | CT tarama |
| MR | Manyetik rezonans görüntüleme |
| MO | tıbbi organizasyon |
| ultrason | ultrason prosedürü |
| UD | kanıt düzeyi |
Protokol geliştiricilerinin listesi:
1) Akhparov Nurlan Nurkinovich - Tıp Bilimleri Doktoru, Devlet Teşebbüsü "Kazakistan Cumhuriyeti Sağlık Bakanlığı Pediatri ve Pediatrik Cerrahi Bilim Merkezi" Cerrahi Anabilim Dalı Başkanı.
2) Akhtarov Kakhriman Makhmutzhanovich - Cerrahi Anabilim Dalı, Devlet Teşebbüsü "Pediatri Bilim Merkezi ve 1. kategori doktoru çocuk cerrahı MH SR RK.
3) Aflatonov Nurzhan Bakytbekovich - Devlet Teşebbüsü Cerrahi Anabilim Dalı II kategorisinin doktoru "Kazakistan Cumhuriyeti Sağlık Bakanlığı Pediatri ve Pediatrik Cerrahi Bilim Merkezi".
4) Ospanov Marat Mazhitovich - cerrah, JSC "Annelik ve Çocukluk Ulusal Bilim Merkezi", Astana.
5) Rustemov Dastan Zeinollaevich - CF "ÜNİVERSİTE TIP MERKEZİ" JSC "Annelik ve Çocukluk Ulusal Bilim Merkezi", Astana Şubesi çocuk cerrahisi bölümünün doktoru.
6) Kalieva Mira Maratovna - Tıp Bilimleri Adayı, KazNMU'nun Klinik Farmakoloji ve Farmakoterapi Anabilim Dalı Doçenti. S. Asfendiyarova.
Çıkar çatışması olmadığına dair gösterge: hayır.
Yorumcuların listesi:
Mardenov Amanzhol Bakievich - Tıp Bilimleri Doktoru, Çocuk Cerrahisi Anabilim Dalı Profesörü, PVC Üzerine Cumhuriyet Devlet Teşebbüsü "Karaganda Eyaleti Medikal üniversite».
Protokol incelemesi Yayımlandığı tarihten itibaren ve yürürlüğe girdiği tarihten 3 yıl sonra veya kanıt düzeyine sahip yeni yöntemler varsa.
Ekli dosyalar
Dikkat!
- Kendi kendine ilaç alarak, sağlığınıza onarılamaz zararlar verebilirsiniz.
- MedElement web sitesinde yayınlanan bilgiler, yüz yüze bir tıbbi konsültasyonun yerini alamaz ve almamalıdır. Sizi rahatsız eden herhangi bir hastalığınız veya semptomunuz varsa, tıbbi tesislere başvurduğunuzdan emin olun.
- İlaç seçimi ve dozajı bir uzmanla tartışılmalıdır. Hastalığı ve hastanın vücudunun durumunu dikkate alarak sadece bir doktor doğru ilacı ve dozajını reçete edebilir.
- MedElement web sitesi yalnızca bir bilgi ve referans kaynağıdır. Bu sitede yayınlanan bilgiler, doktor reçetelerini keyfi olarak değiştirmek için kullanılmamalıdır.
- MedElement editörleri, bu sitenin kullanımından kaynaklanan herhangi bir sağlık veya maddi hasardan sorumlu değildir.
Zmuşko Mihail Nikolayeviç Cerrah, kategori 2, TMT'nin 1. bölümünün sakini, Kalinkovichi, Beyaz Rusya.
Yorumlarınızı, geri bildirimlerinizi ve önerilerinizi şu adrese gönderin:[e-posta korumalı] l.ru Kişisel site:http ://mishazmushko.at.tut.by
Akut bağırsak tıkanıklığı (AIO), bağırsak içeriğinin mideden rektuma doğru geçişinin ihlali ile karakterize bir sendromdur. Bağırsak tıkanıklığı çeşitli hastalıkların seyrini zorlaştırır. Akut bağırsak tıkanıklığı (AIO), AIO'nun morfolojik substratını oluşturan çeşitli etiyolojilerin karmaşık hastalık seyrini ve patolojik süreçlerini birleştiren bir sendrom kategorisidir.
Akut bağırsak tıkanıklığı için predispozan faktörler:
1. Konjenital faktörler:
Anatominin özellikleri (bağırsak bölümlerinin uzaması (megakolon, dolichosigma)). Gelişimsel anomaliler (eksik bağırsak rotasyonu, agangliosis (Hirschsprung hastalığı)).
2. Edinilmiş faktörler:
Karın boşluğunda yapışkan süreç. Bağırsak ve karın boşluğunun neoplazmaları. Bağırsak yabancı cisimleri. Helmintiyazlar. kolelitiazis. Karın duvarı fıtıkları. Dengesiz düzensiz beslenme.
Akut barsak obstrüksiyonuna neden olan faktörler:
Karın içi basınçta keskin bir artış.
OKN, tüm acil karın hastalıklarının %3.8'ini oluşturur. 60 yaşın üzerinde, AIO'ların %53'üne kolon kanseri neden olur. Engelin seviyesine göre OKN'nin oluşma sıklığı:
İnce bağırsak %60-70
Kolonik %30-40
AIO'nun etiyolojiye göre görülme sıklığı:
Akut ince barsak obstrüksiyonunda: - %63 oranında yapışkan
%28 oranında boğulma
%7 oranında obstrüktif tümör dışı oluşum
%2'de diğer
Akut kolon obstrüksiyonunda: - %93 tümör obstrüksiyonu
% 4'te kolonun volvulusu
Diğer %3
Akut bağırsak tıkanıklığının sınıflandırılması:
A. Morfofonksiyonel doğası gereği:
1. Dinamik obstrüksiyon: a) spastik; b) felçli.
2. Mekanik obstrüksiyon: a) strangülasyon (burulma, nodülasyon, ihlal; b) obstrüktif (intraintestinal form, ekstraintestinal form); c) karışık (invaginasyon, adeziv tıkanıklık).
B. Engelin seviyesine göre:
1. İnce bağırsak tıkanıklığı: a) Yüksek. üflemek.
2. Kolon tıkanıklığı.
AIO'nun klinik seyrinde üç aşama vardır.(OS Kochnev 1984) :
"İğrenç ağlama" aşaması. Bağırsak geçişinin akut bir ihlali var, yani. yerel belirtilerin aşaması - 2-12 saat sürer (14 saate kadar). Bu dönemde baskın semptom ağrı ve karından kaynaklanan lokal semptomlardır.
Zehirlenme evresi (orta, bariz iyilik hali), intraparietal bağırsak hemosirkülasyonunun ihlali vardır - 12 ila 36 saat sürer. Bu dönemde ağrı kramp karakterini kaybeder, sabitleşir ve şiddeti azalır. Karın şişmiş, genellikle asimetriktir. Bağırsak peristalsisi zayıflar, ses olayları daha az belirgindir, "düşen bir damlanın gürültüsü" dinlenir. Dışkı ve gazların tamamen tutulması. Dehidrasyon belirtileri var.
Peritonit aşaması (geç, son aşama) - hastalığın başlangıcından 36 saat sonra ortaya çıkar. Bu dönem, hemodinamiğin ciddi fonksiyonel bozuklukları ile karakterizedir. Karın belirgin şekilde şişmiş, peristalsis oskülte değil. Peritonit gelişir.
AIO kursunun aşamaları koşulludur ve her AIO formu için kendi farklılıklarına sahiptir (CI boğma ile, 1. ve 2. aşamalar neredeyse aynı anda başlar.
CI'de akut endotoksikozun sınıflandırılması:
Sıfır aşama. Endojen toksik maddeler (ETS) patolojik odaktan interstisyuma ve taşıma ortamına girer. Klinik olarak, bu aşamada endotoksikoz kendini göstermez.
Birincil etki ürünlerinin birikim aşaması. ETS, kan ve lenf akışıyla iç ortamlarda yayılır. Bu aşamada biyolojik sıvılardaki ETS konsantrasyonunda bir artış tespit edilebilir.
Dekompansasyon aşaması düzenleyici sistemler ve otomatik saldırganlık. Bu aşama, histohematik bariyerlerin fonksiyonunun gerilimi ve müteakip tükenmesi, hemostaz sisteminin aşırı aktivasyonunun başlaması, kallikrein-kinin sistemi ve lipid peroksidasyon süreçleri ile karakterize edilir.
Metabolizmanın sapkınlık evresi ve homeostatik başarısızlık. Bu aşama, çoklu organ yetmezliği sendromunun (veya çoğalan organ yetmezliği sendromunun) gelişiminin temeli haline gelir.
Organizmanın bir bütün olarak parçalanma aşaması. Bu, sistemler arası bağlantıların yok edilmesinin ve organizmanın ölümünün son aşamasıdır.
Dinamik akut bağırsak tıkanıklığının nedenleri:
1. Nörojenik faktörler:
A. Merkezi mekanizmalar: Travmatik beyin hasarı. İskemik inme. Üremi. Ketoasidoz. Histerik ileus. Psişik travmada dinamik obstrüksiyon. Omurga sakatlıkları.
B. Refleks mekanizmaları: Peritonit. Akut pankreatit. Karın yaralanmaları ve operasyonları. Göğüs yaralanmaları, büyük kemikler, kombine yaralanmalar. Plörezi. akut enfarktüs miyokard. Retroperitoneal boşluğun tümörleri, yaralanmaları ve yaraları. Nefrolitiazis ve renal kolik. Solucan istilası. Kaba gıda (paralitik gıda tıkanıklığı), fitobezoarlar, dışkı taşları.
2. Hümoral ve metabolik faktörler: Akut cerrahi hastalıklar dahil olmak üzere çeşitli kökenlerden endotoksikoz. Hipokalemi, çeşitli kökenlerden gelen inatçı kusmanın bir sonucu olarak. Akut cerrahi hastalık, yara kaybı, nefrotik sendrom vb. nedeniyle hipoproteinemi.
3. Eksojen zehirlenme: Ağır metal tuzları ile zehirlenme. Gıda zehirlenmeleri. Bağırsak enfeksiyonları(Tifo).
4. Dolaşım bozuklukları:
A. Ana damarlar düzeyinde: Mezenterik damarların trombozu ve embolisi. Mezenterik damarların vasküliti. Arteriyel hipertansiyon.
B. Mikrosirkülasyon düzeyinde: Karın organlarının akut inflamatuar hastalıkları.
Klinik.
CI'deki semptomların karesi.
· Karın ağrısı. Ağrılar paroksismal, doğada kramp şeklindedir. Hastalarda soğuk ter, ciltte solgunluk (boğulma sırasında). Dehşete kapılan hastalar bir sonraki atakları beklerler. Ağrı azalabilir: örneğin, bir volvulus vardı ve sonra bağırsak düzeldi, bu da ağrının kaybolmasına neden oldu, ancak ağrının ortadan kalkması çok sinsi bir işarettir, çünkü boğulma CI ile bağırsak nekrozu meydana gelir, bu da sinir uçlarının ölümüne yol açar, bu nedenle ağrı kaybolur.
· Kusmak. Çoklu, önce mide içeriğiyle, ardından 12 p.k içeriğiyle. (safra kusmasının 12 pc'den geldiğini unutmayın), sonra kusma hoş olmayan bir koku ile ortaya çıkar. CI'li dil kuru.
Şişkinlik, karın asimetrisi
· Dışkı ve gazların tutulması, CI'den bahseden zorlu bir semptomdur.
Bağırsak sesleri duyulabilir, hatta uzaktan bile artan peristalsis görülebilir. Bağırsaktaki şişmiş halkayı hissedebilirsiniz - Val'in semptomu. Hastaları rektum başına incelemek zorunludur: rektal ampulla boştur - Grekov'un bir semptomu veya Obukhov hastanesinin bir semptomu.
Karın organlarının panoramik floroskopisi: Bu kontrastsız bir çalışmadır - Cloiber kaplarının görünümü.
Ayırıcı tanı:
AIO, diğer hastalıklarda gözlenen ve AIO ile benzer klinik belirtileri olan hastalıklar arasında ayırıcı tanı yapılmasını gerektiren bir takım özelliklere sahiptir.
Akut apandisit. Yaygın semptomlar karın ağrısı, dışkı tutma ve kusmadır. Ancak apandisitteki ağrı yavaş yavaş başlar ve tıkanıklıktaki gibi bir güce ulaşmaz. Apandisit ile ağrılar lokalizedir ve tıkanıklık ile doğada kramplar, daha yoğundur. Karın boşluğunda artan peristalsis ve ses fenomenleri, apandisit değil, bağırsak tıkanıklığının karakteristiğidir. Akut apandisitte obstrüksiyonun karakteristik radyolojik belirtileri yoktur.
Mide ve duodenumun delikli ülseri. Yaygın semptomlar ani başlangıçlı, şiddetli acı karında, dışkı tutma. Bununla birlikte, delikli bir ülser ile hasta zorla pozisyon alır ve bağırsak tıkanıklığı ile hasta huzursuzdur, sıklıkla pozisyon değiştirir. Kusma, delikli bir ülserin özelliği değildir, ancak genellikle bağırsak tıkanıklığı ile gözlenir. Delikli bir ülser ile karın duvarı gergin, ağrılıdır, nefes alma eylemine katılmaz, OKN ile mide şişmiş, yumuşak ve ağrılı değildir. Delikli bir ülser ile, hastalığın başlangıcından itibaren peristalsis yoktur, "sıçrama sesi" duyulmaz. Radyolojik olarak, delikli bir ülser ile karın boşluğunda ve OKN - Kloiber'in kapları, arkadları ve bir pinnasyon belirtisi ile serbest gaz belirlenir.
Akut kolesistit. Akut kolesistitte ağrı kalıcıdır, sağ hipokondriyumda lokalizedir ve sağ omuz bıçağına yayılır. OKN ile ağrı kramp gibidir, lokalize değildir. Akut kolesistit, bağırsak tıkanıklığı ile ortaya çıkmayan hipertermi ile karakterizedir. Akut kolesistitte artmış peristalsis, ses fenomeni, radyolojik tıkanıklık belirtileri yoktur.
Akut pankreatit. Yaygın belirtiler, ani başlayan şiddetli ağrı, şiddetli genel durum, sık kusma, şişkinlik ve dışkı tutmadır. Ancak pankreatit ile ağrılar üst karın bölgesinde lokalizedir, kuşaktır ve kramp değildir. Mayo-Robson'ın işareti pozitif. Akut pankreatitte mekanik bağırsak tıkanıklığının özelliği olan artmış peristalsis belirtileri yoktur. Akut pankreatit, diastasüri ile karakterizedir. Radyolojik olarak, pankreatit ile, diyaframın sol kubbesinin yüksek bir duruşu ve tıkanıklıkla - Kloiber'in kapları, kemerler ve enine çizgilenme not edilir.
OKN'de olduğu gibi bağırsak enfarktüsü ile karında şiddetli ani ağrılar, kusma, şiddetli bir genel durum ve yumuşak bir mide vardır. Bununla birlikte, bağırsak enfarktüsünde ağrı sabittir, peristalsis tamamen yoktur, karın şişkinliği küçüktür, karın asimetrisi yoktur, oskültasyon sırasında “ölü sessizlik” belirlenir. Mekanik bağırsak tıkanıklığı ile şiddetli peristalsis hakimdir, çok çeşitli ses olayları duyulur, şişkinlik daha belirgindir, genellikle asimetriktir. Bağırsak enfarktüsü embolojenik hastalık varlığı ile karakterizedir, atriyal fibrilasyon, yüksek lökositoz (20-30 x109/l) patognomoniktir.
Renal kolik ve OKN benzer semptomlara sahiptir - karında belirgin ağrı, şişkinlik, dışkı ve gazların tutulması, hastanın huzursuz davranışı. Ancak renal kolikteki ağrı lomber bölgeye, cinsel organlara yayılır, idrarda karakteristik değişiklikler olan dizürik fenomenler vardır, Pasternatsky'nin olumlu bir belirtisi. Düz bir radyografide böbrek veya üreterde taş gölgeleri görülebilir.
Zatürre ile karın ağrısı ve şişkinlik görünebilir, bu da bağırsak tıkanıklığı hakkında düşünmek için sebep verir. Bununla birlikte, pnömoni yüksek ateş, hızlı nefes alma, yanaklarda kızarma ile karakterizedir ve fizik muayenede krepitan hırıltılar, plevral sürtünme sürtünmesi, bronşiyal solunum, akciğer sesinde donukluk ortaya çıkar. Röntgen muayenesi pnömonik bir odak tespit edebilir.
Miyokard enfarktüsü ile üst karın bölgesinde keskin ağrılar, şişkinlik, bazen kusma, halsizlik, kan basıncını düşürme, taşikardi, yani boğulma bağırsak tıkanıklığına benzeyen belirtiler olabilir. Bununla birlikte, miyokard enfarktüsü ile karın asimetrisi, artan peristalsis, Val, Sklyarov, Shiman, Spasokukotsky-Wilms semptomları yoktur ve radyolojik bağırsak tıkanıklığı belirtisi yoktur. Elektrokardiyografik bir çalışma, miyokard enfarktüsünün tanısını netleştirmeye yardımcı olur.
Akut bağırsak tıkanıklığı için muayene kapsamı:
Cito için zorunlu: Rektum başına tam idrar tahlili, tam kan sayımı, kan şekeri, kan grubu ve Rh ilişkisi (düşük sfinkter tonusu ve boş bir ampul; olası fekal taşlar (tıkanma nedeni olarak) ve invajinasyon sırasında kanlı mukus, tümör tıkanıklığı , mezenterik OKN), EKG, karın organlarının dikey pozisyonda radyografisi.
Endikasyonlara göre: toplam protein, bilirubin, üre, kreatinin, iyonlar; Ultrason, göğüs röntgeni, bağırsaklardan baryum geçişi (CI'yi dışlamak için yapılır), sigmoidoskopi, irrigografi, kolonoskopi, bir terapistin konsültasyonu.
OKN için teşhis algoritması:
ANCAK. Anamnez toplanması.
B. Hastanın objektif muayenesi:
1. Genel muayene: Nöropsişik durum. Ps ve kan basıncı (bradikardi - daha sık boğulma). Deri ve mukoza zarlarının muayenesi. Vb.
2. Karın objektif muayenesi:
a) Ad oculus: Karın şişkinliği, olası asimetri, solunuma katılım.
b) Fıtık halkalarının muayenesi.
c) Karın yüzeysel palpasyonu: karın ön duvarı kaslarının lokal veya yaygın koruyucu gerginliğinin tespiti.
d) Perküsyon: timpanit ve donukluk tespiti.
e) Karın birincil oskültasyonu: bağırsağın kışkırtılmamış motor aktivitesinin değerlendirilmesi: geç aşamada metalik gölge veya gurgling - düşen bir damlanın sesi, zayıflamış peristalsis, kalp seslerini dinleme.
f) Derin palpasyon: karın boşluğunun oluşum patolojisini belirleyin, iç organları palpe edin, lokal ağrıyı belirleyin.
g) Tekrarlanan oskültasyon: bağırsak seslerinin görünümünü veya yoğunluğunu değerlendirin, Sklyarov'un semptomunu (sıçrama sesi) tanımlayın.
h) OKN'ye özgü semptomların varlığını veya yokluğunu belirlemek (aşağıya bakınız).
AT. Enstrümantal araştırma:
Röntgen muayeneleri (aşağıya bakınız).
RRS. Kolonoskopi (tanısal ve tedavi edici).
irrigoskopi.
Laparoskopi (tanısal ve tedavi edici).
Bilgisayar teşhisi (CT, MRI, programlar).
G. Laboratuvar araştırması.
röntgen muayenesi OKN'yi teşhis etmek için ana özel yöntemdir. Bu durumda, aşağıdaki işaretler ortaya çıkar:
Kloiber'in kasesi, üzerinde kubbe şeklinde bir aydınlanma bulunan, ters çevrilmiş bir kaseye benzeyen yatay bir sıvı seviyesidir. Boğulma tıkanıklığı ile, hastalık anından 3-5 saat sonra, obstrüktif tıkanıklık ile 1 saat sonra kendilerini gösterebilirler. Kaselerin sayısı farklıdır, bazen merdiven şeklinde üst üste dizilebilirler.
Bağırsak pasajları. İnce bağırsak gazlarla şiştiğinde elde edilirler, oyun salonlarının alt dizlerinde yatay sıvı seviyeleri görülür.
Pinnasyon semptomu (gerilmiş bir yay şeklinde enine çizgi) yüksek bağırsak tıkanıklığı ile ortaya çıkar ve yüksek dairesel mukoza kıvrımlarına sahip olan jejunumun gerilmesi ile ilişkilidir. Gastrointestinal sistemin bir kontrast çalışması, bağırsak tıkanıklığını teşhis etmedeki zorluklar için kullanılır. Hastaya 50 ml baryum süspansiyonu içirilir ve baryum geçişinin dinamik bir çalışması yapılır. 4-6 saat veya daha fazla geciktirmek, bağırsağın motor fonksiyonunun ihlal edildiğinden şüphelenmek için zemin sağlar.
Akut bağırsak tıkanıklığının röntgen teşhisi. Hastalığın başlangıcından 6 saat sonra, bağırsak tıkanıklığının radyolojik belirtileri vardır. İnce bağırsağın pnömatozu ilk semptomdur; normalde gaz sadece kolonda bulunur. Daha sonra, bağırsaklarda ("Kloiber's cup") sıvı seviyeleri belirlenir. Sadece sol hipokondriyumda lokalize olan sıvı seviyeleri yüksek obstrüksiyonu gösterir. İnce ve kalın bağırsak seviyeleri arasında bir ayrım yapılmalıdır. İnce bağırsak seviyelerinde, yatay boyutlar üzerinde dikey boyutlar hakimdir, mukozanın yarım ay kıvrımları görülebilir; kalın bağırsakta, seviyenin yatay boyutları dikey olanlara hakimdir, haustrasyon belirlenir. Bağırsak tıkanıklığı olan ağız yoluyla baryum verilmesiyle yapılan röntgen kontrast çalışmaları pratik değildir, bu, bağırsağın daralmış bölümünün tamamen tıkanmasına katkıda bulunur. Obstrüksiyonda suda çözünür kontrast maddelerinin alınması sıvı sekestrasyonuna katkıda bulunur (tüm radyoopak ajanlar ozmotik olarak aktiftir), kullanımları ancak çalışmadan sonra aspirasyon ile bir nazointestinal prob yoluyla uygulandıklarında mümkündür. Kolon tıkanıklığını teşhis etmenin etkili bir yolu ve çoğu durumda nedeni baryum lavmanıdır. Kolonik obstrüksiyon için kolonoskopi, bağırsağın önde gelen halkasına hava girmesine yol açtığı ve perforasyon gelişimine katkıda bulunabileceği için istenmeyen bir durumdur.
Kalın bağırsakta yüksek ve dar kaseler, alçak ve geniş - ince bağırsakta; konum değiştirmiyor - dinamik OKN ile, değişerek - mekanik ile. kontrast çalışmasışüpheli durumlarda subakut bir seyir ile gerçekleştirilir. gecikme baryumun 6 saatten fazla çekuma geçişi peristalsis'i uyaran ilaçların arka planına karşı - tıkanıklık kanıtı (normalde baryum, uyarılma olmadan 4-6 saat sonra çekuma girer).
Tanıklık bağırsak tıkanıklığında kontrast kullanımı ile araştırma yapmak:
Bağırsak tıkanıklığının dışlanmasını doğrulamak için.
Şüpheli durumlarda, şüpheli bağırsak tıkanıklığı ile ayırıcı tanı amacıyla ve karmaşık tedavide.
Yapıştırıcı OKN, ikincisinin rahatlamasıyla tekrar tekrar cerrahi müdahaleler geçiren hastalarda.
Aktif konservatif önlemlerin bir sonucu olarak, herhangi bir ince bağırsak tıkanıklığı (boğulma hariç) erken aşamalar süreci iyileştirdiği görülmektedir. Bu durumda, muhafazakar taktiklerin meşruiyetinin nesnel olarak doğrulanmasına ihtiyaç vardır. Rg-gram serisini sonlandırmanın temeli, kontrast akışının kalın bağırsağa sabitlenmesidir.
Mide rezeksiyonu yapılan hastalarda erken postoperatif obstrüksiyon tanısı. Pilorik sfinkterin yokluğu, ince bağırsağa engelsiz kontrast akışına neden olur. Bu durumda, çıkış döngüsünde durma kontrastı olgusunun tespiti, erken relaparotomi için bir gösterge işlevi görür.
Unutulmamalıdır ki, kontrast madde kalın bağırsağa girmediğinde veya midede kaldığında ve kontrast kütlesinin ilerlemesini kontrol etmeye odaklanan cerrah, aktif tanısal aktivite yanılsaması yaratır ve bunu haklı çıkarır. kendi gözleri terapötik hareketsizlik. Bu bağlamda, şüpheli durumlarda radyoopak çalışmaların bilinen tanısal değerini kabul ederek, kullanımlarına izin veren koşulları açıkça tanımlamak gerekir. Bu koşullar aşağıdaki gibi formüle edilebilir:
1. AIO tanısı için bir X-ışını kontrast çalışması, hızlı bir kan kaybı tehdidi olan boğulma şeklinin yokluğunda yalnızca tam kanaatle (klinik verilere ve karın radyografisi anketinin sonuçlarına dayanarak) kullanılabilir. boğulmuş bağırsak döngüsünün canlılığı.
2. Kontrast kütlesinin ilerlemesinin dinamik gözlemi, lokal fiziksel verilerdeki değişikliklerin ve hastanın genel durumundaki değişikliklerin kaydedildiği klinik gözlem ile birleştirilmelidir. Lokal tıkanıklık belirtilerinin şiddetlenmesi veya endotoksikoz belirtilerinin ortaya çıkması durumunda, kontrastın bağırsaklardaki ilerlemesini karakterize eden röntgen verilerinden bağımsız olarak acil cerrahi yardım konusu tartışılmalıdır.
3. Kontrast kütlesinin bağırsaklardan geçişinin kontrolü ile hastanın dinamik olarak izlenmesine karar verilirse, bu izleme obstrüksiyonun dinamik bileşenini ortadan kaldırmayı amaçlayan terapötik önlemlerle birleştirilmelidir. Bu aktiviteler esas olarak antikolinerjik, antikolinesteraz ve ganglionik bloke edici ajanların yanı sıra iletim (perirenal, sakrospinal) veya epidural blokajdan oluşur.
OKN teşhisi için X-ışını kontrast çalışmalarının olanakları, teknik kullanıldığında önemli ölçüde genişletilir enterografi. Çalışma, mideyi boşalttıktan sonra pilorik sfinkterin arkasından duodenuma gerçekleştirilen yeterince sert bir prob kullanılarak gerçekleştirilir. Prob aracılığıyla, mümkünse, içeriği proksimal jejunumdan tamamen çıkarın ve ardından 200-250 mm su basıncı altında. Sanat. İçine izotonik sodyum klorür solüsyonunda hazırlanmış 500-2000 ml %20 baryum süspansiyonu enjekte edilir. 20-90 dakika içerisinde dinamik röntgen gözlemi yapılır. Çalışma sırasında sıvı ve gaz tekrar ince bağırsakta birikirse, içerikler prob aracılığıyla çıkarılır ve ardından kontrast süspansiyonu yeniden verilir.
Yöntemin bir takım avantajları vardır. İlk olarak, teknik tarafından sağlanan bağırsağın proksimal kısımlarının dekompresyonu, yalnızca çalışmanın koşullarını iyileştirmekle kalmaz, aynı zamanda bağırsak duvarına kan akışının yeniden sağlanmasına yardımcı olduğu için AIO için de önemli bir terapötik önlemdir. İkincisi, pilorik sfinkterin altına giren kontrast kütlesi, yeni başlayan parezi koşullarında bile (varsa) mekanik bir engel seviyesine çok daha hızlı hareket etme fırsatını elde eder. Mekanik bir engelin olmaması durumunda baryumun kalın bağırsağa geçiş süresi normalde 40-60 dakika.
Akut bağırsak tıkanıklığı tedavisi taktikleri.
Şu anda, akut bağırsak tıkanıklığının tedavisi için aktif bir taktik benimsenmiştir.
AIO tanısı konan tüm hastalar, ameliyat öncesi hazırlıktan sonra (3 saatten fazla sürmemelidir) ameliyat edilir ve strangülasyon CI ayarlanmışsa, hasta minimum muayene hacminden sonra hemen ameliyathaneye beslenir ve ameliyat öncesi hazırlığın yapıldığı ameliyathaneye alınır. cerrahla birlikte anestezi uzmanı tarafından (yatıştan sonra en fazla 2 saat süreyle).
acil Durum(yani, kabul anından itibaren 2 saat içinde gerçekleştirilir) operasyon, aşağıdaki durumlarda OKN için endikedir:
1. Peritonit belirtileri olan tıkanıklık ile;
2. Klinik zehirlenme ve dehidratasyon belirtileri olan tıkanıklık ile (yani, OKN seyrinin ikinci aşamasında);
3. Klinik tabloya dayanarak, OKN'nin boğulma formunun varlığına dair bir izlenimin olduğu durumlarda.
Acil servisten derhal AIO'dan şüphelenilen tüm hastalar, 3 saat içinde (CI boğulma şüphesi varsa, 2 saatten fazla değil) ve bu süre zarfında AIO'nun doğrulanması veya hariç tutulması durumunda bir dizi terapötik ve tanısal önlem almaya başlamalıdır. , cerrahi tedavi kesinlikle endikedir. Ve yürütülen teşhis ve tedavi önlemleri kompleksi, ameliyat öncesi bir hazırlık olacaktır. AIO'dan dışlanan tüm hastalara bağırsaklardan geçişi kontrol etmek için baryum verilir.
Yapışkan bir OKN'yi kaçırmaktansa, yapışkan bir hastalık üzerinde çalışmak daha iyidir.
Teşhis ve tedavi önlemleri ve ameliyat öncesi hazırlık kompleksi Dahil etmek:
vejetatif etki gergin sistem- iki taraflı pararenal novokain blokajı
İçeriğin bir nazogastrik tüp ve bir sifon lavmanı yoluyla aspire edilmesiyle gastrointestinal sistemin dekompresyonu.
Su ve elektrolit bozukluklarının düzeltilmesi, detoksifikasyon, antispazmodik tedavi, enteral yetmezlik tedavisi.
Bağırsak fonksiyonunun restorasyonu, gastrointestinal sistemin dekompresyonu ile desteklenir, çünkü bağırsakta şişkinlik, kılcal damarın ihlaline ve daha sonra bağırsak duvarında venöz ve arteriyel dolaşıma ve bağırsak fonksiyonunda ilerleyici bir bozulmaya neden olur.
Su ve elektrolit bozukluklarını telafi etmek için, sadece sodyum ve klor iyonlarını değil, aynı zamanda gerekli tüm katyonları da içeren Ringer-Locke çözeltisi kullanılır. Potasyum kayıplarını telafi etmek için, infüzyon ortamının bileşimine, insülinli glikoz çözeltileri ile birlikte potasyum çözeltileri dahil edilir. Metabolik asidoz varlığında sodyum bikarbonat solüsyonu reçete edilir. OKN ile, esas olarak kanın plazma kısmının kaybı nedeniyle dolaşımdaki kan hacminde bir eksiklik gelişir, bu nedenle albümin, protein, plazma ve amino asit çözeltilerinin uygulanması gerekir. Tıkanma durumunda sadece kristaloid çözeltilerin verilmesinin sadece sıvı sekestrasyonuna katkıda bulunduğu unutulmamalıdır, kristaloidlerle kombinasyon halinde plazma ikame çözeltileri, protein preparatlarının uygulanması gerekir. Mikrosirkülasyonu iyileştirmek için, şikayet ve trental ile reopoliglusin reçete edilir. Yeterli hacimde enjekte edilen infüzyon ortamı için kriter, dolaşımdaki kan hacminin, hematokritin, merkezi venöz basıncın ve artan diürezin normalleşmesidir. Saatlik idrar çıkışı en az 40 ml/saat olmalıdır.
Bol miktarda gaz ve dışkı tahliyesi, ağrının kesilmesi ve konservatif önlemlerden sonra hastanın durumunun iyileşmesi, bağırsak tıkanıklığının çözümünü (dışlanmasını) gösterir. Eğer bir konservatif tedavi 3 saat içinde etki etmezse hasta ameliyat edilmelidir. Şüpheli durumlarda peristalsis'i uyaran ilaçların kullanımı tanı süresini azaltır ve olumlu bir etki ile AIO hariç tutulur.
Akut bağırsak tıkanıklığında cerrahi taktik protokolleri
1. AIO ameliyatı her zaman 2-3 sağlık ekibi tarafından anestezi altında yapılır.
2. Laparatomi, revizyon, obstrüksiyonun patomorfolojik substratının belirlenmesi ve operasyon planının belirlenmesi aşamasında, kural olarak görevdeki en deneyimli cerrahın, sorumlu cerrahın operasyonuna katılması zorunludur.
3. Herhangi bir tıkanıklık lokalizasyonunda, gerekirse, skarların eksizyonu ve karın boşluğuna girişte yapışıklıkların dikkatli bir şekilde diseksiyonu ile erişim medyan laparotomidir.
4. OKN operasyonları, aşağıdaki görevlerin tutarlı çözümünü sağlar:
Tıkanıklığın nedenini ve düzeyini belirlemek;
Bağırsaklarla yapılan manipülasyonlardan önce, mezenterin bir novokain blokajı yapılması gerekir (onkolojik patoloji yoksa);
OKN'nin morfolojik substratının ortadan kaldırılması;
Engel alanında bağırsağın canlılığının belirlenmesi ve rezeksiyonu için endikasyonların belirlenmesi;
Değiştirilmiş bağırsak rezeksiyonu sınırlarının belirlenmesi ve uygulanması;
Bağırsak tüpünün drenajı için endikasyonların belirlenmesi ve drenaj yönteminin seçimi;
Peritonit varlığında karın boşluğunun sanitasyonu ve drenajı.
5. Laparatomiden hemen sonra bir tıkanıklık bölgesinin saptanması, kalın bağırsağın yanı sıra tüm uzunluğu boyunca ince bağırsağın durumunun sistematik olarak gözden geçirilmesi ihtiyacını ortadan kaldırmaz. Revizyonlar, lokal anestezik solüsyon ile mezenter köküne zorunlu infiltrasyondan önce gelir. İçerikli bağırsak anslarının şiddetli taşması durumunda, revizyondan önce bir gastrojejunal prob kullanılarak bağırsak dekompresyonu yapılır.
6. Engeli kaldırmak, müdahalenin anahtar ve en zor bileşenidir. Çeşitli yöntemlerin kullanımı için belirli endikasyonların net bir tanımı ile en az travmatik şekilde gerçekleştirilir: çoklu yapışıklıkların diseksiyonu; değiştirilmiş bağırsağın rezeksiyonu; burulma, intususepsiyon, nodüllerin ortadan kaldırılması veya değiştirilmiş bağırsak üzerinde önceden manipülasyon yapılmadan bu oluşumların rezeksiyonu.
7. Bağırsak rezeksiyonu endikasyonlarını belirlerken, görsel işaretler (renk, duvarın şişmesi, alt kanamalar, peristalsis, parietal damarların nabzı ve kan dolması) ve girişten sonra bu işaretlerin dinamikleri kullanılır. bağırsak mezenterine ılık bir lokal anestezik solüsyonu.
bağırsak canlılığı klinik olarak aşağıdaki semptomlar temelinde değerlendirilir (ana olanlar, mezenterik arterlerin nabzı ve peristalsis durumudur):
bağırsak rengi(bağırsak duvarının mavimsi, koyu mor veya siyah boyanması, bağırsakta derin ve kural olarak geri dönüşü olmayan iskemik değişiklikleri gösterir).
Bağırsak seröz zarının durumu(normalde bağırsağı kaplayan periton ince ve parlaktır, bağırsağın nekrozu ile ödemli, mat, mat hale gelir).
peristalsis durumu(iskemik bağırsak kasılmaz; palpasyon ve perküsyon peristaltik dalga başlatmaz).
Mezenterik arterlerin nabzı Normdan farklı olarak, uzun süreli boğulma ile gelişen vasküler trombozda yoktur.
Bağırsak canlılığı hakkında büyük ölçüde şüphe varsa, 12 saat sonra programlanmış bir relaparotomi veya laparoskopi kullanılarak rezeksiyon kararının ertelenmesine izin verilir. AIO'da barsak rezeksiyonu endikasyonu genellikle nekrozudur.
8. Rezeksiyon sınırlarına karar verirken, klinik deneyim temelinde geliştirilen protokoller kullanılmalıdır: barsak duvarına kan akışının ihlalinin görünür sınırlarından önde gelen bölüme 35-40 cm sapma, ve çıkış bölümüne doğru 20-25 cm İstisna, Treitz ligamenti veya ileoçekal açı yakınındaki rezeksiyonlardır, burada bu gereksinimlerin önerilen kavşak alanındaki bağırsağın olumlu görsel özellikleri ile sınırlandırılmasına izin verilir. Bu durumda, kontrol göstergeleri mutlaka kullanılır: geçtiğinde duvarın damarlarından kanama ve mukoza zarının durumu. Belki de, | transillüminasyon veya diğer objektif yöntemler kan temini değerlendirmeleri.
9. Belirtiler varsa ince bağırsağı boşaltın. Aşağıdaki göstergelere bakın.
10. Kolorektal tümör tıkanıklığı ve çalışamazlık belirtilerinin olmaması, tek aşamalı veya iki aşamalı operasyonlar tümör sürecinin evresine ve kolon tıkanıklığı belirtilerinin ciddiyetine bağlı olarak.
Tıkanıklığın nedeni kanserli bir tümör ise çeşitli taktiksel seçenekler alınabilir.
A. Kör, yükselen kolon, hepatik açı tümörü ile:
· Peritonit belirtileri olmadan, sağ taraflı hemikolonektomi endikedir. · Peritonit ve hastanın ciddi durumu ile - ileostomi, tuvalet ve karın boşluğunun drenajı. Ameliyat edilemeyen tümör ve peritonit yokluğunda - iletotransversostomi
B. Dalak açısı ve inen kolon tümörü ile:
· Peritonit belirtileri olmadan, sol taraflı hemikolonektomi, kolostomi yapılır. Peritonit ve ciddi hemodinamik bozukluklar durumunda transversostomi endikedir. · Tümör ameliyat edilemezse - peritonitli baypas anastomozu - transversostomi. Sigmoid kolon tümörü durumunda - bir tümörle bağırsağın bir kısmının rezeksiyonu, birincil anastomoz uygulanması, ya Hartmann operasyonu veya çift namlulu kolostomi uygulanması. Dekompanse OKI'nin arka planına karşı bağırsağın rezeke edilmesi mümkün değilse, çift namlulu bir kolostomi oluşumu haklı çıkar.
11. Boğulma bağırsak tıkanıklığının ortadan kaldırılması. Düğüm yaparken, ters çevirme - düğümü ortadan kaldırın, ters çevirme; nekroz ile - bağırsak rezeksiyonu; peritonit ile - bağırsak stoma. 12. İnvajinasyon durumunda, deinvaginasyon, Hagen-Thorne mezo-sigmoplikasyon, nekroz - rezeksiyon durumunda, peritonit - ilestomi durumunda yapılır. İnvajinasyon, Meckel divertikülünden kaynaklanıyorsa - divertikül ve intussusceptum ile birlikte bağırsak rezeksiyonu. 13. Yapışkan bağırsak tıkanıklığında, yapışıklıkların kesişimi ve "çift namlulu" nun ortadan kaldırılması belirtilir. Yapıştırıcı hastalığını önlemek için karın boşluğu fibrinolitik solüsyonlarla yıkanır. 14. Kolondaki tüm operasyonlar, anüsün dış sfinkterinin devulsiyonu ile tamamlanır. 15. Yaygın peritonitin varlığı, akut peritonit tedavisi ilkelerine uygun olarak karın boşluğunun ek sanitasyon ve drenajını gerektirir.
Gastrointestinal sistemin dekompresyonu.
İntoksikasyonla mücadelede, endükleyici bölümde ve bağırsak halkalarında biriken toksik bağırsak içeriğinin uzaklaştırılmasına büyük önem verilir. Bağırsak addüktör segmentlerini boşaltmak bağırsağın dekompresyonunu, lümeninden toksik maddelerin intraoperatif eliminasyonunu (detoksifikasyon etkisi) sağlar ve manipülasyon koşullarını iyileştirir - rezeksiyonlar, bağırsağın dikilmesi, anastomozların uygulanması. ne zaman gösterilir bağırsak sıvı ve gazla büyük ölçüde şişmiş. Lümenini açmadan önce afferent döngünün içeriğini boşaltmak tercih edilir. Böyle bir dekompresyon için en iyi seçenek Vangenshtin'e göre ince bağırsağın nazointestinal drenajı. Burundan ince bağırsağa geçen uzun bir sonda, onu baştan sona boşaltır. Bağırsak içeriğinin çıkarılmasından sonra, prob uzun süreli dekompresyon için bırakılabilir. Uzun bir sonda yokluğunda, bağırsak içeriği mideye veya kalın bağırsağa yerleştirilen bir sonda vasıtasıyla çıkarılabilir veya çıkarılmak üzere bağırsağa ifade edilebilir. Bazen lümenini açmadan bağırsağı açmak imkansızdır. Bu durumlarda, bir enterotomi yerleştirilir ve bağırsağın içeriği bir elektrik aspirasyonu kullanılarak boşaltılır. Bu manipülasyonla, enfeksiyonunu önlemek için enterotomi açıklığını karın boşluğundan dikkatlice sınırlamak gerekir.
Genişletilmiş dekompresyonun ana hedefleri şunlardır::
Bağırsak lümeninden toksik içeriğin çıkarılması;
Bağırsak içi detoksifikasyon tedavisinin yürütülmesi;
Bariyerini ve fonksiyonel canlılığını eski haline getirmek için bağırsak mukozası üzerindeki etki; Hastanın erken enteral beslenmesi.
Entübasyon için endikasyonlar ince bağırsak (IA Eryukhin, Başkan Yardımcısı Petrov) :
İnce bağırsağın paretik durumu.
Parezi veya yaygın peritonit koşullarında bağırsağın rezeksiyonu veya duvarındaki deliğin dikilmesi.
Erken adeziv veya paralitik ileus için relaparotomi.
Yapışkan bağırsak tıkanıklığı için tekrarlanan ameliyat. (Pakhomova GV 1987)
OKN ile primer kolon anastomozları uygularken. (VS Kochurin 1974, LA Ender 1988, VN Nikolsky 1992)
2 veya 3 yemek kaşığı içinde yaygın peritonit.
Peritonit ile birlikte geniş bir retroperitoneal hematom veya retroperitoneal boşluk flegmonunun varlığı.
İnce bağırsağın drenajı için genel kurallar :
Drenaj, kararlı hemodinamik parametrelerle gerçekleştirilir. Uygulamadan önce, anesteziyi derinleştirmek ve ince bağırsağın mezenterinin köküne 100-150 ml% 0.25 novokain vermek gerekir.
Tüm ince bağırsağın entübasyonu için çaba sarf etmek gerekir; Probu, bağırsak lümeni boyunca manuel olarak çekerek değil, ekseni boyunca basınç nedeniyle ilerletmeniz önerilir; Entübasyonun sonuna kadar manipülasyon travmasını azaltmak için ince bağırsağı sıvı içeriklerden ve gazlardan boşaltmayın.
Drenaj tamamlandıktan sonra ince bağırsak 5-8 yatay ilmek şeklinde karın boşluğuna yerleştirilir ve yukarıdan daha büyük bir omentum ile kaplanır; Bağırsakların enterostomi tüpüne belirtilen sırayla döşenmesi kısır yerlerini engellediğinden, bağırsak halkalarını dikişlerin yardımıyla kendi aralarında sabitlemek gerekli değildir.
Bağırsak duvarında yatak yaralarının oluşmasını önlemek için karın boşluğu, mümkünse entübe bağırsakla temas etmemesi gereken minimum sayıda dren ile boşaltılır.
var5 ince bağırsağın ana drenaj türleri.
Boyunca ince bağırsağın transnazal drenajı. Bu yöntem genellikle olarak adlandırılır Wangensteen (Wangensteen) veya T.Miller ve W.Abbot, operasyon sırasında Abbott-Miller probu (1934) ile bağırsağın transnazal entübasyonunun öncülerinin G.A.Smith(1956) ve J.C.Thurner(1958). Bu dekompresyon yöntemi, minimal invazivlik nedeniyle en çok tercih edilen yöntemdir. Prob, ameliyat sırasında ince bağırsağa geçirilir ve ince bağırsağın hem intraoperatif hem de uzun süreli dekompresyonu için kullanılır. Yöntemin dezavantajı, kronik akciğer hastalıkları olan hastaların durumunda bozulmaya yol açabilecek veya pnömoni gelişimine neden olabilecek burun solunumunun ihlalidir.
Önerilen yöntem J.M. Ferris ve G.K. Smith 1956'da ve Rus edebiyatında ayrıntılı olarak açıklanmıştır Yu.M.Dederer(1962), gastrostomi yoluyla ince bağırsağın entübasyonunun bu dezavantajdan yoksun olduğunu ve herhangi bir nedenle burundan prob geçirmenin imkansız olduğu veya prob nedeniyle burun solunumunun bozulduğu hastalarda endikedir. ameliyat sonrası pulmoner komplikasyonlar.
İnce bağırsağın enterostomi yoluyla drenajı, örneğin yöntem Kimlik Zhitnyuk Nazogastrik entübasyon için ticari olarak temin edilebilen tüplerin ortaya çıkmasından önce acil cerrahide yaygın olarak kullanılan . Süspansiyon ileostomi yoluyla ince bağırsağın retrograd drenajını içerir. (Jejunostomi boyunca antegrad drenaj yöntemi vardır. J.W. Baker(1959), proksimal ve distal ince bağırsağın askıda bir enterostomi yoluyla ayrı drenajı Beyaz(1949) ve bunların sayısız modifikasyonları). Enterostomiden kaynaklanan olası komplikasyonlar, enterostomi bölgesinde ince bağırsak fistülü oluşturma riski vb. nedeniyle bu yöntemler en az tercih edilen yöntemler gibi görünmektedir.
Mikroçekostomi yoluyla ince bağırsağın retrograd drenajı ( G.Sheide, 1965) antegrad entübasyonun mümkün olmadığı durumlarda kullanılabilir. Yöntemin belki de tek dezavantajı, probu Baugin kapaktan geçirmenin zorluğu ve ileoçekal kapağın işlevsizliğidir. Probun çıkarılmasından sonra Cecostoma, kural olarak kendi kendine iyileşir. Önceki yöntemin bir varyantı, önerilen I.S. Mgaloblishvili(1959) ince bağırsağın apendiks yoluyla drenajı için bir yöntem.
İnce bağırsağın transrektal drenajı, yetişkinlerde bu yöntemin başarılı kullanımı tarif edilmiş olmasına rağmen, neredeyse sadece pediatrik cerrahide kullanılmaktadır.
Hem kapalı (midenin veya bağırsağın lümeninin açılmasıyla ilişkili olmayan) hem de açık yöntemlerin elemanları dahil olmak üzere, ince bağırsağın drenajına yönelik çok sayıda kombine yöntem önerilmiştir.
Dekompresyon ve detoksifikasyon amacıyla, prob 3-6 gün boyunca bağırsak lümenine kurulur, probun çıkarılması için endikasyon, peristalsis restorasyonu ve prob boyunca konjestif akıntı olmamasıdır (bu ilk gün olduysa). , ardından prob ilk gün çıkarılabilir). Çerçeve amacıyla, prob 6-8 gün boyunca kurulur (en fazla 14 gün).
Sondanın bağırsak lümeninde bulunması bir takım komplikasyonlara yol açabilir. Bu öncelikle yatak yaraları ve bağırsak duvarının delinmesi, kanamadır. Nazointestinal drenaj ile pulmoner komplikasyonların (pürülan trakeobronşit, pnömoni) gelişmesi mümkündür. Stoma alanındaki yaraların takviyesi mümkündür. Bazen probun bağırsak lümeninde nodüler deformasyonu, çıkarılmasını imkansız hale getirir ve cerrahi müdahale gerektirir. KBB organlarından (burun kanaması, burun kanatlarının nekrozu, rinit, sinüzit, sinüzit, yatak yaraları, larenjit, laringostenoz). Prob çıkarıldığında gelişen komplikasyonları önlemek için ameliyattan sonraki 4. günde emilen sentetik proteinden yapılmış çözünür bir prob önerilmektedir ( D. Jung ve ark., 1988).
Kolon tıkanıklığında kolon dekompresyonu sağlanacaktır kolostomi. Bazı durumlarda kolon tüpü ile transrektal kolon drenajı mümkündür.
Nazoenterik drenaj için kontrendikasyonlar:
Üst gastrointestinal sistemin organik hastalığı.
Yemek borusunun varisli damarları.
Özofagus darlığı.
Solunum yetmezliği 2-3 st., şiddetli kalp patolojisi.
Teknik zorluklar (üst karın boşluğunun yapışıklıkları, burun pasajlarının ve üst gastrointestinal sistemin bozulmuş açıklığı, vb.) nedeniyle nazoenterik drenajı gerçekleştirmek teknik olarak imkansız veya aşırı travmatik olduğunda.
AIO'nun ameliyat sonrası tedavisi aşağıdaki zorunlu talimatları içerir:
BCC'nin geri ödenmesi, kanın elektrolit ve protein bileşiminin düzeltilmesi;
Zorunlu antibiyotik tedavisi dahil endotoksikoz tedavisi;
Bağırsakların motor, salgı ve emilim fonksiyonlarının restorasyonu yani enteral yetmezliğin tedavisi.
Edebiyat:
Norenberg-Charkviani A.E." Akut obstrüksiyon bağırsaklar”, M., 1969;
Savelyev V. S. "Karın organlarının acil cerrahisi için kılavuzlar", M., 1986;
Skripnichenko D.F. "Acil karın ameliyatı", Kiev, "Sağlık", 1974;
Hegglin R. « Ayırıcı tanı iç hastalıkları”, M., 1991.
Eryuhin, Petrov, Khanevich "Bağırsak tıkanıklığı"
Abramov A.Yu., Larichev A.B., Volkov A.V. ve ark.Adeziv ince bağırsak tıkanıklığının cerrahi tedavisinde entübasyon dekompresyonunun yeri. bildiri IX Tüm Rus. cerrahlar kongresi. - Volgograd, 2000.-S.137.
Akut bağırsak tıkanıklığı tedavisinin sonuçları // Tez. bildiri IX Tüm Rus. cerrahlar kongresi.-Volgograd, 2000.-s.211.
Aliev S.A., Ashrafov A.A. Operasyonel riski yüksek hastalarda kolonun obstrüktif tümör obstrüksiyonu için cerrahi taktikler / Grekov Bülteni Cerrahi.-1997.-No. 1.-S.46-49.
Rusya Federasyonu Sağlık Bakanlığı'nın 17 Nisan 1998 tarihli Emri N 125 "Sindirim sistemi hastalıkları olan hastaların tanı ve tedavisi için standartlar (protokoller) hakkında".
Tıp Fakültesi ve Spor Hekimliği Fakültesi IV. sınıf öğrencileri için pratik bir rehber. Prof. V.M.Sedov, D.A.Smirnov, S.M.Pudyakov "Akut bağırsak tıkanıklığı".
Buluş cerrahi ile ilgilidir ve evre III-IV hemoroidlerin radikal tedavisi için kullanılabilir. Surgitron radyo dalgası bistüri ile mod 1'de bir A8 veya D7 elektrot ile cilt ve rektal mukozanın füzyonunun sınırında dairesel bir doku diseksiyonu gerçekleştirilir. 12, 6, 3 ve 9 saat sonra mukus kenarlarını kıskaçların üzerine alın. Rektumun mukoza silindiri, kavernöz hemoroidal cisimler ve 5 cm'den uzun olmayan varisli venöz düğümler ile birlikte çevre dokulardan izole edilir.Mod 2'de A8 veya D7 elektrotları kullanılarak izole edilmiş mukoza silindiri çıkarılır. Rektal mukozanın kalan proksimal kısmı, Z şeklinde düğümlü katgüt dikişlerle anüs derisine dikilir. Yöntem, pıhtılaşma nekrozu alanını azaltmaya, nüks riskini azaltmaya izin verir. 3 pr., 1 hasta.
Buluş, tıp ve özellikle proktoloji ile ilgilidir ve evre III-IV hemoroidlerin cerrahi tedavisinin radikal bir yöntemi olarak kullanılabilir.
Hemoroid, dünya nüfusunun %10-25'ini etkileyen yaygın bir hastalıktır ve 50 yaş üstü kişilerde hemoroid insidansı %50'ye yakındır.
Hemoroidin dört aşaması vardır. Evre I ve II hemoroidler için konservatif tedavi veya minimal invaziv tedavi yöntemleri kullanılıyorsa, o zaman kronik evre III ve IV hemoroidler için, bu hastalık için 250'den fazla yöntem önerildiği göz önüne alındığında, birçok cerrah cerrahi tedavi seçiminde özellikle zorluk yaşar. cerrahi müdahaleler. (Minnettar L.A. Hemoroid tedavisi için bir yöntem seçmenin klinik ve patojenetik gerekçesi. / Tıp Bilimleri Doktoru Özeti. - M. - 1999)
Yukarıdaki koşullar bu sorunu çok alakalı kılmaktadır.
Mevcut cerrahi yöntemler hemoroid tedavisi ve analoglardan biri Milligan-Morgan operasyonudur ve alternatif olarak zımba hemoroidektomidir (Rivkin V.L., Kapuler L.L., Dultsev Yu.V. Mon. "Hemoroid". - M. Tıp - 1994 ; Saveliev B.C. "Hemoroid" Cerrahi üzerine 50 ders. - M .: Media Medica 2003. - 310 s.; Longo A. Mukoza ve hemoroid prolapsusu ile hemoroid hastalığının dairesel bir zımbalama cihazı ile tedavisi: yeni bir prosedür -6. Dünya Endoskopik Cerrahi Kongresi. / Mundozzi Editore 1988 777-841). Bu yöntemlerin dezavantajları, dış hemoroidleri ve kısmen sarkan rektal mukozayı tamamen çıkaramamalarıdır ve bu nedenle tedavi edilemezler. radikal operasyonlar. Ayrıca, yukarıdaki cerrahi müdahalelerin hastalığın nüksetmesine% 3.5 ila 31.8 arasında sahip olduğuna dikkat edilmelidir (Didenko V.V., Petrov V.P. ve diğerleri // Koloproktolojinin topikal sorunları. Uluslararası katılımlı V Tüm Rusya Konferansının Materyalleri. Rostov- on-Don, 2001).
En yakın analog - prototip, anüsün derisi ile füzyonunun sınırı boyunca mukozanın dairesel bir diseksiyonundan oluşan WHITEHEAD yöntemine göre işlemdir, ardından rektumun mukoza silindiri çevreden öne çıkmıştır. anüsten 5-8 cm için dokular. Ayrıca, bu alan rezeke edildi ve kalan mukozanın kenarları anüs derisine dikildi (Whitehead W. Hemoroidlerin cerrahi tedavisi. Br Med J I: 148-150, 1982). Sadece venöz varis düğümleri değil, aynı zamanda rektumun kavernöz hemoroidal cisimleri de hastalığın tekrarının önlenmesi olan eksizyon bölgesine düşer. Prototipin dezavantajı, önemli bir yaralanma, bazen ağrılı şok ve ayrıca dışkı ve gazların inkontinansı gibi komplikasyonların ortaya çıkması ve ayrıca anal kanalın daralmasıdır (Zhukov B.N., Isaev V.R. ve diğer Samara Devlet Tıp Üniversitesi). Araştırma Enstitüsü "Tıpta iyonlaştırıcı olmayan radyasyon", Samara, 2001).
Evre III-IV hemoroidleri ultrason veya lazer kullanarak cerrahi olarak tedavi etmek mümkündür, ancak bu tür teknolojilerin dezavantajı, sırasıyla 1.09 veya 1.40 mm'lik önemli bir pıhtılaşma nekrozu alanıdır.
Görev, postoperatif komplikasyon sayısını azaltan ve cerrahi müdahalenin kalitesini artıran bir yöntem önermek.
Teknik sonuç - "Surgitron" radyo dalgası neşterini kullanarak hedeflere ulaşılması.
Teknik sonuç, A8 serisinin bir iğne elektrotunu veya mod - 1'deki D7 serisini kullanan Surgitron radyo dalgası neşterinin, cilt ve rektal mukozanın füzyon hattı boyunca dairesel olarak bir kesi ve pıhtılaşma gerçekleştirmesi ile elde edilir. dokuları kesmek. Kesilen rektal mukozanın kenarları, saat 12, 6, 3, 9 konumundaki kadranda sırasıyla dört noktada Alice klemplerine alınır. Daha sonra mod 2'de A8 elektrot ile varisli venöz düğümler ve kavernöz hemoroidler izole edilirken kavernöz hemoroidler pıhtılaşırken rektal kanama bu oluşumlardan kaynaklandığı için izole edilir (Peter A. Cataldo, M.D.: Gastroenterology, proctology, M. 2005). 5 cm'den uzun olmayan mobilize rektal mukoza silindiri, aynı A8 veya D7 elektrotu ile eksize edilir, mod 2 ayarlanır - bu aynı anda bir insizyon, pıhtılaşma ve hemostazdır. Mobilize edilmiş rektal mukozal silindirin uzunluğu 5 cm'den büyük olmayan ampirik olarak belirlendi, çünkü böyle bir mobilizasyondan sonra nüks olmadı ve proktolojik çalışmalarda gösterildiği gibi kavernöz hemoroidal cisimler oluşmadı. Tüm çevre boyunca rektal mukozanın kalan proksimal kısmı, bu amaçla atravmatik bir iğne kullanılarak Z-şekilli düğümlü katgüt sütürlerle anüsün derisine dikilir. Merhem ile tedavi edilen gazlı bez turunda bir gaz çıkış tüpü gazları dışarı atmak için rektuma sokulur ve idrar retansiyonunu önlemek için mesane kateterize edilir. Dikişlere askı benzeri bir gazlı bez bandajı uygulanır. Dikişler alınmaz çünkü. operasyondan 3-4 hafta sonra kendi kendilerine reddedilirler.
Önerilen yöntemin avantajları:
Ağrı şokunu önlemeye yardımcı olan minimal doku travması;
Marjinal nekroz bölgesinin 0.13 mm'ye düşürülmesi, bu da dışkı ve gazların inkontinansı, anüsün darlığı gibi komplikasyonların sayısında önemli bir azalmaya katkıda bulunur;
Neredeyse tekrarlama yok.
III ve IV evre hemoroidli 24 hasta tedavi edildi. Ameliyat sonrası erken dönemde 2 komplikasyon ortaya çıktı: 60 yaşından büyük kadınlarda. 62 yaşındaki hasta G., ameliyattan bir hafta sonra bir komplikasyon geliştirdi: sıvı fekal inkontinans. Bu hastaya fizyoterapi, egzersiz tedavisi, akupunktur dahil olmak üzere karmaşık konservatif tedavi uygulandı. 10 gün sonra sfinkterin fonksiyonu düzeldi ve hasta tatmin edici bir şekilde servisten taburcu edildi. Son 4 yıldır gözlemleniyor, şikayet yok. Sandalye düzenli bir şekilde dekore edilmiştir, sakince dışkı ve gaz tutar. Yaşam kalitesi tatmin edicidir.
70 yaşındaki hasta S. önerilen yöntemle ameliyat edildi. Ameliyattan 3 hafta sonra anüste geç dışkılama şikayeti ile servise başvurdu. Muayene, dikiş alanında oluşan dar bir geçit oluşturduğunu ve bu da dışkının boşalmasını kısmen engellediğini ortaya koydu. sadece birinden sonra parmak araştırması Belirtilen fenomenlerin üzerindeki rektum durdurulur. Ancak hastaya iki kez rektal ayna ile darlık bujini uygulandı, ardından dışkılama eylemi normale döndü. Hasta tatmin edici bir şekilde servisten taburcu edildi. 3 yıl gözlemlendi. Şikayet etmez. Sandalye dekore edilmiştir, düzenlidir, kabızlık iz bırakmaz. Hemoroid nüksüne rastlanmadı. Yaşam kalitesi tatmin edicidir.
Ameliyat olan ve 1 yıldan 5 yıla kadar gözlemlenen hastalarda cerrahi tedavi sonuçları tatmin edici olarak değerlendirildi. Uzun vadede şikayet etmediler, dışkılama ihlali ve hastalığın tekrarı hiç kimsede tespit edilmedi, tüm hastalar yaşam kalitelerinin önemli ölçüde arttığını kaydetti.
Örnek 1. 63 yaşındaki hasta D., ağrı şikayetleri ve dışkılamadan sonra çıkıntılı kavernöz hemoroidal cisimlerin varlığı, dışkıda kan ile cerrahi bölüme kabul edildi. Hasta kendini 25 yaşından büyük olarak görmektedir. Hastalığını doğum ve ağır fiziksel çalışma ile ilişkilendirir. Uzun süre bir poliklinikte, bazen hastanede tedavi gördü, ancak özel efekt not etmedi. Ayrıca, son 2 yılda kavernöz hemoroid cisimlerinde artış ve dışkılamadan sonra rektumdan sürekli prolapsus kaydedilmiştir.
Kabul edildiğinde, durum tatmin edicidir. Doğru vücut, artan beslenme. Nabız 76 vuruş/dak, BP 1240/90 mm Hg.
Anüste rektum başına bakıldığında, dış olanlar belirlenir ve neredeyse tüm çevre boyunca, iç kavernöz hemoroidal cisimler ve 1.5 ila 2.0 cm arasında değişen venöz varis düğümleri, rektal küçük bir alan ile birlikte belirlenir. mukoza. Rektum başına: sfinkterin tonu zayıflar, mukoza yumuşak elastik bir kıvama sahiptir. Ampul boş, eldivende kırmızı kan izleri var. Teşhis: "Kronik hemoroid evre III". İlerlemiş hemoroid varlığı, konservatif tedavinin başarısızlığı ve hastanın yaşam kalitesinin düşük olması nedeniyle epidural anestezi altında hemoroidektomi operasyonu yapılmasına karar verildi. Fortrans solüsyonu ile hazırlandıktan sonra hastaya önerilen yönteme göre radyo dalgalı bistüri "Surgitron" kullanılarak hemoroidektomi yapıldı. Bir gün süreyle rektuma gaz çıkış tüpü yerleştirildi ve mesane kateterize edildi. Postoperatif dönem komplikasyonsuz. 5. gün hastanın yataktan çıkmasına izin verilir. Pansumanlar günlük, daha sonra hemoroid fitiller, manganez banyoları, merhem bandajları yapıldı. 10. günde hasta servisten taburcu edildi, poliklinik cerrahı tarafından tedavi ve gözlem önerildi. Altı ay sonra incelendi. Dışkılama eyleminden sonra rektumda hafif bir karıncalanma kaydetti. Rektumdan akıntı yoktur. Anüsü incelerken, cildin mukoza zarı ile füzyon alanında hassas bir yara izi belirlenir. Dışkıda gecikmeler ve düğümlerin prolapsusu not edilmez. Ameliyattan 1 yıl ve 5 yıl sonra tekrarlayan muayeneler: şikayet yok. Sandalye düzenli olarak dekore edilmiştir. Rektum başına: sfinkter tonusu korunmuş. Bir sandalyenin kaybı ve gazlar not edilmez. Kavernöz hemoroidal cisimlerin ve venöz varislerin nüksü saptanmadı. İyi bir yaşam kalitesine işaret eder.
Örnek 2. 30 yaşındaki hasta E., makatta makata çekilmeyen tümör benzeri oluşumların varlığı, dışkılama sonrası ağrı ve rektumdan sık kanama şikayetleri ile cerrahi bölümüne başvurdu. Hasta, dışkılama, ağrı ve hafif lekelenme eyleminden sonra kavernöz hemoroidal cisimlerin ve venöz varisli düğümlerin varlığını fark ettiğinde kendini yaklaşık 7 yaşında kabul eder. Hastalığını ağır fiziksel çalışma ile ilişkilendirir. Uzun bir süre klinikte tedavi edildi, ancak cerrahın hastayı cerrahi tedavi için sevk etmesiyle bağlantılı olarak özel bir etki fark etmedi.
Kabul edildiğinde, durum tatmin edicidir. A / D 130/80 mm Hg, nabız 68 atım / dak. Karın organlarında patoloji saptanmadı. Anüs muayenesinde hafif ödemli 3 dış kavernöz hemoroidal cisim tespit edildi. çevre çevresinde anal bölge kavernöz hemoroidal cisimler ve iç venöz hemoroidlerle birlikte mukozanın küçük bir alanının prolapsusu belirlenir. Manuel yeniden konumlandırmanın bir etkisi yoktur. Rektum başına: Sfinkterin tonu biraz zayıflamış, eldivende kan izleri var. Teşhis: "Kronik hemoroid evre IV". Ardından fibrokolonoskopi yapıldı.
Kan ve idrar parametrelerinde patoloji saptanmadı. Fortrans kullanımı ile ön hazırlıktan sonra, epidural anestezi altında, önerilen yönteme göre bir radyo dalgası neşter "Surgitron" kullanılarak hemoroidektomi yapıldı. Bir gün sonra çıkarılan rektuma gaz çıkış tüpü yerleştirildi. Mesane kateterizasyonu yapıldı. Yatak istirahati 4 gün içinde. Postoperatif dönem komplikasyonsuz. 10. günde sfinkterin tatmin edici kasılma fonksiyonu ile taburcu edildi.
1.5 yıl sonra muayene oldu Dikişlerin uygulandığı dış sfinkter bölgesinde hassas bir yara izi vardır. Sfinkter tonusu korundu, herhangi bir fonksiyonel bozukluk kaydedilmedi. Sandalye düzenli, iyi tasarlanmış. Yaşam kalitesi oldukça tatmin edicidir.
Örnek 3. Hasta Ch., 32 yaşında, venöz varisli damarlar ve anüste kavernöz hemoroidler, dışkılama sırasında şiddetli ağrı, dışkıda kan şikayetleri ile bir cerrahi hastaneye yatırıldı. Tuvalete gitme korkusundan dolayı 3-4 gün kabızlık olduğunu kaydetti. Şiddetli ağrı sendromu nedeniyle cinsel ilişkiyi durdurmak zorunda kaldı. Hep birlikte, yaşam kalitesini önemli ölçüde kötüleştirdi.
Hastalığın anamnezinden hastanın 1998 yılından beri hemoroid hastası olduğu öğrenildi. Hastalığını önceki doğumla ve ciddi bir doğum performansıyla ilişkilendirir. fiziksel iş. 2000 yılında cerrahi kliniklerinden birinde kronik hemoroid nedeniyle ameliyat oldu. Yaşanan operasyondan sonra uzun süre ağrı sendromu. 10. günde cerrahi bölümünden taburcu edildi. Dışkılama eyleminden sonra hala anüste ağrı kaydedildi. Bir yıl sonra, anüste, ameliyattan öncekinden bile daha büyük, genişlemiş ağrılı kavernöz hemoroidal cisimler ve venöz varis düğümleri ortaya çıktı. Dışkıda her zaman az miktarda kırmızı kan bulunurdu. Hastaya tekrar ameliyat teklif edileceği korkusu nedeniyle, tıbbi yardım uygulamadı. Düğümlerin rektuma çekilmemesi ve belirgin bir ağrı sendromu olması nedeniyle hasta tıbbi yardım istedi ve cerrahi tedavi için hastaneye gönderildi.
Kabul edildiğinde, durum tatmin edicidir. Doğru vücut, artan beslenme. Nabız 68 vuruş/dak, BP 130/80 mm Hg. Muayenede ortaya çıktı: tüm çevre boyunca anüste 0,5 ila 1,5 cm arasında değişen ödemli, genişlemiş, keskin ağrılı hem dış hem de iç hemoroidler Rektal mukozanın kısmi prolapsusu kaydedildi. Teşhis: "Kronik hemoroid evre IV". Kısa bir preoperatif hazırlıktan sonra 07.07.2010, hastaya önerilen yönteme göre bir radyo dalgası neşteri "Surgitron" kullanılarak hemoroidektomi ameliyatı yapıldı. Postoperatif dönem komplikasyonsuz (çizim). Ameliyattan 9 gün sonra hasta tatmin edici bir şekilde servisten taburcu edildi. Ameliyat sonrası 6 ay sonra muayene edildi. Şikayet etmez. Sandalye düzenli, dekore edilmiş, ağrısızdır. Anüsü incelerken, daha önce uygulanan dikişlerin olduğu bölgede hassas bir yara izi görülür. Anüsün yüzeyi pürüzsüzdür. Rektum başına: sfinkter tonusu korunur, rektal ampulla boştur, tümör benzeri oluşumlar bulunmaz. Bir sonraki muayene operasyondan 10 ay sonra yapıldı. Herhangi bir şikayette bulunmaz. Sandalye düzenli, ağrısızdır. Kalitesi oldukça tatmin edici olan dolu bir hayat yaşıyor. Rektum muayenesinde patoloji saptanmadı.
Cilt ve rektal mukozanın kaynaşma sınırında dokuların dairesel bir diseksiyonu da dahil olmak üzere evre III-IV hemoroidlerin cerrahi radikal tedavisi için bir yöntem olup, karakterize edici özelliği, doku diseksiyonunun mod 1'de bir A8 veya D7 elektrotu ile gerçekleştirilir. Surgitron radyo dalgası neşteri, daha sonra mukozanın kenarları 12, 6, 3 ve 9 saatte kelepçeler üzerine alınır, rektumun mukoza silindiri, kavernöz hemoroidal cisimler ve varisli venöz düğümlerle birlikte çevre dokulardan izole edilir. 5 cm uzunluğunda, daha sonra mod 2'de A8 veya D7 elektrotları kullanılarak rezeke edilir, ardından kalan proksimal kısım rektal mukoza, Z şeklinde düğümlü katgüt sütürlerle anüsün derisine dikilir.
Benzer patentler:
Buluş tıpla ilgilidir ve 8 mm'den fazla belirginliğe sahip büyük koroid melanomlarının fotodinamik tedavisinin etkinliğini geliştirmek için oftalmolojide kullanılabilir.
Buluş, canlı bir organizmaya sokulan bir nesnenin konumunu belirleme araçları ile ilgilidir. Hastanın vücudunun içindeki muayene aletinin konumunun izlenmesine yönelik yöntem, izleme cihazı tarafından gerçekleştirilir ve üst elektrotların hastanın vücudu ile galvanik temas halinde yerleştirilmesini, görüntüleme aletinin iletken bir elektrotunu içeren bir görüntüleme aletinin çok sayıda monte edilmesini içerir. hastanın vücudundaki alanların görüntülenmesi, görüntüleme aracının alanlardan her birinde farklı konumlarda izlenmesi, bir konum ölçüm sistemi kullanılması, her alan için farklı konumlarda üst elektrotlar ve görüntüleme aracının iletken elektrotu arasında karşılık gelen kalibrasyon akımları seti üretilmesi , her alan için işlemci tarafından ilgili kalibrasyon akımları seti ve farklı konumlar arasındaki ilgili ilişkiyi çıkararak, aracı araştırma için ayarlayarak, araştırma için cihazın iletken bir elektrotunu içeren, hastanın vücudunda, baş üstü elektrotlar arasında akımlar üreterek ve iletken elektrot ins araştırma aracının ilgili bağımlılıklarını ve akımlarını dikkate alarak araştırma ve konumlandırma aracı. Yöntemin ve cihazın ikinci düzenlemesinde, her alan için, ilgili empedansı belirlerken, kaplama elektrotları ve araştırma aracının iletken elektrotu ile kaplama elektrotları arasında araştırma aracının karşılık gelen akımları arasında karşılık gelen elektrotlar arası akımlar üretilir. üst elektrotların her biri ile gövde arasında, ilgili elektrotlar arası akımlar ve araştırma aracının ilgili akımları dikkate alınarak, araştırma aracının konumu, belirlenen empedanslara dayalı olarak belirlenir. Yöntemin ve cihazın üçüncü düzenlemesinde, araştırma aracının iletken elektrotuna bir uyarma voltajının uygulanmasına yanıt olarak hastanın vücudunda akımlar oluşturmak için araştırma aracının iletken bir elektrotunu içeren bir araştırma aracı bağlanır, ablatif bir yama elektrotu, vücutla galvanik temas halinde, üst yüzey elektrotları vücut ile galvanik temas halinde, vücut yüzeyindeki karşılık gelen akımları muayene cihazının iletken elektrotundan almak ve muayene cihazının konumunu belirlemek için monte edilir. işlemci, vücut yüzeyindeki karşılık gelen akımların sapmasını ablatif üst elektrot ile dengelerken vücut yüzeyindeki karşılık gelen akımları hesaba katar. Buluşun kullanımı, vücut içinde bulunan bir nesnenin konumunun izlenmesinin doğruluğunu geliştirir. 6 n. ve 44 z.p. f-ly, 11 hasta.
Buluş tıpla, yani jinekolojiyle ilgilidir ve insan papilloma virüsü enfeksiyonu ile ilişkili servikal neoplazi II-III derecesini tedavi etmek için kullanılabilir. Bunun için tedavinin 1. aşamasında, anaerobik disbiyoz saptanması durumunda 7 gün boyunca günde 1 kez neo-penotran 1 fitil veya 7 gün boyunca günde 1 kez neo-penotran forte L 1 fitil uygulanır. Atopobium vajina tespit edilirse, Macmiror kompleksi 7 gün boyunca günde 2 kez 1 fitil uygulanır. Aerobik disbiyoz durumunda, terzhinan 7 gün boyunca günde bir kez 1 vajinal tablet uygulanır. 2. aşamada, lokal bağışıklık, serviksin, 5 gün boyunca günde bir kez 50 ml salin içinde seyreltilmiş bir imunofan hekzapeptid 5.0 çözeltisi ile kaviteli düşük frekanslı ultrasona maruz bırakılmasıyla düzeltilir. 3. aşamada 6 gün boyunca günde 2 kez Femilex verilerek ortamın pH'ı geri yüklenir. 4. aşamada, yıkım gerçekleştirilir: II derece servikal intraepitelyal neoplazi ile - elektroeksizyon, servikal intraepitelyal neoplazi III - elektrokonizasyon ile. ETKİ: yöntem, serviksin kanser öncesi patolojisinin yüksek derecede tedavisinde serviks kanserinin önlenmesini, nüksün ve komplikasyonların azaltılmasını sağlar. karmaşık terapi. 2 sekmesi.
MADDE: Buluş grubu, tıp, tıbbi ekipman ile ilgilidir. Elektrik akımı sağlamak için en az bir elektrik bağlantısına (23) sahip, yerleştirildiğinde tedavi alanından dumanı çıkarmak için bir kanal (9) oluşturacak şekilde yapılandırılmış yüksek frekanslı bir cerrahi tutacağı (5) almak için bir adaptör elemanı (3) önerilmektedir. bir adaptör elemanında (3) kulplar (5). Adaptör elemanının (3) distal ucuna çubuk, uç, halka, top veya halka veya bunların kombinasyonları şeklinde en az bir elektrot (17) yerleştirilmiştir. Elektrot (17) ile elektrik bağlantısını (23) bağlamak için tutamak (5), içine takılabilen bir bağlantıya (31) sahiptir. yakın uç sapın (5) adaptör elemanına (3) sabitlenmesi işleminde elektrot (17). Yüksek frekanslı cerrahi tutacak (5) ve adaptör elemanı (3) içeren yüksek frekanslı cerrahi alet. Adaptör elemanı (3) ile sökülebilir bağlantı için adaptörün nozulu (49). Yüksek frekanslı ameliyat için ayarlayın. Yüksek frekanslı cerrahi aletli elektrocerrahi sistemi. ETKİ: bir buluş grubu, bir adaptör aleti bir tutamağa bağlarken bir duman tahliye kanalının oluşturulmasını sağlar, bu da duman egzoz sisteminin verimliliğini arttırmayı mümkün kılar, optimum ergonomi yaratır. Farklı şekillerde elektrotlar için değiştirilebilir uçların kullanılması, duman aspirasyon cihazının her elektrota uyarlanmasını sağlar. 5 n. ve 18 z.p. f-ly, 15 hasta.
Buluş cerrahi ile ilgilidir ve evre III-IV hemoroidlerin radikal tedavisi için uygulanabilir.
1 No'lu Teşhis Klinik Merkezi, Moskova
(1) Rusya Halkların Dostluk Üniversitesi, Moskova
Gelişen teknolojilerin, yeni tanı yöntemlerinin gelişmesiyle birlikte prostat kanseri tanısında soru kalmayacak gibi görünüyor. Ancak ne yazık ki prostata özgü antijen prostat kanserinde her zaman artma eğilimi göstermez ve varlığını fark eder. kötü huylu hastalık prostat bezinin sadece transrektal ultrason ve dijital rektal muayene kullanımını içeren prostat dokusunun yapısı hakkında kapsamlı bir çalışma yaparken mümkündür.
Anahtar Kelimeler: prostata özgü antijen, dijital rektal muayene, transrektal ultrason, prostat kanseri.
Yazarlar hakkında bilgi:
Bobrinev Maksim Mihayloviç – Ürolog, Tanı Klinik Merkezi No. 1, Moskova
Strachuk Alexander Georgievich - Doçent, Tıp Bilimleri Adayı, Genel Tıp Uygulamaları Anabilim Dalı Doçenti, RUDN Üniversitesi, Moskova
Prostat Kanseri Taramasına
M.M. Bobrinev, A.A.Aksenov, A.A.Safronov, A.M.Berschanskaya, A.A.Izmailov, T.V.Kvaskova, A.G.Strchuk (1), R.V.Tedoradze (1)
Moskova Teşhis Klinik Merkezi № 1, Moskova
(1) Rusya Halklar Dostluk Üniversitesi, Moskova
Teknolojilerdeki başarıların yanı sıra, prostat kanseri teşhisinin artık özel bir konu olmadığı görülüyor. Ama ne yazık ki, prostat spesifik antijen prostat kanserinde her zaman anlamlı bir artış göstermez. Doğru teşhis, yalnızca TRUS (transrektal ultrason) ve dijital rektal muayene (DRE) dahil olmak üzere prostat dokusunun karmaşık muayenesi ile sağlanabilir.
anahtar kelimeler: prostata özgü antijen, dijital rektal muayene, transrektal ultrason muayenesi, prostat kanseri.
Prostat kanseri (PC) acil bir tıbbi ve sosyal sorundur; Rusya'da prostat kanseri, erkeklerde malign neoplazmların yapısında akciğer kanserinden sonra ikinci sırada yer almaktadır. Hastaların evrelere göre dağılımı: I-II evre - %44.9; Aşama III - %35,3; IV aşaması - 17.8; aşama kurulmadı - 2%. Tanıdan sonraki bir yıl içinde ölüm oranı %12.2'dir. Daha verimli PCa tespit sistemlerine sahip ülkelerde bu kanser türünün görülme sıklığı daha yüksektir. Amerika Birleşik Devletleri'nde 2007'den günümüze prostat kanseri insidansı ilk sırada yer almıştır.
Mevcut standartlara uygun olarak, prostat kanseri şüphesi ortaya çıktığında, öncelikle tarama olarak üç gerekli çalışmanın yapılması adettendir:
1. Prostat spesifik antijen (PSA) seviyesinin belirlenmesi.
2. Prostatın dijital rektal muayenesi (PRE).
3. Prostatın transrektal ultrasonu (TRUS)
Çalışmalardan herhangi birinde değişiklik varsa (TRUS'a göre artmış PSA veya DRE'de palpabl nodül varlığı veya hipoekoik odak varlığı) prostat biyopsisi yapılır.
Ne yazık ki, DRE'de palpabl bir prostat nodülü veya TRUS'a hipoekoik bir odak varlığında, PSA her zaman yükselmez, bu da çoğu zaman birçok ürologu gözlemsel taktikler yürütmeye yönlendirir ve sonuç olarak bu, prostat kanseri teşhisine yol açar. daha sonraki aşamalar ve buna bağlı olarak hastanın yaşam süresi ve kalitesinde azalma. İçinde bir kan PSA düzeyine sahip olmanın yanı sıra yaş normu bazı durumlarda hastalara DUR veya TRUS yapılmamasına neden olur.
Prostata özgü antijenin yapısını ve işlevini daha ayrıntılı olarak ele alalım. Prostat spesifik antijen, 237 amino asit kalıntısından oluşan ve birkaç disülfid köprüsüne sahip bir polipeptittir. Protein glikosile edilir ve prostat bezlerinin boşaltım kanallarının hem normal hem de tümör hücreleri tarafından üretilir. PSA kimotripsin tipi bir proteazdır, bu enzimatik fonksiyon ejakülatın sıvılaşması için esastır. Normalde, az miktarda PSA ejakülat ve prostat salgısına girer ve çok küçük bir miktar kan dolaşımına girer. Ekstraprostatik kaynaklar arasında paraüretral bezler, meme bezi ve amniyotik sıvı bulunur.
Prostat bezinin bölgesel bölünmesine dikkat edilmelidir. 4 bölgesi vardır:
- geçiş, en küçüğü olmak, prostat bezinin hacminin sadece% 5-10'unu oluşturur, prostat üretrasının ön kısmında bulunur. Kanserin yaklaşık %25'i bu bölgeden gelmektedir;
- prostatın tabanını oluşturan merkezi olan, konik bir şekle sahiptir, prostat hacminin% 25'ini oluşturur ve bu organın kanserinin% 5-10'unun gelişim kaynağı olur. Bu bölge enfeksiyona karşı en savunmasızdır;
- periferik, bezin arka-alt bölgesini oluşturur ve prostat hacminin %70'ini oluşturur, hastaların %65-70'inde adenokarsinom gelişiminin kaynağı olur;
- glandüler yapılardan yoksun, fibromüsküler olarak adlandırılan anterior.
Prostata özgü antijen, prostat bezinin epitel yapısının apoptozunun bir belirtecidir. Prostat kanserinde PSA'da bir artışın olmaması, büyük olasılıkla prostatın periferik ve geçiş bölgelerinde, özellikle stromal hücrelerde bulunmasından kaynaklanırken, prostat epitel hücrelerinin çoğu, üretimden sorumlu merkezi bölgede lokalizedir. PSA'nın.
Prostat kanseri, nadir istisnalar dışında 50 yaşından önce başlar. Bununla birlikte, 30 ila 40 yaş arasındaki genç erkeklerin otopsisinde prostat bezinin histolojik çalışmaları, vakaların %20'sinde mikroskobik gizli kanser odakları ortaya çıkardı. Bu tür mikroskobik tümörler son derece yavaş büyüdüğü için hastalık klinik olarak kendini göstermez. Zamanla, gizli kanser odakları yavaş yavaş artar ve farklılaşmanın karakteristik özelliklerini kaybetmeye başlar. Bir tümörün 0,5 cm3'lük bir hacme ulaştığında klinik olarak önemli hale geldiği ve uygun tedavi gerektirdiği genel olarak kabul edilmektedir.
araç ve yöntemler
PSA değerleri yaş normunu aşmayan, DR sırasında palpasyonla ve TRUS'a göre nodüler (hipoekoik) oluşumlar tespit edilen 16 hastada prostatın polifokal perineal biyopsisi (12-14 noktadan) yapıldı.
Tedavi öncesi ve sonrası transrektal ultrason eşliğinde transperineal olarak multifokal prostat biyopsisi yapıldı. antibakteriyel ilaçlar florokinol serisi. Prosedür, DCC No. 1 gündüz hastanesinin koşullarında intravenöz güçlendirme ve ek yerel koşullar altında gerçekleştirilir. infiltrasyon anestezisi perine dokuları. Ameliyat sonrası erken ve geç dönemde herhangi bir komplikasyon vakası olmadı.
16 hastanın yedisine prostat adenokarsinomu teşhisi kondu. Tanının doğrulanması, biyopsi materyalinin morfolojik bir çalışması ve gerekirse, DCC No. 1 temelinde Patolojik Anatomi Anabilim Dalı'nda ek bir immünohistokimyasal çalışma temelinde gerçekleştirildi. Histolojik materyalin sonuçları ayrıca Moskova kentindeki diğer hastanelerde de gözden geçirildi.
sonuçlar ve tartışma
Çalışmamız sonucunda 16 hastadan 7'sinde histolojik olarak küçük asiner adenokarsinom olarak tanımlanan prostat kanseri, Gleason skoru 6 puan (3+3), kalan 9 hastada ise benign prostat hiperplazisi, kronik aktif veya inaktif prostatit saptandı. Bu 9 hastanın hepsinin düşük veya yüksek dereceli PIN odaklarına sahip olduğu belirtilmelidir.
Tüm hastalara prostat biyopsisi öncesi transrektal ultrason ve dijital rektal muayene yapıldı. TRUS'a göre 16 hastanın 12'sinde prostatta hipoekoik bir kitle saptandı ve 16 hastanın 4'ünde bu kitle sadece palpasyonla saptandı (3'ünde prostat bezinin histolojik-stromal-glandüler hiperplazisi düşük veya yüksek PIN, kronik inaktif prostatit ve hastalardan birinde küçük asiner adenokarsinom vardı). Araştırma sonuçları tabloda gösterilmektedir.
Çalışmaya alınan hastaların yaşları 58 ile 77 arasında değişmekteydi. Hastaların ortalama yaşı 68 idi. Prostat kanseri teşhisi konan 7 hastada PSA ortalama 1.52 ng/ml, prostatın büyüklüğü TRUS'a göre ortalama 23.12 cc idi. Bu 6 hastada prostat biyopsisine göre alınan prostatın 12-14 bölgesinden 1-2 lokusta küçük asiner adenokarsinom tespit edildi.
Tanımlanmış adenokarsinomu olan tüm hastalar bir onkoloğa sevk edildi, daha önce ileri tedavi histolojik preparatlar, çeşitli sağlık tesislerinden morfologlar tarafından gözden geçirildi ve tüm vakalarda tanı doğrulandı.
Klinik örnekler verelim.
örnek 1 58 yaşındaki hasta Z., idrara çıkma bozuklukları şikayeti olmadan üroloğa gitti. Hastalığın anamnezinden: bir ürolog tarafından kronik prostatit için uzun süredir gözlemlenmiştir. Sağlık nedeniyle sürekli ilaç tedavisi almıyor. Şu anda poliklinikte bir üroloğun tavsiyesi üzerine yılda bir kez yaptığı kontrol muayenesi ve muayenesi için geldi.
Muayenede: Rektum başına: rektumun ampullası serbestçe geçebilir, sfinkter toniktir, rektumdaki oluşumlar palpasyonla belirlenmez, prostat bezinin palpasyonunda: rektumun ön duvarı bez üzerinde hareket eder, bez hafifçe büyümüş, palpasyonda ağrısız, yumuşak elastik, ortanca oluk yumuşatılmış, odak oluşumları palpasyon tespit edilmedi, dalgalanma belirtisi negatif. Laboratuvar ve enstrümantal çalışmalara göre: PSA kanı: 0,62 ng/ml.
Mesanenin ultrasonu: mesanenin hacmi 170 ml, duvarlar temiz, hatta kalınlaşmamış, patolojik ve hacimsel oluşumlar tespit edilmedi, artık idrar 42 ml. Prostat bezinin TRUS'u: prostat bezinin hacmi 24,3 cm3 (43×27×40 mm), sol lobda prostat bezinin periferik bölgesinde, düzensiz şekilli yaklaşık 13 mm büyüklüğünde hipoekoik bir alan belirlenir. (Şek. 1).
Hastanın prostat bezinde tespit edilen değişiklikler göz önüne alındığında, ayakta tedavi bazında bir gündüz hastanesinde prostat bezinin perineal biyopsisini yaptık ve immünohistokimyasal değerlendirme ile morfolojik inceleme için 14 lokus biyopsi materyali aldık. Ameliyat sonrası erken ve geç dönemde herhangi bir komplikasyon olmadı. Histolojik inceleme sonuçlarına göre prostat bezinin sol lobundan alınan parçalardan birinde küçük asiner adenokarsinom odağının Gleason skoru 6 (3+3) olduğu ortaya çıktı.
Örnek 2 63 yaşındaki hasta R., uzun süredir 1 defaya kadar gece idrara çıkma şikayeti ile üroloğa başvurdu. Hastalık anamnezinden: Daha önce bir üroloğa danışmadım.
Rektum başına: rektumun ampullası serbestçe geçebilir, sfinkter toniktir, rektumdaki oluşumlar palpe edilmez, prostat bezi palpasyonda 1.5 kat büyütülür, palpasyonda ağrısız, sağ lobda ortanca oluk yumuşatılır 3×4 mm sıkışma alanı var, dalgalanma belirtisi negatif.
Laboratuvar ve enstrümantal çalışmalara göre: PSA kanı - 1.8 ng / ml. Mesane ultrasonu: hacim - 415 ml, artık idrar - 31 ml. Prostat TRUS'u: hacim - 26.48 cm3, sağdaki periferik bölgede izoekojenik hacim belirlendi mi? 6.8 × 5 mm ölçülerinde yankısız kapanımlarla oluşum, hacim işaretleri? prostat bezinin periferik bölgesinin oluşumu, prostat hiperplazisi, yaygın değişiklikler kronik prostatit tipine göre (Şekil 2).
Ayakta tedavi bazında, prostatın polifokal perineal biyopsisini yaptık, histolojik sonuç: glandüler, ağırlıklı olarak stromal-glandüler, düşük dereceli PIN odakları olan prostat hiperplazisi, kronik aktif prostatit.
Çözüm
Bu nedenle prostat hastalığı olan hastaları tararken ürolog, kandaki prostat spesifik antijen düzeyini belirlemekle sınırlı kalmamalı, ayrıca PSA değerlerinden bağımsız olarak rutin muayene yöntemleri olarak prostat dokusunun dijital rektal ve transrektal ultrasonunu yapmalıdır. . Prostat bezinin TRUS'u sırasında fokal veya palpe edilebilen nodüler oluşumlar tespit edilirse, tanının histolojik olarak doğrulanması için prostat bezinin biyopsisinin yapılması gerekir.
Edebiyat
1. Chissov V.I. Artan insidans onkolojik hastalıklar, M.: 2012.
2. Üroloji Kılavuzu / Düzenleyen Lopatkin N.A. "Tıp", M.: 1998; 506.
3. Klinik androloji / Ed. W.-B. Schilla, F. Comhair, T. Hargreve. M.: "GEOTAR-Medya", 2011; 800.
4. Pereverzev A.S., Sergienko N.F. Prostat adenomu. Wackler, 1998; 19-20.
5. Klinik onküroloji / Editör B.P. Matveev. E.: 2011; 497.
Herhangi bir ekipman gerektirmeyen bu en basit muayene, tüm rektal karsinomların %70'ini tanımlamanıza ve lokal yayılma derecesini belirlemenize olanak tanır. Taramadaki en büyük ve maalesef çok yaygın bir hata, önleyici muayeneler sırasında bu araştırma yönteminin göz ardı edilmesidir. Rektumun parmakla incelenmesi, hasta sırt üstü veya yan yatarken, dizleri karnına çekildiğinde veya diz-dirsek pozisyonundayken yapılır. Tümöre parmakla ulaşmak mümkün değilse, hasta çömelme pozisyonunda muayene edilir - gerilme anında tümör biraz aşağı doğru hareket eder ve palpasyona erişilebilir hale gelir.
Hemokkült testi (gizli kan için dışkı testi).
60'ların başında geliştirildi ve 1977'den beri geniş çapta tanıtıldı. klinik uygulama Hastanın dışkısında gizli kanı tespit etme yöntemi. Bu method Gregor tarafından değiştirilen ve "hemokkült testi" olarak adlandırılan iyi bilinen Weber guaiac reaksiyonuna dayanmaktadır. Hemokkült testi, bir guaiac reçinesi çözeltisi ile emprenye edilmiş filtre kağıdı içerir. Bu kağıdın bir yüzüne hasta dışkı, filtre kağıdının arka yüzüne ise reaktif uygulanır. Dışkıda serbest hemoglobin varsa, hemoglobin guaiac reçinesinin hidrojen peroksit ile oksidasyonunu katalize ettiği için filtre kağıdı maviye döner. Guaiac sakızı, hem peroksidaz varlığında renk değiştirir, ancak sakızın bu özelliği, sebze, meyve ve kırmızı et peroksidazları gibi dışkıda bulunabilen diğer peroksidazlarla reaksiyona girmesine neden olur. Sonuç olarak, yanlış pozitif sonuçlardan kaçınmak için çalışmadan önce belirli bir diyetin uygulanması gerekir.
kolorektal kanser belirteçleri.
Tümör belirteçleri, tümör hücreleri tarafından artan miktarlarda üretilebilen bir grup protein, hormon, enzim, reseptör ve hücresel metabolizmanın diğer ürünleridir. Çoğu tümör belirteci de normal olarak insan vücudunda üretilir, ancak çok daha küçük miktarlarda.
Kan plazmasında belirlenen belirteçler arasında CEA kullanılması tavsiye edilen tek kişidir. Tanıdan sonraki 3 yıl boyunca 2-3 ayda bir tedavinin etkinliğinin izlenmesi ve nükslerin erken saptanması belirlenmelidir (Duffy ve ark. 2007). Artış derecesi de tahmini değer. Ek olarak, aşağıdaki belirteçler üzerinde çalışılmaktadır:
· CEA (kanser-embriyonik antijen, CEA). Birçok yetişkin hücre tarafından küçük miktarlarda sentezlenen heterojen bir glikoprotein grubu (en az 13 genetik olarak düzenlenmiş çeşit). Büyük miktarlarda, fetal hücreler ve bazı malign tümörlerin hücreleri tarafından sentezlenir. saat malign tümörler CEA seviyesindeki bir artış, tümör kütlesinin hacmi (sürecin prevalansı) ile ilişkilidir. CEA'nın kolorektal kanser için özgüllüğü %30 ila %80 arasında değişir, duyarlılık yaklaşık %40'tır. CEA nadiren aşağıdakilerle yükselir: erken formlar CRC, ancak yayılmış hastalık varlığında, hastaların% 85'inde artışı kaydedildi ( Fletcher. 1986). İyi diferansiye adenokarsinomların ve çıkan kolon tümörlerinin sıklıkla CEA'da bir artışa yol açtığına dair gözlemler vardır. Normalde, nüfusun yaklaşık% 5'inde yükselir, sigara içenlerde bir artış (genellikle normun üst sınırının% 200'ünden fazla olmayan) not edilir. Bir dizi iyi huylu hastalıkta artar, ancak kötü huylu olanlardan çok daha az ölçüde: karaciğerin çeşitli hastalıklarında (siroz, hepatit), mide ( ülser), bağırsaklar, pankreas (pankreatit), meme, akciğer enfeksiyonları, amfizem, böbrek yetmezliği. Adenokarsinomların hemen hemen tüm formlarında ve lokalizasyonlarında artmış CEA vakaları tanımlanmıştır, ancak tanı değeri ve kapsamı genellikle kolorektal kanser ile sınırlıdır. Hamilelik sırasında normalin üst sınırının %200 - %300'üne kadar çıkabilir.
· CA 19-9 (karbonhidrat antijeni 19-9, sialillenmiş Lewis antijeni). Onkofetal antijen normalde fetüste saptanır ve gastrointestinal sistem mukozasında ve pankreasta düşük konsantrasyonlarda saptanabilir. Sadece safra ile atılır, bu nedenle kolestaz oluşturan herhangi bir hastalıkta seviyesi keskin bir şekilde yükselir. Pankreas kanserinde duyarlılık ve özgüllük sırasıyla %80 ve %90'a ulaşır. Mide kanseri ve kolorektal kanser ile vakaların %20-40'ında artar. Herhangi bir yapıdaki kolestaz varlığında önemli ölçüde artabilir, akut ve kronik pankreatit, karaciğer sirozu, kistik fibrozda orta derecede artar. Nüfusun yaklaşık %5-10'u CA 19-9 üretmez.
· CA 242 (karbonhidrat antijeni 242). Başka bir müsin apoproteininde eksprese edilen CA 19-9'un bir glikoprotein analoğu. Kolorektal kanserde duyarlılık %39, özgüllük %87'dir. Karaciğer, pankreas ve diğer bazılarının iyi huylu hastalıklarında ve ayrıca çeşitli lokalizasyonlardaki adenokarsinomlarda artar.
· TIMP-1 (metalloproteinaz-1'in doku inhibitörü).Çeşitli vücut dokuları tarafından ifade edilen bir protein olan metalloproteinaz-1'in doku inhibitörü. Hücre proliferasyonunda rol oynayabilir ve onları apoptozdan koruyabilir. Kolorektal kanserde duyarlılık %63, özgüllük %56'dır.
· TS (timidilat sentetaz). Kolorektal kanserin doku belirteci, deoksiüridin monofosfatın, timidin sentezinin tek kaynağı olan deoksitimidin monofosfata dönüşümünü katalize eder. Yükseltilmiş Seviyeler TS, kolorektal kanser için daha kötü prognozlu ve 5-FU ve türevleri ile kemoterapiye direnç gösteren çalışmalarda ilişkilendirilmiştir.
· MSI (Mikro uydu Kararsızlığı). MSI, kolorektal kanser için bir doku belirtecidir. Mikrosatellitler, kısa (1-5 nükleotid) DNA dizilerini tekrarlıyor. Mikro uydu kararsızlığı, bir DNA düzeltici onarım (MMR) geninin yokluğundan kaynaklanan bir mikro uydu alel dizisinin kaybı veya eklenmesidir. MSI, Lynch sendromu için vekil bir belirteçtir ve ayrıca prognozu belirlemek ve adjuvan tedaviye CRC yanıtını tahmin etmek için kullanılabilir. MSI pozitif bir prognostik belirteçtir, varlığı ile CRC tedavisinin sonuçları %15 oranında iyileşir ( Popat et al. 2005). Öte yandan, MSI'lı CRC'nin 5-FU ve türevleri ile tedaviye yanıt verme olasılığı daha düşüktür.
· p53- kolorektal kanserin doku belirteci, bir tümör baskılayıcı gendir ve apoptoz, anjiyogenez, düzenlenmesinde rol oynayan bir transkripsiyon faktörünü kodlar. Hücre döngüsü. p53 geninin mutasyonları, CRC'li hastaların yaklaşık yarısında belirlenir ve görünüşe göre, onkogenez sürecinde, displastik poliplerin invaziv kansere dönüşme aşamasında nispeten geç ortaya çıkar. p53 önemli bir negatif prognostik faktördür ve ayrıca radyasyon tedavisine tümör direncinde rol oynar ( Munro ve diğerleri 2005).
· K-RAS- kolorektal kanserin bir doku belirteci, bir onkogen, etkileyen sinyallerin iletilmesinde yer alan bir guanin bağlayıcı protein hücre çoğalması ve apoptoz indüksiyonu. Mutasyon K-RAS, CRC'li hastaların %40-50'sinde belirlenir ve daha kötü bir prognoz (Andreyev ve ark. 1998) ve hedeflenen ilaçlara direnç - epidermal büyüme faktörü reseptörüne (EGFR) karşı antikorlar ile ilişkilidir. K-RAS mutasyonunun prognostik rolü tam olarak belirlenmiş kabul edilemez, çünkü sadece hastaların sadece %10'unda meydana gelen spesifik tipinin daha kötü bir prognoz ile ilişkili olduğuna dair kanıtlar vardır (Andreyev ve ark. 2001).
· DCC (Kolorektal Karsinomda Silinmiştir). DCC, DCC geni tarafından kodlanan bir protein olan kolorektal kanserin bir doku belirtecidir. Ön çalışmalar, DCC ekspresyonunun güçlü bir pozitif prognostik faktör olabileceğini düşündürmektedir ( Shibata et al. 1996). CRC'li hastaların yaklaşık yarısında görülür.
· DPD (dihidropirimidin dehidrojenaz). DPD, 5-FU'nun katabolizmasında yer alan ana enzimlerden biridir, etkisi altında ikincisi floro-5,6-dihidrourasile ve daha sonra floro-üreidopropionata ve son olarak floro-b-alanin'e dönüştürülür. DPD, öncelikle 5-FU katabolizmasının %80'inin meydana geldiği karaciğerde bulunur. DPD'nin düşük ifadesi, 5-FU ilaçları ile tedavinin etkinliğini belirler, ancak aynı zamanda olumsuz bir prognostik faktördür ( Tsuji et al. 2004). DPD'yi tegafur veya enilurasil ile azaltmak, 5-FU kemoterapisinin etkinliğini arttırmanın bir yolu olarak bile önerilmiştir. Öte yandan, DPD'nin tamamen yokluğu, 5-FU tedavisinin potansiyel olarak ölümcül komplikasyonlarının (öncelikle nötropeninin bir sonucu olarak) gelişmesiyle ilişkili olabilen tehlikeli bir kalıtsal otozomal resesif sendromdur. Bununla birlikte, DPD sendromunun insidansı, bu enzimin rutin olarak belirlenmesini önerecek kadar yüksek değildir.
· TP (timidilat fosforilaz). TP, FU'nun aktif bileşene dönüştürülmesinden sorumlu bir enzim olan CRC için bir doku belirtecidir. TP, TS gibi, hücre çoğalmasının düzenlenmesinde ve S-fazından geçişlerinde anahtar rollerden birini oynayan bir S-faz proteinidir. Yüksek TP seviyeleri, FU'nun hareketini engeller ( Metzger ve ark. 1998) ve ayrıca VEGF'nin etkisine benzer şekilde anjiyogenezin uyarılmasına katkıda bulunur ( Takebayashi et al. 1995).
