يشير مرض Rendu-Osler إلى اعتلالات الأوعية الدموية الوراثية ، وبصورة أدق ، يطلق عليه ورم وعائي منتشر. تتسبب سمات ترقق جدران الشعيرات الدموية في سن السادسة في حدوث تغيير في التركيب وتحويلها إلى تمددات صغيرة في الأوعية الدموية ، مما يعطل الدورة الدموية المحلية في الأنسجة.
تم وصف البيانات الأولى عن العيادة من قبل الطبيب الفرنسي لويس ماري راندو ، وفي وقت لاحق تم تقديم معلومات أكثر اكتمالاً من قبل السير ويليام أوسلر وفريدريك باركس ويبر في نهاية القرن التاسع عشر وبداية القرن العشرين. لذلك ، فإن الاسم الكامل لعلم الأمراض هو مرض Rendu-Osler-Weber.
يحدث في شخص واحد من بين 5000 من السكان. كل من الفتيان والفتيات على حد سواء في كثير من الأحيان على قدم المساواة في المرض. يتجلى أكثر في منتصف العمر (40-50 سنة). في العلاج ، على المرء أن يتعامل مع النزيف المتكرر الذي يصعب إيقافه.
في ICD-10 ، يتم تضمين علم الأمراض في الفئة الفرعية "أمراض الشعيرات الدموية" برمز I78.0.
ماذا تعرف عن اسباب المرض؟
حتى الآن ، لم يتم توضيح السبب الدقيق للمرض. تم إنشاء علاقة مع الطفرات الجينية ووراثة الجينات المعدلة وفقًا للنوع السائد ، إذا كان لدى أحد الوالدين. ومع ذلك ، هناك حالات مستقلة عن الميراث تسمى متفرقة.
حددت الدراسات الجينية ثلاثة أنواع من الاضطرابات:
- النوع الأول - الجين المسؤول عن تخليق الكولاجين ؛
- النوع الثاني - مستقبلات عامل نمو الورم المعيبة ؛
- النوع الثالث- له علامة معقدة (600604، 12p11 – p12؛ Â).
نتيجة لذلك ، فإن المصادر الرئيسية للنزيف هي:
- بؤر ترقق جدران الشعيرات الدموية من النوع الوريدي والشرياني ؛
- التوسع غير المنضبط لقطر الأوعية الدقيقة ؛
- تمدد الأوعية الدموية الشرياني الوريدي.
المثبتة التأثير السلبيتنتقل عن طريق الأم الحامل للأمراض المعدية في الأشهر الثلاثة الأولى من الحمل ، مع الأخذ الأدوية.
يمكن أن تكون العوامل المسببة للنزيف:
- نقص إغناء الغذاء والنظام الغذائي النباتي ؛
- الملابس الضيقة التي تصيب الأوعية السطحية.
أفكار حديثة عن المرض
جعلت البيانات الحديثة من الممكن وضع أساس لانتهاك السلامة التشريحية للأوعية (خلل التنسج). يؤدي دونية الغشاء اللحمي المتوسط إلى غياب جزئي للألياف المرنة والعضلية واستبدالها بنسيج ضام رخو.
في مناطق الأوردة والشرايين ، تتشكل نتوءات من نوع تمدد الأوعية الدموية (توسع الشعريات).
إصابة طفيفة تسبب النزيف. إن هزيمة الشعيرات الدموية في مرض Randu-Osler ليس لها توطين جلدي سطحي فحسب ، بل تمتد إلى الأغشية المخاطية اعضاء داخليةفي أغلب الأحيان الشعب الهوائية والبلعوم الأنفي ، تجويف الفم، مثانة.
الاعراض المتلازمة
على الرغم من انتقاله الوراثي ، يبدأ مرض Randu-Osler في الظهور بعد 10 سنوات ، وفي كثير من الأحيان خلال فترة البلوغ وبعد 40 عامًا.
يتم التعبير عن العلامات الأولى بواسطة "العلامات النجمية" الوعائية مع وجود حطاطات حمراء داكنة في المنتصف. تقع في:
- على جلد الأنف
- على الشفاه
- في الفم (اللثة واللسان) ،
- على الأذنين
- في منطقة فروة الرأس.
عند الإصابة ، تنزف الأوعية الدموية. العرض الوحيد الممكن هو نزيف في الأنف.
مع تقدم العمر ، يزداد عدد الطفح الجلدي ، وينتشر إلى الأغشية المخاطية للأعضاء المختلفة. تكون المعدة والأمعاء هي الأكثر تضررًا. لذلك ، فإن النزيف من الجهاز الهضمي ينضم إلى الأعراض.
مع تمزق التكوينات المماثلة في غشاء الدماغ ، تظهر عيادة السكتة الدماغية. عند الفتيات والنساء ، من الممكن حدوث نزيف في الرحم ، وغزارة الحيض.
النزيف المتكرر مصحوب بالتطور فقر الدم الناجم عن نقص الحديد. يظهر المرضى:
- ضعف،
- صداع،
- دوخة.

يتميز الشكل الوسيط لتوسع الشعيرات بالحزم الوعائية حول البقعة في المركز.
حدد أوسلر 3 أنواع من توسع الشعيرات:
- مبكرًا - يكون لها شكل بقع صغيرة ذات حدود غير منتظمة ؛
- وسيط - عمليات الأوعية الدموية مميزة (مفاغرة بين الشرايين والأوردة) ؛
- معقودة - تتشكل عقيدات حمراء مزرقة في وسط الطفح الجلدي ، بارزة من 1 إلى 3 مم فوق الجلد ، ويصل قطرها إلى 5-7 مم.
المرضى الذين تزيد أعمارهم عن 25 عامًا يعانون من توسع الأوعية الدموية من نوعين أو جميع الأنواع. لتمييزهم عن الآخرين تشكيلات الأوعية الدموية، تحتاج إلى الضغط برفق على السطح ، وسوف تتحول البقعة إلى اللون الشاحب وتمتلئ بالدم مرة أخرى بعد توقف التلامس.
يمكن تحديد موقع توسع الشعيرات:
- في متناول يدك؛
- تحت الأظافر
- في البلعوم والحنجرة.
- في الشعب الهوائية
- في المسالك البولية و الحوض الكلوي;
- في المهبل عند النساء.
يغير النزيف موضعه: من الممكن أن تبدأ بممر أنفي واحد ، ثم تنضم إلى ممرات أخرى (رئوية - قصبية ، معوية ، كلوية). تتراوح شدته من خفيفة إلى مستمرة ، ويصعب علاجها ، وتستمر لعدة أيام وأسابيع. مثل هذه الحالات تؤدي إلى أنيماتيشن للمريض.
كيف تتجلى دونية الأوعية الدموية في الأعضاء الداخلية؟
تشكل الاضطرابات الخلقية في هيكل جدار الأوعية الصغيرة تمدد الأوعية الدموية الشرياني الوريدي المميز. غالبًا ما يكونون في أنسجة الرئة. ل أعراض الجلدمضاف:
- ضيق التنفس؛
- حقن الصلبة.
- بشرة حمراء مزرقة.
- تعدد الكريات الحمر - زيادة في عدد خلايا الدم الحمراء.
إذا ظهرت تمدد الأوعية الدموية في السرير الشعري في الكبد أو الكلى أو الطحال ، فمن الصعب جدًا تشخيصها. في أغلب الأحيان ، يتم أخذ المرض للأورام ، والسل في الأعضاء الداخلية ، واحمرار الدم ، عيوب خلقية.
يؤدي المسار الطويل للورم الوعائي إلى:
- قصور القلب الرئوي التدريجي.
- بولينا مزمن
- فقر الدم الناجم عن النزف الشديد.
- سكتة قلبية.
التغييرات لا رجوع فيها.
ملامح الدورة السريرية
يقسم بعض العلماء مسار مرض Randu-Osler إلى مراحل لها أسماء متشابهة مع أشكال Osler. إنهم يرون أن شكل الطفح الجلدي يمكن استخدامه للحكم على شدة التغيرات المرضية في الأوعية.
هناك أنواع من علم الأمراض:
- الأنف - يتجلى عن طريق نزيف في الأنف.
- البلعوم - توسع الشعيرات مرئي عند فحص البلعوم ؛
- جلدي - مناطق منفصلة على الجلد تنزف ؛
- الحشوية - تتميز بنزيف الأعضاء الداخلية ؛
- مختلط - يتأثر كل من الجلد والأغشية المخاطية للأعضاء الداخلية.

مجموعة متنوعة من توطين الجلد - تظهر البقع على الأصابع وسطح الراحية
التشخيص
في ظل وجود تغيرات سطحية نموذجية على الوجه والأغشية المخاطية المرئية وفروة الرأس مع تكرار النزيف ، فإن التشخيص ليس بالأمر الصعب.
وفقًا لاختبارات الدم ، من المستحيل الحكم على مرض Randu-Osler ، حيث لم يتم اكتشاف تغييرات كبيرة في الإرقاء. لا توجد سوى عواقب النزيف وفقدان الدم في شكل:
- كثرة الصفيحات المعتدلة ،
- الميل إلى فرط التخثر ،
- فقر دم،
- كريات الدم الحمراء ،
- انخفاض في الهيموجلوبين.
مع توسع الشعيرات المتعددة في الدم ، هناك زيادة في التخثر داخل الأوعية (تجلط الدم من الاستهلاك) ، قلة الصفيحات.
تساعد الاختبارات البيوكيميائية في الكشف عن تلف الأعضاء والخلل الوظيفي.
في تحليل البول ، يمكن الكشف عن خلايا الدم الحمراء (بيلة دموية). قد يترافق النزيف الهائل مع تحص الكلية ، وهو ورم متحلل. البيلة الدقيقة والبروتينات أكثر دلالة على التهاب كبيبات الكلى.
يشير الدم في البراز إلى نزيف من المعدة أو الأمعاء. لتحديد التوطين الدقيق ، من الضروري إجراء دراسات باستخدام تقنيات التنظير الداخلي. تسمح لك الأدوات البصرية برؤية آفة مخاطية نموذجية.
يتم إجراء التصوير المقطعي في الحالات أشكال الحشوية.
كيف يتم علاج النزيف في مرض Rendu-Osler؟
يتم العلاج ، في الواقع ، ليس المرض نفسه ، ولكن النزيف.
من الناحية التخطيطية ، تبدو خوارزمية إيقاف النزيف كما يلي:
- إذا كان مصدر النزيف في مكان يسهل الوصول إليه ، استخدم ضغط الوعاء ، الإسفنج المرقئ ، سدادة بيروكسيد الهيدروجين ، في مؤسسة طبية- التخثر بجهاز خاص ؛
- إذا لم يتوفر مصدر مشتبه به ، فقد تكون الأدوية المختارة هي حمض أمينوكابرويك ، ميناديون (محلول 1٪) ، كلوريد الكالسيوم (محلول 10٪) ، نقل الدم وبدائل فقر الدم الوخيم.
بمزيد من التفصيل ، يتمثل العلاج المحافظ للنزيف في استخدام العلاج الموضعي و التأثير العام.
يشمل السكان المحليون:
- ري الغشاء المخاطي النازف بـ Lebetox ، Reptilase ، Stipven ، Thombin ، Thomboplastin ، محلول مبرد من aminocaproic acid. يوصي الخبراء بالاحتفاظ بأحد هذه المنتجات في الثلاجة في جميع الأوقات. قد تكون هناك حاجة لتقديمها إسعافات أوليةمع نزيف. يتم الري باستخدام لمبة مطاطية صغيرة أو حقنة. لا ينصح بإدخال السدادة القطنية لأنها تسبب صدمة إضافية للغشاء المخاطي.
- بالنسبة للكي ، يتم استخدام محاليل أحماض ثلاثي كلورو أسيتيك أو أحماض كروميك ، أو نترات الفضة ، أو يتم استخدام طريقة تخثر الدم.
مع النزيف الغزير المتكرر في أقسام الأنف والأذن والحنجرة ينتج:
- الانفصال الجراحي للغشاء المخاطي مع ربط الشريان المقرب (الغربالي والفك العلوي) ؛
- التطبيق بالتبريد - يتكون الإجراء من إدخال جهاز خاص به نيتروجين دائري في الممرات الأنفية ، مما يوفر تجميد الأنسجة حتى 196 درجة مئوية تحت الصفر ، ويتم تنفيذ التأثير لمدة 30-90 ثانية.
لتعزيز التأثير ، يتم إجراء 4 إلى 8 إجراءات إضافية للرش الثاني للنيتروجين السائل كل يوم. تتيح لك فعالية الطريقة التخلص من نزيف الأنف لمدة تتراوح من عدة أشهر إلى سنة.

بعد إيقاف نزيف الأنف ، يوصى باستخدامه موضعيًا لتجديد وتليين مراهم الظهارة باللانولين وفيتامين هـ وديكسانتينول
من أجل التأثير العام ، أثبتت حقن الإستروجين أو التستوستيرون أنها مفيدة ، فالهرمونات الجنسية تخفف النزيف. ومثل هذه الأدوية المعروفة مثل Vikasol ، والجيلاتين ، و Dicinon ، وكلوريد الكالسيوم ، وحمض أمينوكابرويك ، غير مجدية في مرض راندو أوسلر.
جراحةمع النزيف الحشوي ، فإنه يعطي تأثيرًا مؤقتًا فقط ، حيث ينمو توسع الأوعية الدموية الجديد ويستأنف النزيف. ومع ذلك ، فإنهم يحاولون العمل المراحل الأولىحتى تحدث اضطرابات دوران الأوعية الدقيقة في الأعضاء.
مع فقد الدم بشكل كبير ، يتم استخدام مستحضرات من دم المتبرع (البلازما والصفائح الدموية المجمدة). يتطلب فقر الدم الحاد نقل خلايا الدم الحمراء. ل العلاج الكامليتم وصف مرضى فقر الدم: مستحضرات الحديد وفيتامين سي.
ما هي المضاعفات المحتملة؟
أخطر مضاعفات مرض راندو أوسلر المؤدية إلى الوفاة هي:
- فقدان كبير للدم مع غيبوبة فقر الدم ، حتى عندما يتم إخراج المريض من هذه الحالة ، غالبًا ما يظل العمى والشلل ؛
- نزيف دماغي - على عكس السكتة الدماغية العادية ، فإن أي محاولة لإزالة الورم الدموي قد تسبب نزيفًا إضافيًا.
كيف يستمر الحمل عند النساء المصابات بمرض ريندو أوسلر؟
يصنف أطباء أمراض النساء والتوليد النساء الحوامل المصابات بمرض Rendu-Osler كمجموعة عالية الخطورة ، ويتم إجراؤهن بالاشتراك مع أخصائي أمراض الدم. من المتوقع حدوث مضاعفات في الثلث الثاني والثالث من الحمل. يجب تحذير المرأة وإدخالها إلى المستشفى مسبقًا.
يجب إجراء جميع الفحوصات باستخدام أجهزة التنظير الداخلي قبل الحمل ، حيث يتم بطلانها بالفعل بالنسبة للمرأة في الوضع. وهذا ينطبق أيضًا على التصوير بالرنين المغناطيسي.
نادرًا ما تحدث مضاعفات خطيرة. تتم الولادة بدون جهود خارجية ويتم إجراؤها من قبل أطباء التوليد بنفس الطريقة المعتادة. النزيف نادر جدا. ربما المرأة محمية بالتغيرات الهرمونية.
ما هي العوامل التي تسبب النزيف؟
تتطلب تربية طفل مصاب بمرض راندو أوسلر من الوالدين منع نزلات البرد ومحاربة الإصابات والتهابات الجلد. يجب على الشخص البالغ أن يعرف بنفسه سبب احتمال حدوث نزيف ، وأن يحاول منعه.
يمكن أن تكون العوامل الاستفزازية:
- التهاب الأنف والتهاب الجيوب الأنفية.
- رئتين إصابة ميكانيكيةمناطق الجلد مع توسع الشعيرات.
- المواقف العصيبة
- قلة النوم المستمرة
- الإجهاد العقلي والجسدي.
- الطعام الحار والكحول.
- أخذ الأسبرين والعوامل المضادة للصفيحات الأخرى ؛
- العمل الليلي.
يوصى منذ الطفولة بمراقبة التغذية والحفاظ على المناعة وتوفير ظروف تجنيب في المنزل والمدرسة. يجب أن يأخذ توظيف المريض بعين الاعتبار القيود الضرورية في العمل. من الأفضل للآباء المستقبليين الذين يعرفون الوراثة المتفاقمة أن يستشيروا استشارة وراثية قبل اتخاذ قرار بشأن الحمل.
يجب أن يخضع المرضى الذين يعانون من أمراض موجودة بالفعل لفحص طبي من قبل أخصائي أمراض الدم. قد تكون هناك حاجة إلى استشارة طارئة إذا كانت أي تدخلات جراحية ضرورية.
يجب أن يتذكر الأقارب أن حياة أحد أفراد أسرته تعتمد على القدرة على تقديم الإسعافات الأولية وتوافر حلول مرقئ في مجموعة أدوات الإسعافات الأولية المنزلية.
مرض Rendu-Osler (Randu-Osler-Weber) هو مرض محدد وراثيًا يتميز بعدم كفاية نمو البطانة الأوعية الدموية توطين مختلفويتجلى ذلك في عيادة أهبة النزفية. الأورام الوعائية وتوسع الشعيرات هي تشوهات وعائية تقع على الغشاء المخاطي للفم والأنف والأعضاء الداخلية والشفتين والجلد. يشير علم الأمراض إلى المتلازمات الجلدية العصبية - phakomatoses.
العملية المرضية غير التهابية بطبيعتها. تتحول الأوعية الصغيرة إلى توسع الشعيرات المتعددة التي تظهر على شكل أوردة عنكبوتية أو شبكية وتكون عرضة للإصابة والنزيف. يعاني المرضى من أنف تلقائي أو نزيف في المعدةمما يؤدي إلى تطور فقر الدم المزمن.
تم وصف علم الأمراض لأول مرة في أواخر القرن التاسع عشر - أوائل القرن العشرين بواسطة أطباء من دول مختلفة: كندا ، فرنسا ، إنجلترا. بفضل W. Osler ، A.J.L.M. راندو و ف. دعا ويبر مرض اعتلال الأوعية الدموية Randu-Osler-Weber. هذا المرضنادر: واحد من كل 5000 شخص. يتطور المرض في كثير من الأحيان بين الرجال والنساء على حد سواء ، بغض النظر عن العمر والأصل.
توسع الشعريات
تعتبر الأمراض الوراثية خطيرة لأنه يصعب علاجها.يتم تنفيذ علاج الأعراض فقط ، لأنه من المستحيل التأثير على الجين المتغير. يؤثر مرض Rendu-Osler على نظام الأوعية الدموية ويقلل إلى نزيف مستمر من الأوعية الصغيرة. تصبح جدران الشعيرات الدموية أرق ، وتصبح هشة ، ويتمدد تجويفها ، وتتشكل مفاغرة الشرايين الوريدية. في المرضى ، يظهر توسع الشعيرات والأورام الوعائية على الجلد والأغشية المخاطية.
الأسباب
 مرض Rendu-Osler هو مرض لا يُفهم سببه تمامًا. عامل الخطر الرئيسي هو الوراثة. الطفرة الجينية هي العامل الممرض الرئيسي لعلم الأمراض. ترميز الجينات تخليق العناصر الهيكلية الرئيسية للبطانة جدار الأوعية الدموية، هي المسؤولة عن عملية تكوين الأنسجة. يؤدي تحور هذه الجينات إلى ظهور عيوب في البطانة وتدميرها وتمدد الشعيرات الدموية والنزيف. تتراكم الكريات البيض وخلايا المنسجات حول الأوعية ، وتضطرب وظائف الصفائح الدموية ، وينشط انحلال الفيبرين. تصبح الأوردة بشكل حاد أرق وتتوسع. نتيجة لذلك ، ينخفض ضغط الدم وتدفق الدم. تمدد الأوعية الدموية الشرياني الوريدي بسبب الضعف الخفيف يؤدي إلى النزيف. ينتقل مرض الأوعية الدموية الوراثي بطريقة وراثية سائدة.
مرض Rendu-Osler هو مرض لا يُفهم سببه تمامًا. عامل الخطر الرئيسي هو الوراثة. الطفرة الجينية هي العامل الممرض الرئيسي لعلم الأمراض. ترميز الجينات تخليق العناصر الهيكلية الرئيسية للبطانة جدار الأوعية الدموية، هي المسؤولة عن عملية تكوين الأنسجة. يؤدي تحور هذه الجينات إلى ظهور عيوب في البطانة وتدميرها وتمدد الشعيرات الدموية والنزيف. تتراكم الكريات البيض وخلايا المنسجات حول الأوعية ، وتضطرب وظائف الصفائح الدموية ، وينشط انحلال الفيبرين. تصبح الأوردة بشكل حاد أرق وتتوسع. نتيجة لذلك ، ينخفض ضغط الدم وتدفق الدم. تمدد الأوعية الدموية الشرياني الوريدي بسبب الضعف الخفيف يؤدي إلى النزيف. ينتقل مرض الأوعية الدموية الوراثي بطريقة وراثية سائدة.
العوامل السلبية التي تساهم في تطور علم الأمراض لدى الأفراد الذين لديهم استعداد وراثي:الأدوية التي يتم تناولها خلال الأشهر الثلاثة الأولى من الحمل ، و أمراض معديةامرأة حامل. تحت تأثير هذه العوامل ، يتغير هيكل الأوعية الدموية للجنين في الرحم.
يمكن أن تساهم الظروف التالية في ظهور النزيف وتكثيفه:
- إصابة ميكانيكية ،
- ضغط دم مرتفع،
- داء الفيتامينات ، نباتي ،
- التهاب الأنف ، التهاب الجيوب الأنفية ، التهاب البلعوم الأنفي ،
- ضغط،
- الجهد الزائد ،
- إدمان الكحول ،
- العلاج بعوامل مضادة للصفيحات (مثل الأسبرين) ،
- قلة النوم ، والعمل في الليل ،
- التعرض للإشعاع والأشعة السينية.
العناصر المورفولوجية للمرض: توسع الشعيرات ، تمدد الأوعية الدموية. تتزامن مع تفاقم الأمراض فشل هرمونيفي الجسم خلال فترة البلوغ ، وأثناء الحمل ، وبعد الولادة. لقد تم استفزازهم الالتهابات الحادة، وعلم الأمراض المهنية ، وخلل في الجهاز العصبي المركزي.
الصورة السريرية
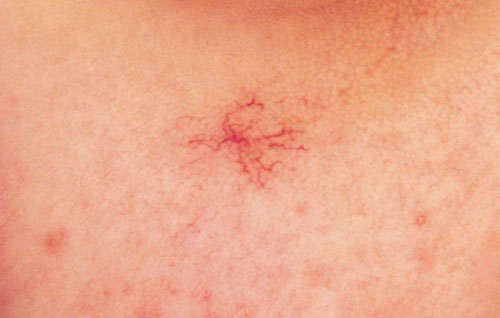
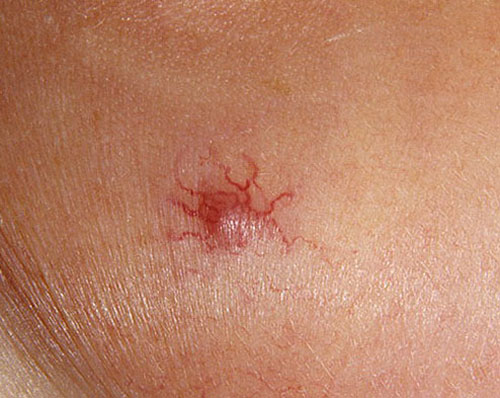
يتجلى توسع الشعيرات الدموية سريريًا في ظهور الأوردة العنكبوتية أو الشبكات على الجلد والأغشية المخاطية. توسع الشعريات هو الركيزة المورفولوجية الرئيسية لمتلازمة Rendu-Osler. من الصعب تفويت المرض. أولاً ، تظهر بقعة صغيرة في موقع توسع الشعيرات المستقبلي ذو شكل غير منتظم، والتي تتحول تدريجياً إلى عقدة حمراء زاهية ، ترتفع فوق سطح الجلد وتبرز بشكل حاد على خلفية الجلد السليم. الأماكن الأكثر شيوعًا لتوطين الأوعية الدموية على جسم المريض هي الشفاه والفم والأنف والرأس والأصابع وفراش الظفر والأغشية المخاطية للبلعوم والحنجرة والقصبة الهوائية والشعب الهوائية والمريء والمعدة والأمعاء والكلى والمسالك البولية.

المظاهر السريرية لمرض راندو أوسلر
المظاهر السريرية لمرض راندو أوسلر:
- نزيف.
- - بقع نزيف على الجلد والأغشية المخاطية ذات لون أحمر أو مزرق ناتجة عن أمراض الأوعية الدموية.
- زيادة خطر حدوث نزيف في الأنف والجهاز الهضمي.
- فقر الدم الناتج عن النزيف المتكرر والشديد.
يظهر مرض Rendu-Osler مع الأعراض متلازمة النزفوفقر الدم. يعاني المرضى من نزيف داخلي وخارجي ، يظهر الدم في البراز والبلغم والبول. نزيف الأنف غزير لدرجة أنه غالبًا ما يؤدي إلى فقر الدم لدى المرضى وحتى الموت. سيساعد التنظير في تحديد النزيف من الأعضاء الداخلية وتحديد مصدره.
تتجلى تمدد الأوعية الدموية الشريانية الوريدية الموضعية في الرئتين بضيق التنفس ، تعدد الكريات ، زرقة الجلد ، حقن الصلبة ، نفث الدم ، كثرة الكريات الحمر بنقص التأكسج.
في الحالات المتقدمة ، يمكن أن يؤدي مرض Randu-Osler إلى تطور مضاعفات خطيرة:
- ارتفاع ضغط الدم
- متلازمة الوذمة
- حثل عضلة القلب ،
- تيلا ،
- تضخم الكبد وتليف الكبد
- العمى
- فقر الدم بسبب نقص الحديد وغيبوبة فقر الدم ،
- شلل.
التشخيص
يبدأ تشخيص مرض راندو أوسلر بفحص المريض. إذا كان هناك توسع الشعيرات المرئي على الجسم ، فليس من الصعب إجراء التشخيص الصحيح. تتيح اختبارات القرص أو العاصبة الحكم على النزيف تحت الجلد. تساهم الفحوصات بالمنظار في التشخيص الصحيح.
في التحليل العامتم الكشف عن الدم في المرضى فقر الدم الناقص الصبغي، في التحليل العام للبول - بيلة مجهرية أو كبيرة مع تلف الأوعية في المسالك البولية. لا توجد انتهاكات كبيرة على تجلط الدم.
إضافي طرق التشخيصهي: الموجات فوق الصوتية للأعضاء الداخلية ، التصوير الشعاعي للرئتين ، التنظير الداخلي ، التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي.
علاج
علاج مرض Rendu-Osler عرضي. يتكون من استخدام ملفات الأدويةطرق التأثير الموضعي على مصدر النزيف ، تدخل جراحي. يتم علاج المرضى في إعدادات العيادات الخارجية، مع فقدان كبير للدم - في مستشفى علاجي أو أمراض الدم.

يهدف العلاج المحافظ إلى وقف النزيف. يتم وصف الأدوية للمرضى التي تمنع ارتشاف الجلطة الدموية وتوقف النزيف. الأدوية الأخرى في هذا المرض غير فعالة.
- يتم كي بؤر النزيف ومعالجتها بعوامل مرقئ ، وتوصف الأدوية المرقئة بالداخل - Vikasol ، و Dicinon ، و Aminocaproic acid ، و Etamzilat ، وكذلك الأدوية التي تؤثر إيجابًا على جدار الأوعية الدموية ، وعوامل التكوّن الظهارية والتجديد - فيتامين C ، وفيتامين E ، و "Dexapanthenol" .
- عامل مرقئ للعمل العام - "Adroxon". تعطي حقن الدواء تأثيرًا معينًا.
- يتم إجراء العلاج الهرموني لزيادة مستوى هرمون الاستروجين في الدم. توصف النساء "Ethinylestradiol" ، والرجال - "Methyltestosterone".
- العلاج بالمكونات الدموية - نقل دم المتبرع ، والبلازما الطازجة المجمدة ، وكتلة الصفائح الدموية ، وإدخال الراسب القري.
- مستحضرات الحديد - أكتيفرين ، فيروميد ، فيروبليكس ، فيروم ليك.

العلاج بالتبريد
غالبًا ما يتطلب مرض Rendu-Osler تدخلاً جراحيًا. أثناء العملية ، يتم إزالة الجزء التالف من الوعاء أو استبداله بطرف اصطناعي. يعطي التخثير بالتبريد نتيجة جيدةمع نزيف في الأنف. يقوم النيتروجين السائل بتجميد منطقة الوعاء المصاب. يتم تدمير توسع الشعيرات باستخدام تطبيق التبريد ، ثم يتم رش النيتروجين السائل في تجويف الأنف للقضاء على الجفاف ومنع التقشر. يتم إجراء العلاج بالتبريد على مدار العام. التدمير الكيميائي ، التخثير الحراري ، تصحيح الليزر، علاج الضغط - طرق التأثير البدني ، وإعطاء نتيجة مؤقتة. يستخدم ربط الوعاء في حدوث نزيف غزير وفقًا للإشارات الحيوية.
من بين الوصفات الطب التقليديتكملة العلاج الرئيسي ، والأكثر شيوعًا وفعالية هي الحقن والرسوم اعشاب طبيةالتي تحفز عملية التمثيل الغذائي لخلايا الدم ، وتزيد من تخثر الدم وتحسن عمليات التجديد. يوصف للمرضى مجموعة من عشب اليارو ، نبات القراص ، عشبة العقدة ، الفراولة البرية. يتم خلط المواد الخام ، وصبها بالماء المغلي ، وتسخينها في حمام مائي لمدة نصف ساعة ، ثم الإصرار لمدة ساعة وتناول نصف كوب بعد الوجبات ثلاث مرات في اليوم. يتم تطبيق التحصيل في دورة لمدة شهرين دون انقطاع.
وقاية
الإجراءات الوقائية لمرض راندو أوسلر:
- استشارة اختصاصي علم الوراثة عند التخطيط للحمل للعائلات التي لديها تاريخ من هذه الأمراض ،
- القضاء على العوامل المؤثرة ،
- - الحفاظ على دفاعات الجسم في المستوى الأمثل ،
- المشي لمسافات طويلة في الهواء الطلق
- تصلب الجسم ، دش متباين ،
- المراقبة المنتظمة للنبض والضغط ،
- منع الإمساك ،
- تحسين العمل والراحة ،
- حارب العادات السيئة
- التغذية السليمة.
العلاج المناسب وفي الوقت المناسب يمكن أن ينقذ صحة وحياة المريض. يكون التشخيص في معظم الحالات مناسبًا نسبيًا ، ولكن هناك أشكال مع نزيف غير متحكم فيه.
مرض Rendu-Osler هو مرض يتجلى في توسع الشعيرات النزفي ، والذي يظهر بسبب عدم كفاية نمو البطانة الوعائية. على الرغم من أن هذا التشخيص تم إجراؤه لأول مرة في القرن التاسع عشر ، علاج فعالمن هذا المرض غير موجود حتى الآن.
يمكن للأطباء دعم جسم المريض فقط من خلال تطبيق إجراءات مرقئ وعلاج داعم. يمكن للأشخاص من أي جنس وعمر ورثوا جينًا متحورًا من أحد والديهم أن يمرضوا بمثل هذا المرض. يصيب المرض حوالي شخص واحد من بين أكثر من 5000 شخص.
ملامح المرض
سُمي مرض راندو أوسلر ويبر على اسم الأطباء الذين شخَّصوا المرض لأول مرة. تعتبر هذه الحالة البشرية شديدة ، لأن اعتلال الأوعية الوراثي هو سبب عدم كفاية نمو البطانة الخلوية ، التي تشكل توسع الشعيرات الدموية ، بالإضافة إلى النزيف الحاد الذي يصعب إيقافه.
هذا المرض غير التهابي. الشعيرات الدموية الصغيرة ، وكذلك الأوعية ، تتحول إلى بؤر متعددة لتوسع الشعريات ، والتي تتجلى على جلد المريض في شكل عروق عنكبوتية أو شبكات دقيقة.
يثير هذا المرض تطور فقر الدم بسبب النزيف المستمر. ترتبط أعراض هذا المرض بمظاهر فقر الدم..

جميع الأمراض الوراثية خطيرة للغاية ، حيث يكاد يكون من المستحيل علاجها. يتطور المرض بمرور الوقت ، ويؤثر على المزيد والمزيد من الأوعية الدموية.
تصبح جدران الشرايين الصغيرة رقيقة وهشة للغاية ، ويتمدد تجويفها ، مما يساهم في تكوين مفاغرة الشرايين الوريدية. يمكن على الفور تمييز المرضى الذين يعانون من هذا المرض من خلال خصائصهم بقع صغيرةعلى الجلد والأغشية المخاطية ، تسمى هذه التكوينات توسع الشعيرات.
لماذا يحدث المرض
وتجدر الإشارة إلى أن هذا المرض لم تتم دراسته بشكل كافٍ حتى الآن ، لذلك لا يمكن لأحد أن يقول بالضبط سبب حدوثه. هناك افتراض أن المرض يظهر بسبب طفرة جينية تؤدي إلى عيوب في البطانة ، وبالتالي إلى تدمير هذا النسيج.
حول المناطق المتضررة ، يحدث تراكم للخلايا النسيجية وخلايا الدم البيضاء ، مما يزعج وظيفة الصفائح الدموية وينشط انحلال الفبرين. ثم يلاحظ عادة ترقق الأوردة وتوسعها. نتيجة هذه العملية المرضية هي انخفاض ضغط الدم، كما يتباطأ معدل الدورة الدموية.
ما الذي يمكن أن يسبب المرض
هناك بعض العوامل التي يمكن أن تؤدي إلى تطور هذا المرض لدى الأشخاص المصابين به الاستعداد الوراثيلهذا المرض.
العوامل المؤثرة:
.jpg)
- استمرار ارتفاع ضغط الدم.
- المواقف العصيبة التي تحدث بشكل متكرر.
- إصابات ميكانيكية.
- الإفراط في تناول المشروبات الكحولية.
- رفض أكل اللحوم (نباتي).
- نقص الفيتامينات في الجسم.
- الإجهاد الشديد ، الجسدي والعاطفي.
- التعرض للإشعاع والأشعة السينية.
- العلاج بالأدوية التي تعتمد على الأسبرين.
- الحرمان المستمر من النوم أو الأنشطة الليلية.
يمكن أن يؤدي تفاقم مرض راندو أوسلر إلى حدوث بعض الأمراض المعدية أو الاضطرابات الهرمونية في الجسم أو السن الانتقالي أو فترة الحمل والولادة. في هذه الحالة ، تكون العدوى هي المحرض على المرض. دورة حادة، أعطال الجهاز العصبي المركزي (مركزي الجهاز العصبي) ، وكذلك علم الأمراض المهنية.
الاعراض المتلازمة
من المستحيل عدم ملاحظة أعراض المرض ؛ على الجلد وعلى سطح الأغشية المخاطية لشخص مريض ، تتشكل شبكات صغيرة ونجوم من الأوعية ، والتي لها لون مختلف - من الأحمر الفاتح إلى الأرجواني الداكن. هذه الميزة هي الوحيدة السمة المورفولوجيةهذا المرض.
في المرحلة الأولى من تكوين توسع الشعيرات ، تظهر بقعة صغيرة غير منتظمة الشكل على الجلد ، وتتحول تدريجياً إلى عقدة ذات لون أحمر غني ترتفع فوق سطح الجلد.
من السهل رؤية هذا التكوين ، فهو يبرز بشكل حاد على خلفية الجلد الطبيعي. في أغلب الأحيان ، تحدث مثل هذه المظاهر في أماكن معينة.
أماكن توطين توسع الشعيرات:

- منطقة الفم
- شفه؛
- رأس كامل؛
- أصابع الأطراف العلوية;
- الغشاء المخاطي في الحنجرة والبلعوم والقصبة الهوائية والمريء.
- الغشاء المخاطي للقصبات والأمعاء والمسالك البولية والكلى.
إذا وصفنا مظاهر هذا المرض في بضع كلمات ، فيمكننا القول إن المريض يصاب بطفح جلدي من النتوءات الحمراء الصغيرة على الجلد ، وهذا ملحوظ بشكل خاص على الوجه. تبدأ هذه التكوينات بالنزف من أدنى إصابة ، لذلك عادة ما يعاني المريض من فقر الدم..
أعراض:
- الأورام الوعائية التي تنزف باستمرار.
- بقع وعقيدات على الجلد.
- نزيف متكرر من الأنف.
- مخاطر عالية للنزيف من المعدة والأمعاء.
- فقر دم.
- صعوبة التنفس (مع تمدد الأوعية الدموية الشرياني الوريدي في الرئتين).
أكبر خطر لهذا المرض هو كثرة النزيف. إذا كان المريض ينزف من الأنف فإنه من الصعب جدا إيقافه ، لذلك فإن فقر الدم يتطور بسرعة كبيرة ، وفي حالات نادرة حتى الموت ممكن.
ما هي المضاعفات المحتملة
غالبًا ما توجد جزيئات الدم لدى هؤلاء المرضى في البلغم أو البول أو البراز ، وهذا يشير إلى أن هذا النزيف يحدث باستمرار داخل الجسم.
تم إطلاق النماذج هذا المرضقد يؤدي إلى تطور المضاعفات.
عواقب مرض راندو أوسلر:

- متلازمة الوذمة
- ارتفاع ضغط الدم.
- تيلا.
- ضعف البصر حتى العمى الكامل ؛
- تليف الكبد ، تضخم الكبد.
- حثل عضلة القلب.
- شلل؛
- نزيف داخل المخ.
- غيبوبة فقر الدم.
يمكن أن يترافق فقدان الدم بشكل كبير مع فقدان الوعي والدوخة ويصبح الجلد شاحبًا ويبقى كذلك إلى الأبد. إذا كانت العملية المرضية في مرحلة متقدمة ، تحدث أيضًا اضطرابات خطيرة في الجهاز الهضمي ، ويلاحظ ميلينا ، ضعف عظيموالقيء الذي يشبه القهوة المطحونة.
بالإضافة إلى ذلك ، يمكن أن تؤثر مظاهر هذا المرض ليس فقط على الجلد ، ولكن أيضًا الحبل الشوكيوالجهاز العصبي الذي يثير نوبات الصرع وكذلك خراجات في المخ.
هناك حالات ظهر فيها مرض عائلة راندو أوسلر مظاهر دماغية فقط ، وظهر توسع الشعيرات على الجلد بكميات صغيرة.
كيف يتم فحص المرضى
يبدأ تشخيص متلازمة راندو أوسلر بفحص الطبيب للمريض. عادة ، لإجراء التشخيص ، يكفي فحص المريض: توسع الشعيرات مرئي على جسده.
من أجل إنشاء صورة سريرية كاملة واضطرابات في الجسم حدثت بسبب خطأ المرض ، من الضروري تطبيق طرق تشخيصية إضافية.
طرق الفحص:
- التنظير الجهاز التنفسيو السبيل الهضمي(للكشف عن النزيف في هذه المنطقة).
- التصوير بالرنين المغناطيسي (إذا كان المريض يعاني من اضطرابات دماغية).
- الكيمياء الحيوية للدم ( هذا التحليللا يظهر دائمًا وجود عمليات مرضية).
- الصياغة التاريخ الوراثي(إذا كان الأقارب مصابين بمرض Rendu-Osler).
- تحليل البول (للكشف عن اضطرابات الأوعية الدموية في المنطقة مثانةوالمسالك البولية).
- الموجات فوق الصوتية في البطن.
- الأشعة السينية للضوء.
إذا ظهر النزيف ، فقد يُظهر اختبار الدم وجود فقر الدم ، حيث يتناقص الهيموجلوبين بشكل كبير مع فقدان الدم الغزير.
مع المزيد من فقدان الدم ، قد يعاني المرضى من اضطرابات الإرقاء ، وانخفاض مستويات الصفائح الدموية ، بالإضافة إلى وجود عوامل أخرى تؤثر سلبًا على التخثر. هذه الصورة السريريةيتحدث عن شديد هذا المرض.

إذا كان الشخص يعلم أن أقاربه مصابون بمرض راندو أوسلر ، فإن التشخيص الوقائي ضروري عمر مبكر. في حالة الاضطرابات الدماغية لدى الأقارب المصابين بهذا المرض ، يجب إجراء فحص بالرنين المغناطيسي سنويًا لكل فرد من أفراد الأسرة ، وخاصة المراهقين.
قد تظهر فحوصات التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب نزيفًا تحت العنكبوتية بدأ للتو في الظهور. مرحلة مبكرةتشخيص هذا المرض سيمنع تطور المضاعفات الخطيرة ، حيث سيبدأ العلاج في المراحل الأولى من ظهور المرض.
كيفية علاج علم الأمراض
يعتمد علاج مرض Rendu-Osler-Weber على أعراض المرض. علاج محددمن هذا المرض غير موجود.
- يجب إيقاف النزيف الغزير من الأنف بشكل عاجل ، حيث يتم استخدام الليزر. ومع ذلك ، فإن فعالية طريقة العلاج هذه ضعيفة ومؤقتة. مثل المساعدة في حالات الطوارئيستخدم المرضى حمض أمينوكابرويك في حالة مبردة ، لذلك هذا دواءيجب أن تكون متاحة دائمًا للمريض.
- مع نزيف في الداخل الجهاز الهضمييستخدم الأطباء تقنيات التنظير الداخلي. إذا كان فقدان الدم كبيرًا جدًا ، فيجب إجراء عملية جراحية. بجانب، العلاج الجراحييستخدم هذا المرض في حالة حدوث مضاعفات مثل النزف تحت العنكبوتية أو التحويل من اليمين إلى اليسار.
- كعلاج مداومة ، يحتاج المريض إلى مدخول طويل الأمد من مركبات الفيتامينات ، وكذلك مستحضرات الحديد ، لأن معظم المرضى الذين يعانون من هذا التشخيص يعانون من فقر الدم.
- في الحالات الشديدة من هذا المرض ، يقوم الأطباء بنقل الدم للمريض ، وأحيانًا - خلايا الدم الحمراء.
من المستحيل تحديد تشخيص مرض المريض بدقة ، لأنه يعتمد إلى حد كبير على درجة انتشار العملية المرضية وشدة الضرر الذي يلحق بأنسجة الأوعية الدموية.
ميزات العلاج الدوائي
في كثير من الأحيان يمكن لحالات هذا المرض في الأقارب توضيح الموقف. وفقًا للأعراض التي ظهرت في أفراد الأسرة المرضى ، يمكن للمرء أن يفهم تقريبًا كيف سيتطور المرض وما هي الاضطرابات التي يمكن أن يسببها للجسم.
مع المظاهر الدماغية لهذا المرض ، يتدهور بشكل كبير تشخيص المرض وحياة هؤلاء المرضى ، بسبب العواقب الوخيمة مثل السكتة الدماغية ، نوبات الصرع، خراج دماغي.
إذا حدث نزيف في الأنف في مثل هذا المريض ، فمن الضروري الاتصال بـ مؤسسة طبيةلأنك لا تستطيع إيقاف النزيف بمفردك.
الأدوية العلاجية:

- ديسينون ، فيكاسول ، عوامل مرقئ.
- ديكسبانتينول ، فيتامين هـ وج ، مستحضرات لتقوية جدران الأوعية الدموية.
- Androxon هو دواء مرقئ.
- ميثيل تستوستيرون ، إيثينيل إستراديول - الأدوية الهرمونية التي تزيد من مستوى هرمون الاستروجين في الدم.
- Ferromet ، Ferrum Lek ، Aktiferrin - الأدوية المحتوية على الحديد.
يمكن أيضًا استدعاء الإجراءات الوقائية العلاجية ، لأنه إذا كان المريض يراقب صحته باستمرار ، فلن يتمكن أي مرض من التقدم. المشي يوميًا في الشارع ، والاستحمام المتباين ، والتحكم في ضغط الدم والنبض ، والحفاظ على المناعة - كل هذا سيساعد على إبقاء المرض في نفس المستوى ، ويمنعه من التطور.
مرض Rendu-Osler هو مرض نادر إلى حد ما ، لذلك لا يعرف الكثيرون ما هو. في بعض الأحيان ، تُترك العلامات الأولى للمرض دون الاهتمام الواجب ، ولا يتم إجراء العلاج في الوقت المناسب ، مما قد يؤدي إلى تفاقم تشخيص هذا المرض. هذا المرض خطير للغاية ، لا يجب أن تحاول علاجه بنفسك.
تقدم المقالة البيانات الأساسية عن مرض Randu-Osler. متى وكيف تتجلى هذه الحالة المرضية ، ملامح أشكال مختلفة من توطين تكوينات الأوعية الدموية المرضية. ما هو خطر هذه المتلازمة ، وما هي طرق العلاج المستخدمة. هل من الممكن الشفاء تماما من المرض.
تاريخ نشر المقال: 07/01/2017
آخر تحديث للمقالة: 2019/05/29
مرض Rendu-Osler هو مرض يؤدي إلى انتهاك بنية جدار الأوعية الدموية أثناء نمو الجنين. يتجلى ذلك من خلال الأورام الوعائية المتعددة على الجلد والأغشية المخاطية والأغشية المصلية (توسع الشعيرات أو الأورام الوعائية) ، وتشكيل وصلات مرضية بين الشرايين والجهاز الوريدي في الأعضاء الداخلية (تشوهات).
مظهر من مظاهر توسع الشعيرات على الوجه
المرض وراثي ، أي أنه يرتبط بانتهاكات في بنية الجينات وينتقل إلى الطفل من الوالدين. نادرا ما تكون عفوية أو حالات متفرقةالأمراض التي تسببها الطفرات ( تغير مرضي) الجينات أثناء نمو الجنين.
بطريقة أخرى ، تسمى المتلازمة:
- توسع الشعريات النزفي الوراثي أو العائلي.
- ورم وعائي معمم.
- ورم وعائي نزفي عائلي.
يتم تشخيصه في شخص واحد لكل 50 ألف من السكان. على الرغم من الطبيعة الجينية للمرض ، إلا أنه لا ينتقل في جميع الحالات ويمكن أن يحدث بدرجات متفاوتة من الخطورة ، حتى داخل نفس العائلة.
مع توسع الشعيرات الوراثي ، هناك انتهاك لهيكل جدار الشعيرات الدموية الصغيرة في شكل تخلف لاثنين من الأغشية الثلاثة. يتم تمثيل التركيز المرضي فقط من خلال البطانة الداخلية ، أو البطانة الداخلية ، والطبقات العضلية والمصلية غائبة تمامًا. يتضخم هذا الجزء الرقيق من الجدار تحت تأثير ضغط الدم ، ويشكل ورمًا وعائيًا.
البطانة ، التي يمثلها جدار التكوين ، هي بنية هشة للغاية ، يسهل إصابتها ، مما يؤدي إلى حدوث نزيف. عدم وجود القذائف الرئيسية في منطقة الإصابة بالسفينة لا يسمح لها بالتقلص و "لصق" العيب. ونتيجة لذلك ، يحدث نزيف مطول وغزير ، مما يؤدي إلى انخفاض كمية الهيموجلوبين في دم المريض (فقر الدم).
مع تطور مثل هذه العيوب في أوعية الأعضاء الداخلية (الكبد ، المخ ، الرئتين) ، تتشكل الوصلات المرضية ، أو التحويلات ، بين المناطق ذات الجدار الرقيق ، حيث يحدث التفريغ. الدم الوريديفي الشرايين أو العكس. وهذا يؤدي إلى نقص إمداد الدم لأجزاء العضو ويعطل وظيفته.
ورم وعائي معمم - مرض خطيرمما قد يؤدي إلى وفاة المريض نتيجة:
- نزيف شديد؛
- انتهاك حاد لتدفق الدم في الدماغ.
- فشل الجهاز التنفسي أو القلب.
بالنظر إلى أن سبب علم الأمراض هو خلل جيني ، فمن المستحيل علاج المرض. تستمر عملية تكوين تشوهات الأوعية الدموية المرضية طوال الحياة. يحتاج المرضى بانتظام رعاية طبية، يتطلب تدابير تقييديةفي الحياة اليومية وفي العمل. تعتمد شدة المظاهر ومتوسط العمر المتوقع على مدى الضرر الذي يصيب قاع الأوعية الدموية ، وخاصة الأعضاء الداخلية.
يقوم الأطباء من العديد من التخصصات بمراقبة وعلاج المرضى الذين يعانون من مثل هذه الحالة المرضية ، والتي ترتبط باتساع نطاق الضرر الذي يلحق بالجسم. غالبًا ما يزور المرضى أطباء أمراض الدم والأوعية الدموية و الجراحين العامينوأطباء الأنف والأذن والحنجرة والمعالجين. قد تتطلب مساعدة جراحي الصدر وجراحي الأعصاب.
تصنيف
اعتمادًا على مرحلة تشوه جدار الوعاء الدموي ، يتم تمييز الأنواع الرئيسية لتوسع الشعيرات.
| يكتب | وصف |
|---|---|
| مبكر | تظهر التغييرات في شكل صغير أشكال مختلفةالبقع الوردية
|
| متوسط | تتحول البقع إلى تكوينات بأشعة ملتفة متعددة ، تشبه أرجل العنكبوت.
|
| متأخر | في مكان تكوين العنكبوت المسطح ، تتطور عقدة كثيفة حتى 0.5-0.7 سم من اللون الأحمر الفاتح ، وترتفع 1-3 سم فوق السطح.
|
أعراض المرض
على الرغم من الأساس الجيني ، يظهر المرض عادة ما بين ست إلى عشر سنوات من عمر الطفل ، عندما تظهر الأوردة العنكبوتية الأولى على الجلد والأغشية المخاطية. تتطور المتلازمة بنشاط خلال فترة البلوغ من 12-14 إلى 18-20 سنة. بحلول هذا العمر في المرضى الذين يعانون من الجلد والأغشية المخاطية ، يمكن رؤية جميع الأنواع الثلاثة من توسع الشعيرات.
تستمر التغيرات المرضية في الأوعية الدموية طوال الحياة. وإذا كان 71 ٪ من المرضى في سن 16 عامًا يعانون من مظاهر المرض ، فعند بلوغ سن الأربعين ، يطلب أكثر من 90 ٪ من المرضى المساعدة بانتظام.
تعتمد الأعراض على شدة الآفة نظام الأوعية الدموية. يهتم جميع المرضى بالنزيف من تكوينات الأوعية الدموية ، ولكن تختلف مدتها وشدتها: من الانزعاج البسيط إلى درجة شديدة من فقر الدم الذي يتطلب فترة طويلة معالجة المريض المقيم. بغض النظر عن هذا ، يوصى باتباع نظام مقيد لجميع المرضى.
تتمثل إحدى سمات مرض Randu-Osler في اتساع آفة نظام الأوعية الدموية للكائن الحي بأكمله. يتم عرض حدوث التغييرات في الأنظمة والأعضاء في الجدول.
الجلد والأغشية المخاطية
المظاهر الأولى للمرض هي دائمًا توسع الشعريات على الأغشية المخاطية. تواتر تلف الأعضاء بنقصه:
- تجويف الفم
- السطح الداخلي للجفون.
- المعدة والأمعاء.
الشكوى الرئيسية للمرضى: النزيف المتكرر في 80-90٪ من الأنف. يمكن أن يتراوح معدل تكرار الحلقات من مرة في اليوم إلى مرة في الشهر. تتميز شدة النزيف أيضًا بطابع فردي: معتدل ، يمكن إدارته في المنزل ، أو شديد يتطلب دخول المستشفى.
يتجلى النزيف من الأورام الوعائية على الجفن بالدموع الدموية.
تتمركز توسع الشعيرات الجلدي بشكل رئيسي على الوجه (الشفتين ، أجنحة الأنف) ، في كثير من الأحيان - على الجسم وتحت الأظافر. اختلافهم عن التكوينات الوعائية الأخرى (نمشات): عند الضغط عليهم ، يتحول لونهم إلى اللون الشاحب ، وبعد توقف الضغط ، يستعيدون لونهم بسرعة.
تنضم التغييرات الجلدية في غضون عام بعد أول نوبة نزيف.
الجهاز الهضمي والكبد
مظاهر آفات الجهاز الهضمي تظهر في 10-40٪ من المرضى. تحدث في أكثر المواعيد المتأخرةمن نزيف في الأنف ، ويستمر لفترة طويلة دون أي أعراض.
رئتين
معظم المرضى الذين يعانون من تحويلات صغيرة للدم في نظام الأوعية الدموية في الرئتين لا يقدمون أي شكاوى. مع آفة أكثر اتساعًا ، تشمل مظاهر المرض ما يلي:
- زيادة صعوبة التنفس مع المجهود البدني.
- نوبات دورية من السعال مصحوبة ببلغم دموي وازرقاق في الوجه.
- قد تكون هناك نوبات اختناق عند تغيير وضع الجسم (التدهور - الاستلقاء) ؛
في المرضى الذين يعانون من أعراض ، يتطور تدريجيا.
الجهاز العصبي المركزي
تحدث تحويلات الأوعية الدموية غير الطبيعية في الدماغ (تشوهات) في 10٪ من المرضى الذين يعانون من توسع الشعيرات النزفي الوراثي ، منهم 33٪ لديهم آفات متعددة.

قد تشمل الشكاوى المتعلقة بهذا الترتيب للتشكيلات ما يلي:
- ألم يشبه الصداع النصفي
- تشنجات دورية
- فقدان الحساسية أو الحركة في أجزاء معينة من الجسم ؛
- ضعف البصر والسمع والكلام.
التشخيص
يشير مرض Rendu-Osler إلى الأمراض التي تم إنشاؤها وفقًا لها الاعراض المتلازمة. طرق إضافيةتوصف الدراسات في الحالات المثيرة للجدل ومن أجل تحديد الأضرار التي لحقت بالأعضاء الداخلية.
المعايير الكلاسيكية لتشخيص ورم وعائي معمم:
- نوبات متعددة من نزيف في الأنف.
- توسع الشعريات على الجلد والأغشية المخاطية المرئية ؛
- التشوهات والأورام الوعائية للأعضاء الداخلية (حتى بدون نزيف) ؛
- تشخيص راسخ في أقارب الخط الأول (الأب والأم والإخوة والأخوات).
تشير مطابقة ثلاث نقاط أو أكثر إلى وجود مرض Randu-Osler. إذا كان المريض يستوفي معيارين فقط ، فهذا شك في المتلازمة. علامة واحدة - لا مرض.
تتضمن الدراسات الإضافية للورم الوعائي العائلي المشتبه به (أو إذا تم التشخيص سريريًا فقط) بالضرورة عددًا من الإجراءات.
التنظير
 الشكل العامجميع الفحوصات بالمنظار
الشكل العامجميع الفحوصات بالمنظار فحوصات الإشعاع
التشخيصات المخبرية
علاج
يرتبط المرض باضطرابات في بنية الجينات المسؤولة عن التطوير السليمجدران الأوعية الدموية ، لذلك من المستحيل التعافي من مرض راندو أوسلر. قم بإجراء علاج فقط للمظاهر الناشئة للعملية المرضية.
- استبعاد استخدام الأدوية المضادة للالتهابات مثل الأسبرين ، كيتوبروفين ، نيميسوليد ، إلخ.
- لا تأكل الأطعمة الحارة والمخللات.
- استبعد المنتجات الكحولية بأي شكل من الأشكال.
- تطبيع نظام العمل والراحة.
- لا تعمل في الليل.
- تجنب المواقف العصيبة.
- تجنب الإجهاد البدني.
- تحكم في مستوى الضغط.
- تجنب أي صدمة للأنف وتوسع الشعيرات.
وقف النزيف
الطرق العلاجية:
- ضمادة ضيقة ، انسداد الأنف: الأمامي و (أو) الخلفي ؛
- التطبيق الموضعي للأدوية التي توقف النزيف: حمض أمينوكابرويك ، بيروكسيد الهيدروجين ، إسفنج مرقئ والكولاجين ؛
- الحقن في الوريد للعوامل التي تعمل على تحسين تخثر الدم: حمض ترانيكساميك ، ديسينون ، إيتامزيلات ، حمض أمينوكابرويك ؛
- تسريب مكونات الدم: بلازما طازجة مجمدة ، راسب قري ، عوامل تخثر.
الطرق الجراحية:
- كي وعاء النزيف بالكهرباء والليزر والنيتروجين السائل ؛
- تقشير الغشاء المخاطي.
- الملابس الصغيرة و سفن كبيرة، بما في ذلك فروع الشريان السباتي ؛
- استئصال توسع الشعريات على الجلد والأغشية المخاطية ؛
- عمليات مفتوحة على الأعضاء للإزالة الكاملة للتشوهات الداخلية ؛
- عمليات داخل الأوعية الدموية طفيفة التوغل مع الانصمام (انسداد كامل للتجويف) للأوعية في الأورام الوعائية.
 إجراء جراحة الأوعية الدموية
إجراء جراحة الأوعية الدموية تصحيح الاضطرابات بعد النزيف
- نقل مكونات الدم لتطبيع مستويات الهيموجلوبين.
- إدخال الأدوية المحتوية على الحديد (عضليًا أو عن طريق الفم حسب شدة فقر الدم).
تنبؤ بالمناخ
تقدم المرض في جميع المرضى درجات متفاوتهالشدة ، والتي ترجع إلى درجة التغير الجيني ، لذلك لا توجد أرقام دقيقة ومتوسط العمر المتوقع للمريض.
لا يوجد علاج لتوسع الشعيرات النزفي الوراثي ، وتستمر عملية تكوين الأورام الوعائية المرضية على الأوعية طوال الحياة. تتأثر الأعضاء الداخلية عادة بعد الأغشية المخاطية والجلد. يعاني المرضى المهددون للحياة من نزيف حاد من تشوهات في الكبد والدماغ. نادرًا ما تحدث نوبات قاتلة من الأنف ونزيف الجهاز الهضمي.
يحتاج جميع المرضى إلى نظام مقيد ومتابعة مدى الحياة مع تعداد الدم الأحمر.
نظام الدورة الدموية جسم صحييتكون من ثلاثة أنواع من السفن - الشرايين والأوردة والشعيرات الدموية، فالأخير يربط الشرايين بالأوردة لخفض ضغط الدم. في حالة حدوث طفرة في جينات الطفل ، لا تتشكل بعض الشعيرات الدموية ، بل تتشكل بدلاً من ذلك وصلات غير طبيعية ، ونتيجة لذلك يتدفق الدم فورًا من الشريان إلى الوريد ، مما يؤدي إلى حدوث بعض الاضطرابات. تسمى هذه الظاهرة بمرض Rendu-Osler - وهو مرض وراثي شائع إلى حد ما يحدث في حالة واحدة من أصل 5 آلاف حالة.
الأسباب الدقيقة لتطور مرض راندو أوسلر (متلازمة راندو أوسلر ويبر ، ورم وعائي نزفي) حتى الآن غير واضح. يعتبر العامل الرئيسي الذي يثير تطور علم الأمراض طفرة جينية، مما يؤدي إلى تكوين غير صحيح للأوعية الدموية - فهي تفتقر إلى المرونة و أنسجة عضلية، ولكن فضفاضة النسيج الضامسهولة التلف ، مما يسبب النزيف.
ينتقل المرض إلى الأطفال من الوالدين بطريقة سائدة ، أي أن الجينات غير الطبيعية يمكن أن ترث من أحد الوالدين. أقل شيوعًا هي الحالات المتفرقة لتطور هذه المتلازمة ، عندما تتحور الجينات عند الحمل. تشمل العوامل التي يمكن أن تسبب تغيرات جينية ما يلي:
أقل شيوعًا هي الحالات المتفرقة لتطور هذه المتلازمة ، عندما تتحور الجينات عند الحمل. تشمل العوامل التي يمكن أن تسبب تغيرات جينية ما يلي:
- العادات السيئة للأم (التدخين ، إدمان الكحول) ؛
- تأثير إشعاعات أيونيةوالمعادن الثقيلة والمواد الضارة الأخرى ؛
- الأمراض المعدية التي عانت منها امرأة في شكل حاد ؛
- تناول بعض الأدوية غير المنضبط.
أعراض
 على الرغم من أن مرض Randu-Osler يتطور في الرحم ، إلا أن العلامات الأولى تُلاحظ فقط في سن 6-10 سنوات. المريض لديه الآفات المميزةالأوعية ، والتي تسمى توسع الشعيرات ، ولكل درجة من الأمراض ، هناك نوع معين مميز.
على الرغم من أن مرض Randu-Osler يتطور في الرحم ، إلا أن العلامات الأولى تُلاحظ فقط في سن 6-10 سنوات. المريض لديه الآفات المميزةالأوعية ، والتي تسمى توسع الشعيرات ، ولكل درجة من الأمراض ، هناك نوع معين مميز.
- النوع المبكر. تظهر بقع صغيرة ذات لون ضارب إلى الحمرة مع خطوط خارجية غير منتظمة على الجلد والأغشية المخاطية.
- نوع وسيط. على جلدتتشكل شبكات الأوعية الدموية و "العلامات النجمية" و "العناكب".
- نوع معقود. تظهر الآفات على شكل عقد ذات لون ساطع ، دائري أو بيضاوي الشكل بقطر 5-7 مم ، والتي تبرز قليلاً فوق سطح الأنسجة.
في معظم الحالات هم تظهر لأول مرة على الوجه(الشفتين ، أجنحة الأنف ، الغشاء المخاطي للفم) ، وبعد ذلك يمكن أن تنتشر إلى أي جزء من الجسم ، بما في ذلك جزء مشعرالرؤوس والنخيل. مع تطور العملية المرضية ، يصاب المرضى بظواهر نزفية وفقر الدم - نزيف من الأنف والجهاز الهضمي والجهاز التنفسي والنزيف الداخلي. جنبا إلى جنب مع هذه المظاهر ، هناك علامات لفقر الدم - الدوخة ، وطنين الأذن ، والتعب ، وضيق التنفس ، وآلام في القلب. مع تقدم العمر ، يصبح النزيف أكثر وضوحا وأعراض فقر الدم أكثر وضوحا.
 لتحديد العملية المرضية ، يجب أن يمر المريض بسلسلة من إجراءات التشخيصوالتحليلات.
لتحديد العملية المرضية ، يجب أن يمر المريض بسلسلة من إجراءات التشخيصوالتحليلات.
- دراسات بالمنظار. التنظير الداخلي (التنظير الليفي ، تنظير القصبات ، تنظير الصدر) يجعل من الممكن اكتشاف توسع الشعيرات والنزيف في الجهاز التنفسيو الجهاز الهضمي. يتم إدخال أنبوب خاص من خلال حنجرة المريض أو المريء. الجهاز البصريفي النهاية ، والتي تعرض صورة للأعضاء الداخلية على الشاشة.
- التصوير بالرنين المغناطيسي. يسمح التصوير بالرنين المغناطيسي للأوعية بتقييم حالتها وتحديد التشوهات الهيكلية المميزة لمرض Rendu-Osler. اعتمادًا على الأعضاء التي تأثرت عملية مرضية، يمكن إجراء فحص للدماغ والرئتين وما إلى ذلك.
- تحاليل الدم. في المراحل المبكرة من المرض ، عادة لا توجد تغييرات مهمة في اختبارات الدم. في التحليل العام ، لا توجد علامات على هذا المرض العملية الالتهابية(ESR طبيعي أو يزيد قليلاً) وفقر الدم المزمن ، أي أن مستويات الهيموجلوبين أيضًا لا تنخفض بشكل كبير. لوحظت التغييرات في الدراسة البيوكيميائية فقط في الحالات التي يؤثر فيها المرض على الكبد - يزيد محتوى البيليروبين و AST. لا يكشف أيضًا مخطط تجلط الدم (دراسة الإرقاء) عن اضطرابات خطيرة يمكن أن تفسر النزيف - من الممكن حدوث تفاعلات ثانوية مرتبطة بفقدان الدم على نطاق واسع (زيادة تخثر الدم ، وما إلى ذلك).
- أساليب أخرى. في عدد طرق التشخيصالتي تسمح لك بالتعرف على مرض Randu-Osler ، بما في ذلك الموجات فوق الصوتيةالطحال والكبد باستخدام دوبلر لتقييم الأوعية الدموية للأعضاء ، وكذلك الأشعة السينية للرئتين. ينصح المرضى بإجراء اختبار البول لاستبعاد آفات الأوعية الدموية في المسالك البولية.
يتم التشخيص على أساس عدم وجود تغييرات كبيرةفي اختبارات الدم على الخلفية نزيف متكرروالتغيرات في بنية الأوعية الدموية.
بالإضافة إلى ذلك ، يتم أخذ تاريخ العائلة في الاعتبار - وجود أو عدم وجود مرض Rendu-Osler لدى الأقارب المقربين.شاهد فيديو عن هذا المرض
علاج
يهدف علاج المرض إلى وقف النزيف ، وتحسين الحالة العامة للجسم ، وتجديد النقص في العناصر النزرة المهمة في الجسم ، ومنع آفات شديدةاعضاء داخلية.
العلاج الداعم والأعراض
الأكثر شيوعًا لعلاج مرض ريندو أوسلر يتم استخدام الأدوية الهرمونية، مما يزيد من محتوى الهرمونات في الجسم ويخفف من مظاهر علم الأمراض ، وكذلك عامل مرقئ لتحسين الحالة العامة.

« إيتانول إيستراديول"ونظائرها. علاج يحتوي على هرمونات الأستروجين التي تستخدم لانتهاكات الدورة الشهرية، أمراض المبيض ، اضطرابات سن اليأس ، العقم. تشمل موانع الاستعمال عمليات الأورام والأمراض الالتهابية للأعضاء التناسلية ونزيف الرحم. التكلفة 400-500 روبل.

« ميثيل تستوستيرون"ونظائرها. دواء له تأثير منشط الذكورة على غرار العملالهرمونات الجنسية الذكرية. يستخدم للضعف الجنسي عند الرجال ، نزيف الرحم، أورام الثدي والمبيض عند النساء. لا ينطبق متى سرطان البروستات. السعر التقريبي 1000 روبل.

« أدروكسون". عامل مرقئ يقلل من نفاذية جدران الشعيرات الدموية ، وفي نفس الوقت لا يؤثر على نشاط القلب والأوعية الدموية. يوصف لنزيف المسببات المختلفة ، بطلان في المرضى الذين يعانون من فرط الحساسية للمكونات. التكلفة 30-60 روبل.
أكثر مظاهر مرض Randu-Osler شيوعًا هو نزيف الأنف ، والذي لا يمكن إيقافه إلا في منشأة طبية. لذلك سطوح تنزف الري بمستحضرات تحتوي على مواد تمنع الارتشاف جلطات الدم
- حمض أمينوكابرويك ، ثرومبوبلاستين ، ثرومبين.
لذلك سطوح تنزف الري بمستحضرات تحتوي على مواد تمنع الارتشاف جلطات الدم
- حمض أمينوكابرويك ، ثرومبوبلاستين ، ثرومبين.
بالإضافة إلى ذلك ، يمكن استخدام الأدوية المرقئة عن طريق الفم (Vikasol ، Dicinon) ، على الرغم من أن استخدامها لا يعطي دائمًا النتيجة المرجوة.